Гіперплазія причини. Гормональне лікування в постменопаузі. Гормональне лікування пацієнток періоду пре і перименопаузи
препарати
Препарати для лікування гіперплазії ендометрія
Препарати для лікування гіперплазії ендометрія - це лікарські засоби, що сприяють усуненню патологічного захворювання. Гіперплазію необхідно лікувати комплексно, при цьому терапія повинна складатися з декількох послідовних етапів. На кожному з етапів використовуються певні лікарські засоби, які відповідають тій чи іншій формі гіперплазії ендометрії.
під комплексним лікуванняміз застосуванням препаратів, мають на увазі чотири етапи. На першому етапі необхідно зупинити кровотечу, на другому провести гормонотерапію, нормалізувати менструальний цикл, регулярно проходити огляди і профілактичні прийоми препаратів.
Препарати для лікування гіперплазії ендометрія, діляться на:
- Однофазні та трифазні оральні контрацептиви (тривалість застосування не менше шести місяців).
- Чисті гестагени - Норклоут, Дюфастон, Медроксипрогестерон (тривалість застосування не менше шести місяців).
- Антиестрогени - Даназол, гестрінона (безперервний режим прийому протягом шести місяців).
Давайте розглянемо, як проходить весь процес лікування гіперплазії ендометрія з першого і до останнього етапу, і які препарати приймають в процесі лікування.
- На першому етапі необхідно зупинити кровотечу. Для цих цілей жінці призначають оральні контрацептиви, які містять гестагени та естрогени (Жанін, Ярина, Марвелон, логест). Препарати приймають в гемостатическом режимі. Якщо стан жінки не поліпшується, то лікарі проводять вишкрібання порожнини матки. А для зупинки кровотечі вводять ряд гемостатичних препаратів (1% розчин вікасолу, Дицинон, 10% розчин глюконату кальцію). При необхідності, пацієнтці вводять кровозамінники і препарати, які нормалізують водно-сольовий баланс в організмі (Стабізол, Рефортан). У деяких випадках, жінці роблять внутрішньовенні ін'єкції вітамінів групи В, С, рутина і фолієвої кислоти.
- Другий етап лікування є гормонотерапію. Лікування спрямоване на зменшення схильності ендометрія до розростання. Лікар складає для пацієнтки індивідуальну лікувальну схему і підбирає гормональні препарати.
- Як правило, використовують гестагени (Норколут, Прогестерон, Дюфастон, Депо-Провера).
- Лікар може призначити препарати з групи агоністів гонадотропінрелізінггормона (ГнРГ) для ліквідації порушень на ендокринно-обмінному рівні, нормалізації роботи вегетативної і центральної нервової системи(Бусерелин, Гозерелін). Такі препарати приймають від трьох до шести місяців.
- Крім вищеописаних препаратів, для лікування гіперплазії ендометрія можуть призначати оральні контрацептиви комбінованого типу. Такі багатофазні препарати приймають в період менструального циклу. Існують однофазні контрацептиви (Фемоден, Марвелон, Жанін, Мінізістон) і трифазні (Трізістон, Трістеп).
- Третій етап лікування призначений для відновлення овуляції, менструального циклу і гормонального статусу жінки. Так, для жінок репродуктивного віку, для стимуляції овуляції використовують такі препарати: Кломіфен, Профазі, Фенобарбітал, Метродин. Дозування і тривалість застосування підбирає лікар. Якщо жінка перебуває в періоді клімаксу, то завдання лікарів зупинити циклічні менструації і повернути стійку менопаузу. Для цих цілей використовують препарати, які містить чоловічі статеві гормони - Метилтестостерон, Тестостерон.
- На останньому етапі лікування жінка повинна проходити регулярні огляди, контрольні ультразвукові дослідження і вискоблювання, приймати вітамінний комплекс. При підозрах на рецидив гіперплазії ендометрія, лікар призначає прийом оральних контрацептивів.
Гормональне лікування гіперплазії ендометрія
Гормональне лікування гіперплазії ендометрія розраховане на придушення патологічних процесів, тобто зупинку розростання ендометрія і гальмування виділення гонадотропних гормонів і стрероідогена в яєчниках. Для лікування гіперплазії ендометрія використовують ряд препаратів, застосування яких залежить від вираженості проліферації.
- Комбіновані з'єднання - КОК естрогенгестагенние лікарські засоби. Найчастіше використовують препарати, що містять прогестагени третього покоління, так як вони мають мінімум побічних реакція і не викликають метаболічних ефектів (Регулон, Мерсилон, Силест, Марвелон).
- Прогестагенних лікарські засоби - використовуються для лікування гіперплазії ендометрія за допомогою блокуючого впливу на зростання епітелію.
- Агоністи ГнРГ - застосовуються для лікування різних гормонзавісімих патологій. Найпопулярніші і ефективні препаратиз даної групи: Бусєре, Гозерелін, Трипторелін. Препарати мають високу ефективність, а позитивний лікувальний ефект досягається завдяки блокуванню уражених клітин.
Гормональне лікування гіперплазії ендометрія - це своєрідна альтернатива хірургічного втручання. Так, при маткових кровотечі використовують гормонсодержащие ВМК. А для попередження рецидивів захворювання і відновлення гормонального фону - комбіновані оральні контрацептиви.
Гормональне лікування гіперплазії ендометрія у пацієнток репродуктивного віку
Вид лікування і використовуються препарати залежать від абсолютної або відносної гіперестрогенії. Так, для жінок з відносною гіперестрогенією призначають КОК, а з абсолютною - гестагени. Якщо у пацієнтки молодого віку діагностували просту гіперплазію ендометрія, то для її лікування призначають курс Медроксипрогестерона. Якщо лікувальний ефект відсутній, то збільшують дозування і призначають безперервний прийом (таке лікування використовується і при атипові гіперплазії ендометрія).
Жінки репродуктивного віку, яким протипоказана системна гормональна терапія і ті, яким потрібна контрацепція, призначають Гормонсодержащіе ВМК для лікування гіперплазії ендометрія. Крім лікування основного захворювання, завдання лікарів відновити овуляторний менструальний цикл. Для цього використовуються стимулятори овуляції.
Якщо гіперплазія ендометрію рецидивує, то це свідчить про недостатню терапії або про наявність гормонально активних структур в яєчниках. Для уточнення, жінці проводять ендоскопічну біопсію яєчників або резекцію при лапароскопії. Якщо морфологічні зміни відсутні, то це привід для продовження гормональної терапії, але більш високими дозами препаратів. У деяких випадках неефективність гормонального лікування гіперплазії ендометрія у жінок репродуктивного віку свідчить про наявність інфекцій і запальних процесів.
Гормональне лікування гіперплазії ендометрія у пацієнток в період пре і перименопаузи
У період перименопаузи, гормональна терапія складається з препаратів, які пригнічують продукцію естрогенів і мітотичну активність клітин ендометрія. Для лікування використовують антігонадотропіни, прогестагени і агоністи ГнРГ. Дуже часто вибір гормонального препарату в перименопаузі становить труднощі, так як гормональне лікування може бути відносним або абсолютним протипоказанням.
Гормональне лікування без поліпів і атипии в період пре і перименопаузи, здійснюється такими препаратами, як: Норетистерон, Медроксипрогестерон, Гозерелін. Тривалість застосування становить як мінімум шість місяців. При рецидивах гіперплазії ендометрія і внутрішній ендометріоз, розширюються показання до оперативного втручання, тобто видалення матки.
Гормональне лікування гіперплазії ендометрія в постменопаузі
Для лікування захворювання у жінок в період менопаузи поста, використовують гормональну терапію пролонгованими гестагенами, антикоагулянтами, гепатопротекторами в безперервному режимі. На даному етапі можлива абляція ендометрія. Гормональне лікування проходить при регулярних ультразвукових дослідженнях і цитологічному контролі. Якщо гіперплазія ендометрію рецидивує в постменопаузі, то це пряме показання до хірургічного втручання, тобто викорінення матки з придатками.
Гормональне лікування атипове гіперплазії ендометрія
Єдино вірний і ефективний методлікування даного захворювання при атипии - це повне видалення матки. Але питання про ампутацію органу індивідуальний для кожної жінки. З появою високоефективних синтетичних гормональних лікарських засобів, питання про хірургічне втручання не стоїть так гостро. Тобто гормональне лікування здатне вилікувати початкові форми раку ендометрія і гіперплазію ендометрія з атипией. Для лікування використовують гестагени (Медроксипрогестерон, гидроксипрогестерона капроат), агоністи ГнРГ (Гозерелін, Бусерелин), антігонадотропіни (Даназол, гестрінона).
Результати гормонального лікування повністю залежать від виду і характеру атипии. Так, лікування прогестинами ефективно при структурної атипії, але не дієво при клітинної. Гормональне лікування не ефективно при атипові гіперплазії ендометрія і патологіях яєчників і міометрія. В процесі лікування додають невеликі дози прогестинів та естрогенів, це дозволяє поліпшити результати терапії.
Органозберігаюча гормонотерапія повинна проходити під суворим наглядом лікаря. Критерієм одужання, в даному випадку вважається повна атрофія ендометрію. Якщо після припинення прийому гормональних препаратівзахворювання рецидивує, то жінці проводять ампутацію матки і яєчників.
Лікування гіперплазії ендометрія Дюфастоном
Лікування гіперплазії ендометрія Дюфастоном - це ефективна гормональна терапія. Дюфастон - це лікарський засіб, Який застосовує для збільшення прогестерону в жіночому організмі. Препарат не має андрогенів, кортикоїдними, естрогенним, анаболічним або термогенним дією.
Основні показання до застосування препарату - лікування гіперплазії ендометрія, дисменореї і ендометріозу. Препарат ефективний і в лікуванні безпліддя, яке виникає через лютеїнової недостатності. Дюфастон ефективний при різних порушеннях менструального циклу і при дисфункціональних маткових кровотечі. Лікарський засіб ефективно в якості замісної гормональної терапії.
Препарат випускають у формі таблеток, діюча речовина - дидрогестерон. За своєю молекулярною структурою, фармакологічним і хімічними властивостями, Діюча речовина схоже з природним прогестероном. Так як дидрогестерон не є похідним тестостерону, то воно не має побічної дії, які характерні для синтетичних прогестагенів. Препарат селективно впливає на шар ендометрія і запобігає розвитку гіперплазії ендометрія і карциногенезу при надлишку естрогенів.
Препарат не виявляє контрацептивом, тому робить можливим зачаття дитини і збереження вагітності навіть під час лікування. Дюфастон швидко всмоктується і абсорбується в шлунково-кишковому тракті. Виводиться препарат з сечею, як правило, у вигляді кон'югатів глюкуронової кислоти. Для лікування гіперплазії ендометрія, Дюфастон приймають безперервно по 10 мг три рази на добу, з 5 до 25 день циклу. Побічна діяпрепарату проявляються у вигляді головного болю, мігрені, підвищеної чутливості молочних залоз, слабкість, проривних маткових кровотеч. Можлива поява висипу і інших шкірних алергічних реакцій. Дюфастон протипоказано приймати при індивідуальній непереносимості компонентів препарату. Препарат відпускається лише по лікарському рецептом.
Лікування гіперплазії ендометрія Норколут
Лікування гіперплазії ендометрія Норколут - це терапія препаратом, який дуже часто використовується в гінекології. Препарат випускається в таблетованій формі. До складу Норколуту входять гормони, які впливають на стан слизової оболонки матки, тобто ендометрію. Лікарський засіб знижує тонус матки і збільшує кількість тканин в молочних залозах, які відповідають за лактацію.
Діюча речовина лікарського засобу - норетистерон, речовина, яке відноситься до гестагенам, але має властивості естрогенів і андрогенів. Терапевтичні дози препарату сприяють пригнічення ганадотропних гормонів гіпофіза, що затримує дозрівання фолікулів і перешкоджає настанню овуляції. Після прийому всередину, препарат швидко всмоктується, максимальна концентрація спостерігається через 2 години після прийому. Виводиться препарат печінкою, а тривалість напіввиведення становить від 3 до 10 годин.
- Основні показання до застосування препарату: порушення менструального циклу, ендометріоз, мастодиния, гіперплазія ендометрію, аденоміоми матки, кістозно-залізисті зміни в ендометрії, маткові кровотечі в клімактеричному періоді.
- Схему прийому прима препарату становить лікар. Дозування і тривалість лікування залежать від захворювання і патологій, які потребують лікування. Так, якщо препарат приймають при кістозно-залізистої гіперплазіїендометрія, то пацієнткам призначають по 5-10 мг препарату, протягом 6-10 днів. При маткових кровотечах, лікарський засібприймають в тому ж дозуванні, але з 16 по 15 день циклу. При гормональних порушеннях, препарат приймають протягом тривалого періоду часу в дозі 5 мг.
- Застосування препарату може викликати побічні дії, які проявляються як: головний біль, Диспепсія, збільшення або зменшення маси тіла, набухання молочних залоз, астенія.
- Норколут протипоказано використовувати при атипові гіперплазії ендометрія, злоякісні утворення молочних залоз і репродуктивних органів. Препарат не призначають пацієнткам з епілепсією, патологіями печінки, серця або нирок, при порушеннях згортання крові, бронхіальній астмі.
- Норколут не рекомендується одночасно використовувати з цукрознижувальними препаратами, стероїдами і препаратами, які впливають на процеси роботи печінки і нирок. Лікарський засіб відпускається тільки по лікарському рецептом.
Лікування гіперплазії ендометрія бусереліном
Лікування гіперплазії ендометрія бусереліном - це гормональна терапія, яку застосовують в комплексі з іншими препаратами. Бусерелин пригнічує синтез тестостерону та гормону, що викликає утворення жовтого тіла в яєчнику. Застосування препарату викликає своєрідну фармакологічну кастрацію, тобто стан, яке схоже з видаленням статевих залоз. Бусерелин добре всмоктується слизовою оболонкою і створює високі концентрації в плазмі крові.
- Основні показання до застосування лікарського засобу - терапія раку передміхурової залози, зниження рівня тестостерону в крові. Препарат використовується в комплексному гормональному лікуванні гіперплазії ендометрія.
- Приймають препарат по індивідуально складеної лікарем схемою. Тривалість і дозування залежать від форми гіперплазії, віку пацієнтки і індивідуальних особливостей її організму. Оскільки препарат випускають у формі ін'єкцій і спрею для носа, то дозування повинна чітко контролюватися лікарем.
- препарат викликає побічні ефекти, Які проявляються як припливи, розлади травлення, зниження статевого потягу і тромбози. Бусерелин не призначають при індивідуальній непереносимості компонентів препарату.
Лікування гіперплазії ендометрія Жанін
Лікування гіперплазії ендометрія Жанін зарекомендувало своєю ефективністю. І це не дивно, так як прогноз будь-якого захворювання залежить від того наскільки правильно підібрані препарати для лікування. Під час лікування гіперплазії ендометрія дуже важливо нормалізувати і відновити менструальний цикл. Звичайні протизаплідні препарати не завжди справляються з цим завданням через гормонального рівня. Саме тому, для лікування гіперплазії ендометрія використовують Жанін.
Жанін є нізкодозірованний пероральний багатофазних комбінований контрацептивний препарат, до складу якого входить естроген і гестаген. Дія препарату спрямована на придушення овуляції на рівні гіпоталамо-гіпофізарної регуляції, зміна ендометрія, що унеможливлює імплантацію заплідненої яйцеклітини і зміна властивостей цервікального секрету, що робить його непроникним для сперматозоїдів. Застосування препарату робить менструальний цикл регулярним, зменшує інтенсивність кровотечі і хворобливість менструацій.
- Основні показання до застосування препарату - це контрацепція. При гіперплазії ендометрія препарат використовують в комплексі гормональної терапії. Жанін ефективний в лікуванні даної патології у жінок репродуктивного віку, виконуючи лікувальну, контрацептивних і профілактичну функції.
- Недотримання правил застосування препарату, дозування і тривалості застосування, рекомендованих лікарем, викликають побічні дії. Основні побічні дії препарату Жанін проявляються як збільшення, болючість і напруженість молочних залоз, поява виділень з грудей, проривні маткові кровотечі і кров'янисті виділення, Порушення в роботі шлунково-кишкового тракту, Зміна лібідо, алергічні реакції, зміна маси тіла, затримка рідини та інші.
- Препарат протипоказано приймати при артеріальних і венозних тромбозах, після перенесених інфарктів та інсультів. Лікарський засіб заборонено для пацієнтів з мігренню і вогнищевими неврологічними симптомами в анамнезі, при цукровому діабеті, панкреатиті, печінковій недостатності і пухлинах в нирках. Жанін не використовується для лікування атипової гіперплазії ендометрія і при злоякісних захворювання статевих органів і молочних залоз. Препарат не призначають вагітним жінкам і в період годування грудьми. Індивідуальна непереносимість одного з компонентів препарату - це протипоказання до його використання.
- При передозуванні, Жанін викликає блювоту, нудоту, метрорагії, кров'янисті виділення. При вищеописаної симптоматиці необхідно проводити симптоматичне лікування, Так як специфічного антидоту не існує.
Лікування гіперплазії ендометрія після вискоблювання
Лікування гіперплазії ендометрія після вискоблювання є курс гормональної терапії. Вибір оптимальних препаратів залежить від віку пацієнтки, супутніх захворювань і типу гіперплазії ендометрія. Препарати для лікування гіперплазії ендометрія підбираються лікарем, індивідуально для кожної жінки.
- Найчастіше при лікуванні гіперплазії ендометрія після вискоблювання використовують препарати, які містять гестагени, так як вони підходять жінкам різного віку. Таблетки приймають в 16 по 25 день менструального циклу, а тривалість терапії становить 3-6 місяців. Для лікування після вискоблювання, використовуються такі гестагени, як: Норколут, Норлютен, Утрожестан, Провера, 17-ОПК, Прогестерон, Депо-Провера.
- при складної гіперплазіїендометрія, яка супроводжується ендокринно-обмінними порушеннями у пацієнток старше 35 років, використовують препарати групи агоністів ГнРГ. Лікарські засоби приймають по 50-150 мг щодня, курс лікування комбінується з прийомом гестагенів і займає від 3 до 6 місяців. Найефективніші препарати з цієї групи: Бусерелин, Гозерелін, Диферелин.
- Крім агоністів ГнРГ і гестагенів, для лікування гіперплазії ендометрія після вискоблювання, застосовують комбіновану терапію естроген-гестагенами препаратами. Лікарські засоби даної групи можуть бути монофазним і трифазними оральними контрацептивами. Такі препарати ефективно підходять для лікування гіперплазії ендометрія у жінок молодше 35 років. Монофазні препарати приймають з 5 по 25 день менструального циклу по одній таблетки, трифазні - з 1 по 28 день циклу. Ефективні монофазні комбіновані препарати: Марвелон, логест, Рігевідон, Мінізістон, Жанін, Фемоден. З трифазних препаратів, для лікування гіперплазії ендометрія після процедури вискоблювання, рекомендують: Трізістон, Тріквалар, Трістеп.
Зверніть увагу, після курсу гормонального лікування, необхідно в обов'язковому порядку пройти контрольне ультразвукове дослідженняі аспірацію вмісту порожнини матки. Як правило, дослідження проводять через три і шість місяців після початку гормонального лікування.
Мирена при гіперплазії ендометрія
Мирена при гіперплазії ендометрія використовується для проведення гормональної терапії. Клініко-фармакологічна група препарату - внутрішньоматковий контрацептив. ВМС Мірена, тобто внутрішньоматкова терапевтична система складається з білої гормонально-еластомерній серцевини, має високу швидкість вивільнення активної речовини 20 мкг / 24 год, Т-подібним корпусом з петлями на одному кінці і нитками для видалення системи. Мірена, поміщена в трубку провідника, при цьому сама система і провідник не мають домішок. Діюча речовина ВМС - левоноргестрел.
ВМС Мірена, надає гестагенну дію, левоноргестрел вивільняється в порожнину матки. Високі концентрації діючої речовини знижують чутливість естрогенових і прогестеронових рецепторів. Завдяки цьому, ендометрій стає несприйнятливим до естрадіолу і робить сильний антипроліферативну дію.
Мірена, ефективна в запобіганні гіперплазії ендометрія і як лікувальний і профілактичний засіб при патологіях ендометрію. Препарат вводять в матку, швидкість вивільнення діючої речовини становить 20 мг на добу, а через п'ять років використання препарату, швидкість знижується до 10 мг на добу.
- Основні показання до застосування препарату - це контрацепція, профілактика і лікування гіперплазії ендометрія під час проведення курсу замісної терапії естрогенами.
- Препарат протипоказано використовувати в період вагітності та при підозрах на неї. Мірена, протипоказана при запальних захворюванняхорганів малого таза, злоякісних новоутвореннях шийки матки і матки, при дисплазії шийки матки, патологічних кровотечах неясної етіології, цервіциті. ВМС не використовують при вроджених або придбаних аномаліях матки, при захворюваннях печінки і підвищеної чутливості до компонентів препарату.
- Ефективність ВМС Мірена, зберігається протягом п'яти років. Спіраль ставлять жінкам, які отримують замісну гормональну терапію в поєднанні з трансдермальними або пероральними препаратами естрогену.
- Перед установкою Мірени дуже важливо повністю виключити патологічні процеси в ендометрії. Так як в перші місяці після установки спіралі можуть бути нерегулярні кровотечі і кров'янисті виділення. Систему видаляють через п'ять років.
- Побічні дії ВМС Мірена, проявляються у вигляді нудоти, головного болю, кровотечі, подовження або вкорочення менструального циклу. При цьому побічні реакції, як правило, проявляються тільки в перший місяць після установки системи. Препарат відпускається лише по лікарському рецептом.
Оргаметріл при гіперплазії ендометрія
Оргаметріл при гіперплазії ендометрія - це моногормональное пероральний протизаплідний засіб, який використовується в момент проведення гормональної терапії. Діюча речовина препарату - лінестренол, прогестаген, який за принципом своєї дії схожий з природним прогестероном. Речовина впливає на трансформаційні процеси в шарі ендометрія в порожнині матки і сприяє лікуванню захворювань, які асоційовані з порушеннями менструального циклу.
Препарат використовують як допоміжний засіб для терапії пост і предменопаузном розладів, які викликані гіперплазію ендометрія. Тривале застосування препарату пригнічує процеси овуляції і менструальні функції. Оргаметріл ефективний в лікуванні атипової гіперплазії.
- Основні показання до застосування препарату - гіперплазія ендометрію, злоякісні новоутворення і патологічні процеси в ендометрії, поліменорея, аменорея, передменструальний синдром, мастопатія, ендометріоз, менорагія і метрорагія, необхідність придушення овуляції.
- Препарат приймають внутрішньо, запиваючи великою кількістю води. Схема лікування із застосуванням Оргаметріл складається лікарем, індивідуально для кожної пацієнтки. Але, як правило, при лікуванні гіперплазії ендометрія, препарат приймають по 2,5-5 мг на добу, в перші два тижні кожного місяця, в комбінованої терапії з препаратами естрогенами.
- Побічні дії Оргаметріл проявляються у вигляді нудоти, діареї, головного болю. У деяких випадках, лікарський засіб викликає жовтяницю, хлоазмою, алергічні реакції на шкірі, зниження лібідо, підвищення або зниження маси тіла, проривні кровотечі, відчуття тривоги, набряклість і напруга молочних залоз.
- Оргаметріл не призначають при індивідуальній непереносимості діючих речовин препарату, при патологіях печінки, жовтяниці, вроджених порушеннях обміну холестерину, порфірії, інсулінозалежного цукрового діабету, позаматкової вагітностіі шкірній сверблячці. З особливою обережністю, Оргаметріл призначають пацієнтам з артеріальною гіпертензією, тромбоемболією, депресією і ХСН.
- Оскільки діюча речовина препарату має низьку токсичність, то випадків передозування не зафіксовано. Іноді, у пацієнток з'являються симптоми депресії.
- Препарат випускають у формі таблеток, по 30 штук в упаковці. Лікарський засіб відпускається по лікарському рецептом, термін придатності Оргаметріл становить п'ять років з дати випуску, зазначеної на упаковці препарату.
Утрожестан при гіперплазії ендометрія
Утрожестан при гіперплазії ендометрія є ефективним лікарським засобом на основі жіночих статевих гормонів. Діюча речовина препарату - прогестерон (гормон, жовтого тіла яєчника). Застосування препарату сприяє нормальним секреторним перетворенням в ендометрії порожнини матки. Утрожестан потенціює перехід слизового шару з проліферативної фази в секреторну. Так, при заплідненні яйцеклітини, препарат викликає зміни в ендометрії, які сприяє розвитку ембріона, тобто імплантації. Антіальдостероновий ефект лікарського засобу сприяє посиленню сечовиділення.
- Препарат призначають для корекційної терапії при ендогенному дефіциті прогестерону. Пероральне використання Утрожестан допомагає в лікуванні безпліддя, викликаного недостатністю жовтого тіла, при порушеннях менструального циклу через порушення овуляції, при передменструальному синдромі і в комбінації з естрогенами для замісної гормональної терапії при гіперплазії ендометрія і клімактеричному синдромі.
- Інтравагінальне застосування препарату сприяє підтримці лютеїнової фази менструального циклу при підготовці до екстракорпорального запліднення і донації яйцеклітин. Препарат використовують для профілактики ендометріозу, гіперплазії ендометрію, міоми матки. Утрожестан ефективний в лікуванні загроз аборту, які виникли на тлі прогестероновой недостатності.
- Застосовують препарат перорально або інтровагінально. Дозування і тривалість застосування вказуються лікуючим лікарем. Наприклад, при недостатності прогестерону, жінкам призначають по 200-300 мг препарату, які необхідно розділити на вечірній і ранковий прийом.
- Утрожестан викликає побічні дії, які проявляються як міжменструальнікровотечі, запаморочення через пару годин після прийому препарату, сонливість, реакції гіперчутливості.
- Лікарський засіб протипоказано використовувати при кровотечах із статевих шляхів неясного генезу, при неповному аборті, порфірії, схильності до тромбозів, алергічних реакціях на діючі речовини препарату. Утрожестан не призначають пацієнтам із злоякісними захворюваннями репродуктивних органів і порушеннями печінкових функцій.
- Передозування Утрожестан викликає симптоми, схожі з симптоматикою побічних ефектів. Як правило, симптоматика передозування проходить після зменшення дози препарату.
Ліндинет 30 при гіперплазії ендометрія
Ліндинет 30 при гіперплазії ендометрія застосовується при гормональної терапії. Лікарський засіб є комбінованим пероральний контрацептив. Тобто основні показання до застосування препарату це контрацепція - попередження небажаної вагітності.
- Ліндинет 30 протипоказано приймати пацієнтам з підвищеною чутливістю до компонентів препарату, при мігрені з вогнищевими неврологічними симптомами, при захворюваннях печінки і тромбоемболітіческіх процесах, артеріальному тромбозі. Препарат не призначають пацієнткам з гормонозалежні злоякісні захворювання статевих органів і молочних залоз, тобто препарат не є ефективним при атипові гіперплазії ендометрія.
- Побічні дії Ліндинет 30 проявляються у вигляді головного болю, мігрені, зниженому настрої. Лікарський засіб викликає порушення з боку шлунково-кишкового тракту, зміни маси тіла, зміни піхвової секреції, хворобливість і нагрубання молочних залоз. У деяких пацієнток, прийом препарату викликає затримку рідини в організмі і реакції підвищеної чутливості.
Візану при гіперплазії ендометрія
Візану при гіперплазії ендометрія є гестаген. Тобто препарат використовується при гормональної терапії в лікуванні гіперплазії ендометрія. Лікарський засіб випускають у формі таблеток. Діюча речовина препарату - диеногест мікронізований, є похідним нортестостерона, який володіє антиандрогенной активністю. Основні показання до застосування препарату - лікування ендометріозу, патологій ендометрію і гіперплазії ендометрія матки.
- Препарат приймають перорально, лікарський засіб швидко всмоктується, а його біодоступність становить близько 91%. Після перорального прийому, близько 86% препарату виводиться протягом 6 днів, при цьому основна частина виводиться в перші 25 години, як правило, нирками.
- Дозування препарату підбирається лікарем, індивідуально для кожної жінки. Як правило, тривалість застосування препарату становить шість місяців. Візану можна приймати в будь-який день менструального циклу, але прийом повинен бути безперервним, навіть є почнуться проривні кровотечі з піхви.
- У разі передозування, Візану викликає порушення в роботі шлунково-кишкового тракту, мажучі кров'янисті виділення, метрорагії. При вищеописаних проявах проводиться симптоматичне лікування.
- Побічні дії препарату можуть з'являтися в перші місяці прийому. Найпоширеніші з них: головний біль, зниження настрою, кровотечі і мажучі виділення з піхви, акне.
- Препарат протипоказано застосовувати при гострому тромбофлебіті або венозних тромбоемболіях, захворюваннях серцево судинної системиі артерій, при цукровому діабеті. Візану не призначаються жінкам з важкими захворюваннями печінки, в тому числі пухлинами, при гормонозалежних злоякісних пухлинах, Кровотечах з піхви неясного генезу. Лікарський засіб заборонено для лікування гіперплазії ендометрія у дітей і підлітків до 18 років через те, що ефективність і безпеку такого лікування не встановлені.
- З особливою обережністю, Візану призначається для пацієнток з позаматковою вагітністю в анамнезі, хронічною серцевою недостатністю, депресією і артеріальною гіпертензією.
Ярина при гіперплазії ендометрія
Ярина при гіперплазії ендометрія, використовується при гормональної терапії, як нізкодозірованний монофазний пероральний контрацептив з атіандрогенним дією. Основні показання до застосування препарату - попередження небажаної вагітності, тобто контрацепція. Препарат застосовують при проведенні гормональної терапії при патологіях ендометрію матки. Лікарський засіб корисно для жінок, які страждають від вугрової висипки і гормонозалежної затримки рідини.
- Дозування і тривалість застосування препарату, підбираються лікарем, індивідуально для кожної жінки. Як правило, при гіперплазії ендометрія, Ярину приймають протягом шести місяців.
- Препарат викликає побічні дії, які проявляються як хворобливість і виділення з молочних залоз, головний біль, порушення роботи шлунково-кишкового тракту, зміни піхвової секреції, зміни маси тіла і реакції підвищеної чутливості.
- Ярина не призначається пацієнткам з тромбозом, цукровий діабет з судинними ускладненнями. при важких захворюванняхпечінки, гормонозалежних злоякісних захворюванняхстатевих органів, вагінальних кровотечах неясного генезу і при підвищеній чутливості до будь-якого компонента препарату.
- У разі передозування, препарат викликає нудоту, блювоту, вагінальні кровотечі. Лікування передозування симптоматичне, так як не існує спеціального антидоту.
Регулон при гіперплазії ендометрія
Регулон при гіперплазії ендометрія застосовується в якості комбінованого контрацептиву з естрогенових компонентом і гестагеном. Механізм дії препарату заснований на пригніченні вироблення гонадотропінів, що унеможливлює овуляцію, збільшує щільність цервікальногослизу, змінює процеси в ендометрії і перешкоджає проникненню сперматозоїдів в порожнину матки.
- Основні показання до застосування препарату - лікування дисфункціональних маткових кровотечі, гормональна терапія при гіперплазії ендометрія, контрацепція, лікування порушень менструального циклу, ПМС і дисменорея.
- Дозування і тривалість застосування препарату підбираються лікарем, індивідуально для кожної жінки. Регулон рекомендується приймати з першого дня менструального циклу. Препарат приймають по одній таблетці в день, бажано в один і той же час.
- Побічні ефекти Регулона проявляються як порушення в роботі шлунково-кишкового тракту, порушення функцій печінки, поява кровотеч, порушення нормальної мікрофлорипіхви, зниження лібідо, зміни піхвового секрету. У рідкісних випадках Регулон викликає підвищення артеріального тиску, Збільшення маси тіла, головний біль і алергічний висип.
- Регулон протипоказано застосовувати при індивідуальній непереносимості одного з компонентів препарату, при вагітності і лактації. Лікарський засіб не призначають жінкам із захворюваннями печінки, артеріальною гіпертензією, мігренню, герпесом другого типу і при епілепсії. Регулон протипоказаний для пацієнток з естрогензалежні пухлинами, порушеннями згортання, при кровотечах із статевих шляхів нез'ясованої етіології і при важких формах цукрового діабету.
- Передозування препарату викликає головний біль, судоми в литкових м'язах, диспепсію. Лікування передозування симптоматичне, так як антидоту не існує.
Марвелон при гіперплазії ендометрія
Марвелон при гіперплазії ендометрія використовується в період гормонального лікування. Препарат являє собою пероральний протизаплідний засіб. Основні показання до застосування Марвелона - попередження вагітності, тобто контрацепція. Препарат приймають з першого для менструального циклу і протягом 21 дня. Кожен день жінці необхідно випивати по одній таблетці препарату, в один і той же час.
Марвелон рекомендується приймати тільки за призначенням лікаря, так як лікарський засіб протипоказано приймати при порушеннях функції печінки, запаленні жовчного міхура, схильності до тромбозів і при наявності злоякісних пухлин. У деяких випадках, препарат викликає побічні дії у вигляді збільшення маси тіла і набухання молочних залоз. Марвелон випускають у формі таблеток по 10 мг. В одній таблетці міститься прогестин дезогестрел і естроген етинілестрадіол.
Клайра при гіперплазії ендометрія
Клайра при гіперплазії ендометрія є нізкодозірованний комбінований контрацептив перорального застосування. Лікарський засіб належить до багатофазним препаратів, тому добре переноситься пацієнтками різного віку. Таблетки Клайра мають різний колір, що говорить про зміст в них різних доз гормонів. Препарат випускають з двома неактивними таблетками, які дозволяють приймати контрацептив безперервно. Протизаплідний ефект препарату обумовлений пригніченням овуляції, зниженням чутливості ендометрію до бластоцисти і збільшенням цервікальногослизу.
- Лікарський засіб застосовують для зменшення тривалості та інтенсивності кровотечі в період менструації. Препарат знижує больові відчуття в період передменструального синдрому і при менструації. Гормональний нізкодозірованний контрацептив істотно знижує ризик розвитку гінекологічних захворюваньі гипертрихоза.
- Основні показання до застосування препарату - пероральна контрацепція жінок репродуктивного віку. Препарат призначають при комбінованому лікуванні гіперплазії ендометрія або на етапі гормональної терапії.
- Препарат Клайра приймають перорально, таблетку бажано ковтати цілими і запивати достатньою кількістю води. Кожна упаковка лікарського засобу містить 26 кольорових таблеток з активними і речовинами і дві білі таблетки-пустишки. Лікарський засіб приймають незалежно від прийому їжі, але в один і, то, же час. У перші дні прийому Клайри можуть з'явитися незначні кров'янисті виділення.
- Препарат викликає побічні дії, які провокують варикозне розширеннявен, тромбоз, зміна артеріального тиску, порушення в роботі шлунково-кишкового тракту. Клайра провокує появу головних болів, депресивні стани, мігрені, судоми. Побічні дії можуть торкнутися і репродуктивної системи, Викликаючи міжменструальнікровотечі, сухість піхви, збільшення і болючість молочних залоз, поява доброякісних кіст в молочних залозах. У рідкісних випадках, Клайра викликає алергічні реакції у вигляді вугрового висипу, свербежу та висипки, набряклості, облисіння, появи герпесу.
- Препарат Клайра протипоказано застосовувати пацієнтам з індивідуальною непереносимістю компонентів лікарського засобу. Таблетки заборонені для пацієнтів з лактазной недостатністю, синдром мальабсорбції глюкозо-галактози. Лікарський засіб не призначають пацієнткам з тромбозом, нападами стенокардії, захворюваннями судинної системи, цукровий діабет, онімінням кінцівок і порушеннями мови.
- З особливою обережністю препарат призначають при панкреатиті, захворюваннях печінки, атипові гіперплазії і злоякісних пухлинах гормонозалежного типу. Клайра не застосовується при вагінальних кровотечах невстановленої етіології, при вагітності або підозри на неї, пацієнткам до 18 років і в період лактації.
- Тільки після дозволу лікаря, оцінки ризику і користі препарату, Клайра призначають пацієнтам з раком молочної залози в анамнезі, інсультом, спадковим ангіоневротичним набряком, кращим пацієнткам і при хлоазми.
- Передозування препаратом можлива при прийомі високих доз і перевищенні тривалості застосування. В цьому випадку у жінок з'являється блювота і вагінальні кровотечі. Специфічного антидоту не існує, тому при появі симптомів передозування необхідно промити шлунок та прийняти ентеросорбірующий препарати.
Транексам при гіперплазії ендометрія
Транексам при гіперплазії ендометрія використовується як лікарський засіб, який впливає на процеси тканинного обміну, тобто ріст ендометрію. Транексам є інгібітор фибринолизина. Лікарський засіб має місцеву і системним кровоспинну дію. Препарат має протизапальні, протиалергічні, протипухлинними і протиінфекційними властивостями. Після прийому Транексам рівномірно розподіляється в тканинах, проникаючи через гематоенцефалічний і плацентарний бар'єри. Максимальна концентрація препарату в плазмі крові спостерігається через три години після прийому і зберігається протягом 17 годин. Виводиться переважно нирками.
- Показання до застосування препарату засновані на дії його компонентів. Транексам використовують як гемостатичний засіб при кровотечах і ризик їх розвитку через підвищення кількості фибринолизина в крові. Препарат використовують при маткових і носових кровотечах, кровотечах в шлунково-кишковому тракті, при екземі, кропивниці, шкірного висипу і алергічних дерматитах. Транексам ефективний і як протизапальний засіб.
- Лікарський засіб випускають у формі таблеток і розчину для внутрішньовенного крапельного введення. Так, при лікуванні гіперплазії ендометрія і профілактики після операцій на шийці матки, препарат приймають по 15 мг три рази на день, протягом двох тижнів.
- Побічні дії препарату проявляються з боку шлунково-кишкового тракту, викликаючи печію, блювоту і нудоту, діарею, знижений апетит. Транексам викликає запаморочення, сонливість, слабкість, порушення зору, тахікардію, висипання на шкірі, болі в грудній клітці.
- Лікарський засіб протипоказано для пацієнтів з індивідуальною непереносимістю компонентів препарату, при субарахноїдальних кровотечах. З особливою обережністю Транексам застосовують при тромбозах, інфаркті міокарда, тромбофлебіті, ниркової недостатності і при порушеннях колірного зору.
Рігевідон при гіперплазії ендометрія
Рігевідон при гіперплазії ендометрія застосовується при проведенні гормональної терапії. Препарат є комбінованим пероральним контрацептивом. Рігевідон відноситься до багатофазним препаратів, кожна таблетка лікарського засобу містить естрогенні і гестагенні компоненти в однакових кількостях. Препарат ефективно захищає від небажаної вагітності, викликає пригнічення овуляції, збільшує в'язкість цервікальногослизу і знижує сприйнятливість ендометрію до бластоцисти.
- Препарат блокує лютеинизирующий і фолікулостимулюючий гормони, уповільнює дозрівання фолікула і його розрив. Активні компоненти препарату пригнічують процес овуляції і перешкоджають заплідненню. Рігевідон володіє не тільки контрацептивним ефектом, але і сприяє істотному зниженню ризику різного родугінекологічних захворювань, в тому числі при гіперплазії ендометрія. До складу упаковки з 21 таблетки, входить 7 таблеток плацебо. Тобто прийом Рігевідон не викликає синдром гіперторможенія.
- Діюча речовина препарату - етинілестрадіол. Після перорального застосування, Рігевідон швидко абсорбується в шлунково-кишковому тракті, максимальна концентрація препарату в плазмі крові спостерігається через 1-2 години після прийому. Виводиться препарат у вигляді метаболітів з калом і сечею.
- Основні показання до застосування Рігевідон - це контрацепція у жінок репродуктивного віку. Лікарський засіб може використовуватися для корекції функціональних порушень менструального циклу, при маткових кровотечах, ПМС, вираженому больовому синдромів середині циклу.
- Приймати препарат можна тільки за вказівками лікаря. Так, перед прийомом препарату необхідно пройти загальне клінічне дослідження і гінекологічний огляд. Лікарський засіб приймають перорально, запиваючи достатньою кількістю води. Приймають Рігевідон з першого дня менструального циклу, тривалість застосування 21 день.
- Препарат добре переноситься і практично не викликає побічних дій. Але у деяких жінок, Рігевідон викликає нудоту, блювоту, головний біль, підвищену стомлюваність, судоми литкових м'язів, зниження лібідо. Лікарський засіб може бути причиною нагрубання молочних залоз, появи алергічних реакцій на шкірі і кровотеч. У рідкісних випадках Рігевідон викликає гіперпігментацію шкіри обличчя, зміна маси тіла, артеріальну гіпертензію, зміни піхвової секреції. Побічні ефекти виникають в перші три місяці прийому препарату.
- Рігевідон протипоказано використовувати пацієнткам з підвищеною чутливістю до компонентів препарату, при порушеннях функцій печінки, природженому підвищеному рівня білірубіну в крові. Препарат не приймають при гепатиті, хронічному коліті, важких захворюваннях серцево-судинної системи, артеріальної гіпертонії. Лікарський засіб протипоказано пацієнтам з порушеннями ендокринної системи, в тому числі при цукровому діабеті. Препарат не застосовують для лікування гіперплазії ендометрія у пацієнток з вагінальними кровотечами нез'ясованого генезу.
- Передозування Рігевідон може викликати появу головного болю, блювоти, нудоти, вагінальні кровотечі, хворобливі відчуттяв епігастральній ділянці. Специфічного антидоту не існує, тому при вищеописаної симптоматиці показана повна відміна препарату. Пацієнткам проводять промивання шлунка і призначають прийом ентеросорбентом. У рідкісних випадках потрібне проведення симптоматичної терапії.
Депо-Провера при гіперплазії ендометрія
Депо-Провера при гіперплазії ендометрія є гестагенну лікарський засіб. Препарат має гестагенну і кортикостероїдної активністю. Якщо препарат приймають жінки репродуктивного віку, то це сприяє запобіганню овуляції через пригнічення дозрівання фолікулів. Депо-Провера ефективно при лікуванні гормонозалежних злоякісних новоутворень, Тобто атипові гіперплазії ендометрія. Ефективність препарату пояснюється впливом на метаболізм гормонів на клітинному рівні.
Препарат за своїм принципом дії схожий з прогестероном, оскільки володіє пірогенним дією. Високі дози Депо-Провера сприяють лікуванню онкологічних захворювань. При внутрішньом'язовому введенні відбувається повільне вивільнення активних компонентів препарату, що сприяє підтримці низьких доз лікарського засобу в плазмі крові.
Максимальна концентрація препарату спостерігається через 4-10 днів після введення. Связиваемость з білками крові знаходиться на рівні 95%. Активні речовини препарату проходять крізь гематоенцефалічний бар'єр, тому Депо-Провера протипоказано використовувати в період лактації. Період напіввиведення препарату становить 6 тижнів, але діюча речовина - медроксипрогестерона ацетат визначається в крові і через 9 місяців після застосування.
- Основні показання до застосування препарату засновані на дії його компонентів. Депо-Провера використовують для лікування онкологічних захворювань, при рецидивах і метастазуванні раку молочної залози і ендометрію, при раку нирки і передміхурової залози. Препарат використовують для лікування атипової гіперплазії ендометрія, ендометріозу і вазамоторних проявів в період менопаузи. Депо-Провера заборонено використовувати як засіб контрацепції у жінок репродуктивного віку.
- Застосовують препарат внутрішньом'язово, вводячи суспензію в сідничний або дельтоподібний м'яз. Тривалість застосування і дозування підбираються лікарем, індивідуально для кожної пацієнтки. Якщо препарат використовується для лікування гіперплазії ендометрія у період постменопаузи, то Депо-Провера призначають лагідним курсом. А ось при лікуванні гіперплазії ендометрія, тривалість застосування може становити шість місяців.
- Побічні дії препарату залежать від характеру захворювання і частоти застосування препарату. Депо-Провера викликає порушення в роботі шлунково-кишкового тракту, порушення функцій печінки, головні болі, порушення концентрації уваги, порушення зору і судоми. У деяких випадках, лікарський засіб провокує тромбоемболії різної локалізації. Також можлива поява алергічних реакцій на шкірі, поява порушень менструального циклу, аменорея, мастодиния і інші.
- Депо-Провера протипоказано використовувати при індивідуальної непереносимості компонентів препарату. Лікарський засіб заборонено використовувати в період вагітності та лактації, при кровотечах з піхви невизначеною етіології і при тяжких порушенняхфункції печінки. Препарат не застосовують до настання менструального циклу.
- З особливою обережністю лікарський засіб призначають пацієнтам з епілепсією, мігренню, хронічною нирковою та серцевою недостатністю і бронхіальну астму.
- Високі дози препарату можуть викликати симптоматику передозування, яка характерна для глюкокортикостероїдів. Для усунення побічної симптоматики необхідно відкоригувати дозу препарату, тобто зменшити. Гострих випадків передозування не зафіксовано.
Мета лікування ГПЕ - профілактика раку ендометрія і купірування клінічних проявівпатологічних змін ендометрія (менометрорагій у пацієнток репродуктивного та пременопаузального віку).
Лікування гіперпластичних процесів ендометрія залишається однією з важливих проблем гінекології. Лікувальна тактика при ГПЕ залежить від патоморфологічної характеристики ендометрія, віку пацієнтки, етіології і патогенезу захворювання, супутньої гінекологічної та екстрагенітальної патології. Терапія в різні вікові періоди складається з зупинки кровотечі, відновлення менструальної функції в репродуктивному періоді або стійкою постменопаузи в більш старшому віці і профілактики рецидиву гіперпластичного процесу.
* Лікування ГПЕ складається з 4-х етапів:
I етап лікування - зупинка кровотечі.
Метод зупинки кровотечі в ювенільному віці визначається загальним станом хворої, величиною крово- втрати і анемизацией. При задовільному стані найбільш часто застосовується гормональний гемостаз: естроген-гестагенні препарати (логест, фемоден, Жанін, ярина і ін.) В гемостатическом режимі (в 1-й день 3-5 таблеток з подальшим поступовим зниженням дози до 1 таблетки в день із загальною тривалістю прийому протягом 21 дня).
Дівчаткам, котрі вступили в стаціонар у важкому стані і рясним кровотечею, постгеморрагической анемією (вміст НЬ< 70 г/л и падение гематокрита до 20 %), понижением АД и тахикардией, следует провести выскабливание слизистой оболочки матки с гистероскопическим контролем и предварительной профилактикой разрыва девственной плевы (местное введение 64 ЕД лидазы с 0,25 % раствором новокаина). Выскабливание проводится с письменного согласия родителей, близких родственников или опекунов.
Зупинка маткових кровотеч у жінок репродуктивного та клімактеричного віку проводиться за допомогою вискоблювання ендометрію з його наступним гістологічним дослідженням.
Використовують також утеротонические кошти: холод на низ живота, окситоцин, настоянка водяного перцю, відвар кропиви. Антианемічні терапія: переливання крові і ерітроцітар-ної маси, плазми, застосування препаратів заліза (ферковен, ферроплекс, тардіферрон, ферум-лек). Інфузійна терапія для поліпшення реологічних властивостей крові і нормалізації водно-електролітного балансу: стабізол, рефортан, реополіглюкін, желатиноль, сольові ізотонічні розчини, 5-10% розчини глюкози.
Гемостатики: 10% розчин кальцію глюконату по 10 мл в / в або в табл. по 0,5 г 3-4 разів / добу .; 5% розчин епсилон-амінокапронової кислоти по 100 мл в / в або по 2-3 г в порошках 3 раз / сут .; 1% розчин вікасолу по 3 мл в / м протягом 3-х днів; дицинон по 250 мг 3 р / добу.
Вітаміни та енергетичні засоби: вітамін В12 по 200 мг в день в / м; вітамін В6 по 1 табл. (5 мг) 2-3 разів / добу. або по 1 мл 5% розчину в / м; фолієва кислотапо 1 табл. (1 мг) 2-3 разів / добу .; 5% розчин аскорбінової кислоти по 5-10 мл 1 раз / сут. в / в або по 250 мг 2 р / добу .; рутин по 1 табл. (2 мг) 3 раз / сут .; кокар-боксілаза по 50 мг в / в або в / м; АТФ по 2 мл в / м.
II етап- гормонотерапія, спрямована на супрессию ендометрія.
«Чисті» гестагени (патогенетично обґрунтована терапія ГПЕ). Лікування проводять протягом 3-6 міс. з 16-го по 25-й день менструального циклу, з 5-го по 25-й день МЦ або в безперервному режимі в залежності від віку жінки (таблиця 7.1):
♦ норколут, примолют-нор, норлютен (норетистерону ацетат) - по 5 мг з 16 по 25-й день циклу;
♦ прогестерон - 10 мг (1 мл 1% розчину) в / м з 16-го по 25-й день циклу. Курсова доза 240-480 мг;
♦ 17-ОПК- 125 мг (1 мл 12,5% розчину) в / м на 14-й і 25-й дні циклу. Курсова доза 750-1500 мг;
♦ утрожестан - по 100 мг 2-3 разів / добу., З 16-го дня МЦ протягом 10-14 днів;
♦ дуфастон (дидрогестерон) - по 10 мг 1 раз / сут., З 16-го по 25-й день МЦ;
♦ провера (медроксипрогестерону ацетат) - по 10 мг з 16-го по 25-й день циклу;
♦ депо-провера - 200 мг в / м на 14-й і 21-й дні циклу;
♦ депостат (гестонорону капроат) - 200 мг в / м 1 раз в тиждень.
Агоністи ГнРГ (для корекції обмінно-ендокринних порушень, нормалізації стану ЦНС і вегетативної нервової системи):
♦ гозерелін (золадекс) - 3,6 мг підшкірно 1 раз в 28 днів;
♦ бусерелін - 3,75 мг 1 раз в 28 днів;
♦ бусерелін спрей назальний 900 мг на добу щодня.
Показання до застосування агоністів ГнРГ у жінок з ГПЕ:
проста атипова ГПЕ в пери-та постменопаузі; рецидивуючий перебіг простої атипової ГПЕ в репродуктивному віці після монотерапії гестагенами; атипова комплексна ГПЕ в репродуктивному віці і перименопаузе; проста і комплексна атипова ГПЕ в репродуктивному віці; ГПЕ в поєднанні з лейоміомою матки або аденоміозом.
Агоністи ГнРГ в поєднанні з гестагенами застосовують протягом 3 місяців, а при необхідності (при відсутності атрофії ендометрія під час контрольного гістологічного дослідження ендометрію після 3-місячної терапії) - до 6 місяців. У разі підтвердження атрофії ендометрія через 3 місяці в подальшому проводиться монотерапія гестагенами ще 3 місяці.
Монофазні естроген-гестагенні препарати застосовують по 1 табл. з 5 по 25-й день циклу у жінок репродуктивного віку:
♦ ригевидон (0,15 мг левоноргестрелу і 0,03 мг етінілест-радіола);
♦ марвелон (дезогестрел - 0,15 мг, етинілестрадіол - 0,03 мг);
♦ мінізістон (0,125 мг левоноргестрелу, 0,03 мгетінілес-традіола);
♦ фемоден (етинілестрадіол - 0,03 мг, гестоден - 0,075 мг);
♦ логест (0,02 мг етинілестрадіолу та 0,075 мг гестодену);
♦ Жанін (0,03 мг етинілестрадіолу і 2 мг дієногеста);
♦ ановлар (0,05 мг етинілестрадіолу і 1 мг норетистерону);
♦ нон-овлон (0,05 мг етинілестрадіолу і 1 мг норетистерону), на відміну від інших монофазних КОК, застосовують з 16-го по 25-й день циклу.
Трифазні контрацептиви застосовують з 1-го по 28-й день циклу у жінок репродуктивного віку:
♦ триквилар
(I фаза - 6 драже - 0,05 мг левоноргестрелу, 0,03 мг етинілестрадіолу;
II фаза - 5 драже - 0,075 мг левоноргестрелу і
0,04 мг етинілестрадіолу;
III фаза -10 драже - 0,125 мг левоноргестрелу і
0,03 мг етинілестрадіолу);
♦ трістеп
(I фаза - 6 таблеток - 0,05 мг левоноргестрелу, 0,03 мг етинілестрадіолу;
II фаза - 6 табл. - 0,05 мглевоноргестрела і 0,05 мг етинілестрадіолу;
III фаза -10 табл. - 0,125 мг левоноргестрелу і 0,04 мг етинілестрадіолу);
♦ тризистон
(I фаза 6 табл., Що містять в якості гестагену 0,05 мг левоноргестрелу, як естрогену 0,03 мг етинілестрадіолу;
II фаза - 6 табл. - 0,075 мг левоноргестрелу і 0,04 мг етинілестрадіолу;
III фаза -9 табл. - 0,125 мг левоноргестрелу і 0,03 мг етинілестрадіолу).
III етап лікування - оптимізація гормонального статусу з метою попередження розвитку гіперестрогенії (відновлення двофазного менструального циклу у жінок репродуктивного віку або стійкою менопаузи в клімактеричному періоді).
У молодих жінок:
1.Стімуляція овуляції кломіфену і хорионическим го-надотропіном: кломіфен - по 1 табл. (50 мг) з 5-го по 9-й день циклу. Під дією кломифена спостерігається одночасне дозрівання багатьох фолікулів. Для посилення ефекту призначають хоріонічний гонадотропін: 10000 ME профазі на 14-й день або по 3000 ME хорігоніна на 12,14,16 день циклу, або по 5000 ME Прегніла на 13 і 15 день циклу При відсутності ефекту доза кломіфену може бути збільшена в 2 рази (у II циклі) і в 3 рази (в III циклі) під контролем розмірів яєчників (УЗД). При настанні овуляції на тлі гіпопрогестеронеміі допустимо призначення гестагенів у II фазі циклу протягом 10 днів: прегнин - по 0,02 г сублінгвально 2 раз / сут .; норетистерон
(Норколут) - по 0,005 г 2 р / добу .; оргаметрил (лінестренол) - 0,005 г на добу .; прогестерон - 1 мл 2,5% розчину в / м через день, 5 днів; 17-ОПК- 1 мл 12,5% розчину в / м одноразово; Дідро-гестерона (дуфастон) - по 10-20 мг; утрожестан - по 200-300 мг на добу в два прийоми (1 капсула вранці через годину після їжі, 1-2 капсули ввечері). Курс лікування - 6 циклів.
Контроль гіперстимуляціїяєчників!
2.Стімуляція овуляції фенобарбіталом: фенобарбітал - по 200 мг на добу, протягом 6 тижнів з наступним переходом на 50 мг на добу.
3.Стімуляція овуляції за допомогою ФСГ (гонал-Ф, мено-паузальном гонадотропін, метродин, урофолітропін) і хо-ріоніческого гонадотропіну (хориогонин, профазі, прегнил). Менопаузальний гонадотропін (метродин, урофолітропін, гонал-Ф) призначають з перших днів від початку менструальної реакції по 75 ME протягом 7-12 днів (контроль УЗД). При відсутності ефекту дозу увелічівают- 150-225 ME. При дозріванні фолікула (d - 22-25 мм) стимулюють овуляцію і утворення жовтого тіла хорионическим гонадотропином: 10000 ME профазі на 14-й день або по 3000 ME хоріогоніна на 12,14,16 день або по 5000 ME Прегніла на 13 і 15 день .
4. Стимуляція овуляції за допомогою ФСГ або ЛГ (пергонал, хумегон, пергогріна) і хоріонічного гонадотропіну (хориогонин, прегнил, профазі): пергонал, хумегон (по 75 ME ФСГ і 75 ME ЛГ) в / м по 1 мл від початку менструальної реакції протягом 7-12 днів. Пергогріна (по 75 ME ФСГ і 35 ME ЛГ) - така ж схема.
При дозріванні фолікула (d - 22-25 мм) стимулюють овуляцію і утворення жовтого тіла хорионическим гонадотропином: 10000 ME профазі на 14-й день або по 3000 ME xo-рігоніна на 12,14,16 день.
У клімактеричному періоді можливе припинення менструального циклу препаратами чоловічих статевих гормонів:
♦ метилтестостерон по 10 - 15 мг / добу протягом 3 місяців;
♦ тестостерону пропіонат по 20 - 25 мг / добу протягом 3 місяців;
♦ сустанон-250 (омнадрен-250) по 1 мл 1 раз на місяць протягом 3 місяців.
У процесі тривалої гормонотерапії доцільно призначати препарати, що покращують функцію печінки, гіпосенсі-білізірующіе кошти, проводити вітамінотерапію.
У разі неефективності консервативної терапії ГПЕ показано ОПЕРАТИВНЕ ЛІКУВАННЯ. При неатиповою формах ГПЕ, особливо у жінок репродуктивного віку, використовується гістероскопічна резекція або абляція ендометрія, а при атипових формах - викорінення матки.
показання до оперативного лікуванняхворих з ГПЕ
1. У репродуктивному періоді: атипова комплексна ГПЕ при відсутності ефекту від консервативної терапії протягом 3 місяців; проста атипова та комплексна неа-типова ГПЕ при неефективності терапії протягом 6 місяців.
2. У клімактеричному періоді: комплексна атипова гіперплазія; проста атипова та комплексна неатиповою ГПЕ.
При рецидивуючих поліпах ендометрію показано ен-доскопіческое хірургічне вплив на зону росту ( «ніжка» поліпа), а саме кріодеструкція, лазервапорізація або резектоскопа.
абляція ендометрія
Хворим без попередньої гормональної підготов-ки проводиться кюретаж або вакуум-аспірація ендометрію за 3-5 днів до абляції.
Деструкція ендометрія проводиться гістероскопічного за допомогою струмів високої частоти, використовуючи при цьому ефект розсічення, обвуглювання і висушування. Розсічення тканин досягається завдяки поєднанню термоеффектом і іскрового розрізу. За рахунок обвуглювання тканин здійснюється гемостаз. На рівні щільного контакту електрода з тканиною відбувається процес висушування тканин з утворенням струпа, а в біля-службовців шарах тканини - випаровування внутрішньоклітинної рідини.
Методика електродеструкція: коагуляція ендометрія в області дна матки по лінії, що з'єднує гирла маткових труб, послідовно коагуляція задньої і передньої стінки матки, не доходячи 1 см до рівня внутрішнього зіва.
IV етап- подальше диспансерне спостереження протягом 5 років після ефективної гормональної терапії та 6 місяців після оперативного лікування.
Показання до госпіталізації
Госпіталізація хворих може здійснюватися як в плановому, так і в екстреному порядку. Показанням для планової госпіталізації є ультразвукові ознаки ГПЕ і кров'яні виділення зі статевих шляхів (менорагія, метрорагія, кровотеча в постменопаузі). У постменопаузі показанням для госпіталізації і поглибленого обстеження служать також гнійні і тривалі водянисті виділення зі статевих шляхів. при рясних кров'яних виділенняхз статевих шляхів показана госпіталізація в екстреному порядку.
Хірургічне лікування
Хірургічне лікування ПОЛІПІВ ЕНДОМЕТРІЯ
Будь поліп ендометрія, виявлений при гістероскопії, підлягає видаленню. Численними дослідженнями доведено, що діагностичне вишкрібання слизової оболонки матки не дозволяє повністю видалити поліп ендометрія. Особливо це стосується поліпів з фіброзним і м'язовим компонентом, які тільки в 12% при кюретажі видаляють повністю. Незважаючи на впровадження ендоскопічного контролю в процес хірургічного видалення поліпів ендометрія, частота рецидивів залишається високою. За даними різних авторів, вона варіює від 25,9 до 78%.
На сьогоднішній день ні у кого не викликає сумніву те, що повноцінне видалення поліпа ендометрія (з базальним шаром ендометрію в місці локалізації поліпа) можливо тільки при використанні гістероскопічного обладнання.
Для Поліпектомія можна застосовувати як механічні ендоскопічні інструменти, так і електрохірургічний техніку, лазерний провідник.
Видалення невеликих поліпів ендометрія - найбільш часта операція. Поодинокі поліпи на ніжці видаляють щипцями або ножицями, введеними через операційний канал гистероскопа. Під контролем зору їх підводять до ніжки поліпа (рис. 24-14) і її зрізують (рис. 24-15). Для видалення поліпів можна використовувати також петлю резектоскопа або лазерний провідник, якими січуть ніжку поліпа (рис. 24-16). Після видалення поліпа необхідна контрольна гістероскопія для того, щоб переконатися в тому, що ніжка поліпа висічена повністю.
Мал. 24-14. Ніжка поліпа ендометрія.
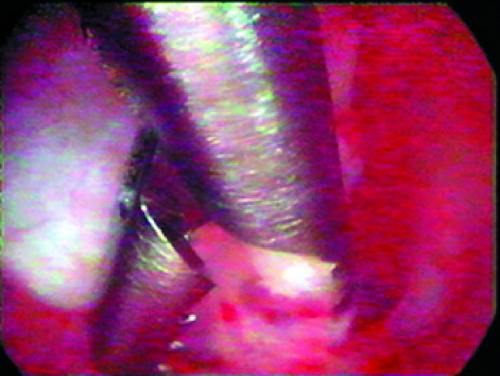
Мал. 24-15. Висічення ніжки поліпа механічним інструментом.
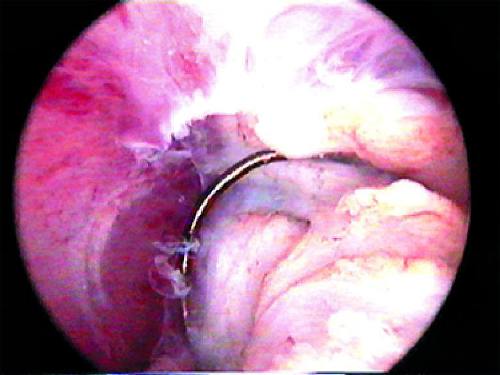
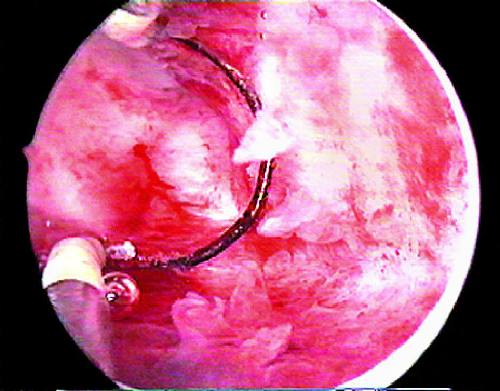
Мал. 24-16. Електрохірургічна поліпектомія (а, б).
Великі труднощі пов'язані з видаленням поліпа ендометрію в області гирл маткових труб (зона найбільшої проліферативної активності ендометрія). Це пов'язано з високим хірургічним ризиком перфорації матки, так як товщина стінок в цій області не перевищує 3-4 мм. З існуючих методів прицільної Поліпектомія (механічного і електрохірургічного) найбільш безпечний і ефективний в даному випадку механічний метод.
Для видалення поліпів ендометрія великих розмірів, Фіброзних і пристінкових поліпів найбільш оптимальна електрохірургічна методика за допомогою резектоскопа з петльовим електродом. Петлю електрода підводять до основи поліпа і зрізають поліп разом з підставою до м'язового шару.
При використанні механічного методу видалення великих поліпів ендометрію необхідно додаткове розширення цервікального каналу до № 12-13 розширювачів Гегара. Потім абортцангом прицільно фіксують поліп і видаляють методом відкручування під контролем з використанням гістероскопії, нерідко неодноразово до повного видалення поліпа. Таким методом складно видалити ніжку поліпа, якщо поліп фіброзного будови. У такому випадку доводиться додатково сікти ніжку поліпа ножицями або щипцями, проведеними через операційний канал гистероскопа.
Щодо подальшої тактики ведення думки різних авторів розходяться. Багато авторів вважають, що видалення поліпа досить. Інші вважають, що після видалення поліпа доцільно призначити гормональну терапію. Питання про необхідність і доцільність гормональної терапії після поліпектомія досі залишається спірним. Але переважна більшість фахівців вважають, що гормональна терапія після видалення поліпів показана при залізистих поліпах функціонального типу і аденоматозних поліпах, а також при поєднанні поліпів ендометрія з гіперплазією ендометрія. Види гормональних препаратів і схеми лікування пацієнтки після видалення поліпів ендометрія залежать від її віку, характеру поліпа, вираженості проліферативних процесів в ендометрії (табл. 24- 1 і 24-2).
ЗУПИНКА КРОВОТЕЧІ
Зупинку кровотечі здійснюють шляхом роздільного діагностичного вишкрібання слизової оболонки матки під контролем гістероскопії. Гістероскопія необхідна для діагностики внутрішньоматкової патології (підслизовий вузол, аденоміоз), а також для контролю якості видалення всього патологічного вогнища. Традиційно для лікування гіперплазії ендометрія після роздільного діагностичного вишкрібання матки застосовують гормональну терапію.
МЕДИКАМЕНТОЗНЕ ЛІКУВАННЯ
ГОРМОНАЛЬНА ТЕРАПІЯ
Гормональне лікування ГПЕ патогенетично обгрунтовано. Гормонотерапія розрахована на місцеву дію (придушення проліферації ендометрія) і центральний ефект (гальмування виділення гонадотропних гормонів і стероїдогенезу в яєчниках).
В даний час для лікування ГПЕ застосовують нижченаведені групи гормональних препаратів з урахуванням віку пацієнтки та вираженості проліферації.
Комбіновані з'єднання - естрогенгестагенние препарати (КОК). Перевагу віддають препаратам, які містять прогестагени третього покоління, які характеризуються більш низькою частотою побічних реакційандрогенного типу і не викликають метаболічних ефектів: марвелон ©, мерсілон ©, силест ©, новинет ©, регулон ©. Прогестагенних препарати. За класичним уявленням прогестини призначають для лікування гіперплазії ендометрія за їх блокуючого впливу на епітеліальний зростання. Вони знижують кількість естрогенових рецепторів і прискорюють їх катаболізм, стимулюючи 17βгідроксістероіддегідрогеназу і сульфотрансферазу, і, таким чином, знижують домінування естрогенів в гормональному фоні, що приводить до гіперплазії ендометрія. Також прогестагени гальмують виділення гонадотропінів.
Слід зазначити, що 19норстероіди крім прогестагенного ефекту мають андрогенів та анаболічним дією. Тривале їх застосування може впливати, викликаючи появу ознак андрогенизации і метаболічні розлади: збільшення маси тіла, порушення ліпідного спектра крові і поява гіперінсулінемії. Ці препарати особливо протипоказані хворим з метаболічним синдромом і СПКЯ, оскільки можуть погіршити, як правило, вже наявну гиперандрогению і порушення ліпідного і вуглеводного обміну.
Для лікування ГПЕ досить широко використовують прогестагени, похідні прогестерону, що не дають андрогенного ефекту і значно рідше призводять до розвитку метаболічних розладів. До числа цих препаратів відносять медроксипрогестерон, мегестрол і гидроксипрогестерона капроат, дезогестрел (чарозетта ©).
Прогестагени, так само як і синтетичні Естрогенгестагени, протипоказані при тромбоемболічних захворюваннях в анамнезі, вираженому варикозному зміні вен гомілок і гемороїдальних вен, при гепатиті і холециститі. Є дані про те, що при системному застосуванні прогестагенів можуть виникнути побічні стероїдні ефекти: зміна настрою, головний біль, депресія, збільшення маси тіла, кровотечі «відміни». Ці побічні ефекти нерідко призводять до відмови пацієнток від призначеної терапії.
Варіант гормонотерапії і, на думку ряду дослідників, хороша альтернатива хірургічному лікуванню при маткових кровотечах - використання Гормонсодержащіе ВМК, що містить левоноргестрел (Мірена ©). Згідно обнадійливим попередніми результатами даного виду лікування, в 80% випадків можна уникати гістеректомії особливо у пацієнток з поєднаною патологією ендо- та міометрія (аденоміоз, ГЕ), а також при лікуванні менорагії у пацієнток перименопаузального періоду.
В основі контрацептивних і терапевтичних ефектів Гормонсодержащіе ВМК - місцевий вплив на тканімішені (ендометрій і слиз цервікального каналу) і виражений антипроліферативний ефект на ендометрій. Застосування Гормонсодержащіе ВМК також супроводжується зниженням продукції простагландинів, естрогену і естроген / прогестероніндуціруемих чинників зростання і підвищенням активності ЦОГ2 і інсулінозалежного фактора росту.
Такий метод лікування дозволяє уникнути метаболізму прогестагенів через печінку, до того ж дію гормонального препарату на місцевому рівні не викликає побічних ефектів, властивих прогестагенной. Єдиний побічний ефект - різке зниження менструальних кровотеч до 82-96% протягом року. Аменорея або гіпоменоррея настає у 65% жінок, що використовують Гормонсодержащіе ВМК.
Після закінчення лікування в 36% випадків відзначають рецидиви захворювання. І все ж при відсутності запальних змін слизової оболонки матки такий шлях введення прогестагенів досить перспективний, особливо у пацієнток з метаболічним синдромом.
Поряд з прогестагенами для лікування гіперплазії ендометрія широко і ефективно використовують препарати з вираженим антигонадотропну дією, такі як даназол (похідне 17етінілтестостерона) і гестринон (похідне 19норстероідов).
Антигонадотропні ефект цих препаратів виражається в зниженні рівнів ЛГ і ФСГ, зменшенні синтезу статевих стероїдів в яєчниках і атрофії ендометрія. За даними різних авторів, шестимісячний курс терапії даназолом супроводжується нормалізацією стану ендометрію у 71-95,9% пацієнток. Даназол і гестринон - похідні андрогенів, в зв'язку з чим вони, крім основного антигонадотропні дії, мають андрогенної активністю. Це пов'язано в першу чергу з тим, що один з найбільш активних метаболітів даназола - етінілтестостерона - сам має властивості андрогену, а також сприяє збільшенню вмісту вільного тестостерону в сироватці крові. Андрогенна і метаболічна активність даназола і гестринона викликає достатню кількість побічних ефектів: збільшення маси тіла, поява акне, себореї, гірсутизму. Відомо також їх несприятливий вплив на функцію печінки. Побічні дії цих препаратів в значною міроюобмежують їх використання у хворих з гіперандрогенією і метаболічними порушеннями.
В останні десятиліття в гінекології стали широко використовувати агоністи ГнРГ для лікування різних гормонзавісімих захворювань. Серед препаратів цієї групи найбільш широко поширені гозерелін, трипторелин, бусерелін в двох формах: ендоназальний спрeй і ін'єкції депопрепарата. З середини 1990-х рр. з'явилися роботи про застосування аналогів ГнРГ при лікуванні маткових кровотеч і гіперплазії ендометрія. Ефективність терапії аналогами ГнРГ виявилася досить високою (83-93,3%) і продовжується тривалий час. Позитивний ефект терапії цими препаратами досягається завдяки блокаді ними гіпофізарнояічніковой системи і їх прямого впливу на клеткімішені. До того ж, на противагу даназола і гестрінона, агоністи ГнРГ не роблять несприятливий вплив на метаболічні процеси і, зокрема, на ліпідний спектр крові і резистентність до інсуліну. Застосування агоністів ГнРГ призводить до гіпоестрогенії, настанню псевдоменопаузи, що супроводжується рядом побічних симптомів, характерних для клімактеричного синдрому. Зважаючи на можливі важких побічних ефектів агоністів ГнРГ, особливо на кісткову систему, прийом їх обмежений 6 місяцями.
Ставлення до антиестрогенів (тамоксифеном) при лікуванні гіперплазії ендометрія неоднозначно. Селективний модулятор ЕР, тамоксифен здатний регулювати вміст рецепторів до гормонів в тканини ендометрія і забезпечувати ефект при подальшому застосуванні гестагенів. Для лікування гіперплазії ендометрія, в тому числі і рецидивуючої, тамоксифен призначають разом з гестагенами або попередньо. Однак до сих пір залишається спірною не тільки ефективність тамоксифену при гіперплазії ендометрія, а й доцільність його призначення, так як з середини 1990-х рр. з'явилося багато публікацій про підвищення ризику виникнення патології ендометрія при тривалому застосуванні тамоксифену у хворих на рак молочної залози. Вибір гормонального препарату для лікування гіперплазії ендометрія, схеми і тривалість лікування залежать від характеру патології ендометрія і віку пацієнтки.
Гормональне лікування пацієнток В РЕПРОДУКТИВНОМУ ВОЗРАСТЕ
яєчниках (абсолютна або відносна гіперестрогенія). Пацієнткам з відносною гіперестрогенією доцільно призначати КОК, а з абсолютною - гестагени і інші препарати.
При простий гіперплазії в молодому віці можливе щомісячне використання медроксипрогестерона в дозі 10- 20 мг курсами по 10-14 днів протягом 3-6 міс з наступним контрольним дослідженням ендометрія. У разі відсутності ефекту від терапії прогестагени призначають в більш високих дозах в безперервному режимі за схемами, що застосовуються для лікування атипової гіперплазії ендометрія.
Жінкам репродуктивного віку, які потребують контрацепції, а також тим, кому протипоказана системна гормональна терапія і не відображено гістеректомія, найбільш доцільно застосовувати Гормонсодержащіе ВМК для місцевого лікуваннягіперплазії ендометрія.
Схеми і види гормональних препаратів для лікування гіперплазії ендометрія без атипії в репродуктивному віці представлені в табл. 24-1.
Диспансерне спостереження: не менше року стійкої нормалізації менструального циклу.
З метою формування овуляторного менструального циклу у жінок репродуктивного віку в подальшому показано застосування стимуляторів овуляції (кломіфен від 50 до 150 мг на день з 5го по 9й день циклу протягом 3 міс). Після нормалізації менструального циклу лікування припиняють. Диспансерне спостереження становить 12-24 міс.
Таблиця 24-1. Гормональне лікування гіперплазії ендометрія без атипії в репродуктивному віці
Примітка. * Контроль ефективності: УЗД через 3, 6, 12 міс; аспіраційна біопсія або контрольна гістероскопія з роздільним діагностичним вишкрібанням через 6 міс.
Рецидивування ГПЕ частіше свідчить про недостатню терапії або про гормонально активних структурах в яєчниках. Це вимагає уточнення стану яєчників за допомогою ендоскопічної біопсії або резекції яєчників при лапароскопії. Відсутність морфологічних змін в яєчниках дозволяє продовжити гормональну терапію вищими дозами препаратів. Гіперплазія ендометрію і неефективність гормонотерапії можуть бути обумовлені наявністю інфекцій, тому цим пацієнткам показано обстеження на всі види інфекцій.
При рецидиві гіперплазії ендометрія пацієнткам пізнього репродуктивного періоду, який реалізував репродуктивну функцію, показана аблация ендометрія (балонна, електрохірургічна, лазерна).
При поєднанні гіперплазії ендометрія з вираженим аденоміозом або ММ з центропітальним зростанням питання про тактику ведення вирішують на користь гістеректомії.
Гормональне лікування пацієнток ПЕРІОДУ ПРЕ І Періменопауза
Гормональна терапія в перименопаузі передбачає застосування препаратів, так чи інакше пригнічують продукцію естрогенів і мітотичну активність ендометріальних клітин: прогестагени, антігонадотропіни і агоністи ГнРГ (табл. 24-2). Підбір виду гормонального препарату для пацієнток перименопаузального періоду утруднений, так як гормональне лікування часто є абсолютним або відносним протипоказанням в зв'язку з високою частотою екстрагенітальних захворювань нейрообменноендокрінного характеру.
Таблиця 24-2. Гормональне лікування гіперплазії ендометрія без атипії і поліпів ендометрія в періоді пре- і перименопаузи
Примітка. Контроль ефективності: УЗД через 3, 6, 12 міс, аспіраційна біопсія через 3 міс, контрольна гістероскопія з роздільним діагностичним вишкрібанням через 6 міс.
Диспансерне спостереження: не менше 1 року стійкої нормалізації менструального циклу або стійкою постменопаузи.
Гормональна терапія гіперплазії ендометрія без атипії передбачає призначення прогестагенів (наприклад, дезогестрела [чарозетта ©]) за схемою контрацепції або в безперервному режимі (для припинення менструацій). Антиестрогени (тамоксифен) і андрогени не знайшли широкого застосування при лікуванні ДПЕ, хоча їх призначення не виключено.
Рецидив ГПЕ, а також поєднання цієї патології з ММ або внутрішнім ендометріозом у хворих періоду пре і перименопаузи вимагає розширення показань до оперативного втручання.
Гормональна терапія В ПОСТМЕНОПАУЗЕ
Більшість авторів сходяться на думці, що при вперше виявленої гіперплазії ендометрія без атипії у жінок в постменопаузі і при важкій соматичної патології можливе призначення гормональної терапії пролонгованими гестагенами (гидроксипрогестерона капроат, медроксипрогестерон) в безперервному режимі на 8-12 міс або агоністами ГнРГ (бусерелін) в протягом 6-8 міс паралельно з гепатопротекторами, антикоагулянтами, антиагрегантами. Допустима аблация ендометрія. Лікування повинно бути забезпечено УЗД і цитологічним контролем, за показаннями - роздільне діагностичне вишкрібання слизової оболонки матки під контролем гістероскопії.
При рецидиві гіперплазії ендометрія в постменопаузі безсумнівно показано хірургічне втручання - викорінення матки з придатками.
Окремо слід зупинитися на тактиці ведення пацієнтів з доброякісними гіперпластичними процесами на тлі атрофічного ендометрія, характерних для пацієнток глибокого постменопаузального віку. Є всі підстави говорити про те, що гиперпластический процес (гіперплазія, поліп ендометрія) виник на тлі вікового запального процесу, пов'язаного з глибокої гіпоестрогенеміей. У подібній ситуації рекомендується проводити короткий курс гормонотерапії. Це або КОК по 1/2 таблетки протягом 3 міс, які препарати ЗГТ також протягом 3 міс з обов'язковим подальшим гістероскопічного і гістологічним контролем. Подібна тактика дає позитивні результатимайже в 95% випадків.
Гормональне лікування атипові гіперплазії ЕНДОМЕТРІЯ
У жінок періоду пре-і постменопаузи при наявності гіперплазії ендометрія з атипией кращим залишається радикальне хірургічне втручання (екстирпація матки). Питання про видалення яєчників кожен раз вирішують індивідуально, це визначається станом яєчників, а також ставленням пацієнтки до їх видалення, виразністю екстрагенітальної патології.
З появою високоефективних синтетичних гормональних препаратів стало можливим у пацієнток молодого віку лікувати консервативно не тільки гіперплазію ендометрія з атипией, але також і початкові форми раку ендометрія.
При гормонотерапії атипової гіперплазії ендометрія в основному використовують три групи препаратів: гестагени (гидроксипрогестерона капроат, медроксипрогестерон і ін.), Антігонадотропіни (даназол, гестринон) і агоністи ГнРГ (гозерелін, трипторелин, бусерелін і ін.).
Результати гормонотерапії атипової гіперплазії ендометрія залежать від характеру атипии і патогенетичного варіанта захворювання. Лікування прогестинами більш ефективно при структурної атипії, ніж при клітинної атипії.
Гормонотерапія практично неефективна при поєднанні атипові гіперплазії ендометрія з патологією міометрія і яєчників.
При лікуванні атипової гіперплазії ендометрія рекомендують додавання невеликих доз естрогенів в поєднанні з прогестинами (як при ЗГТ) або використання медроксипрогестерона паралельно з агоністами ГнРГ. Додаткова терапіякорисна тим, що збільшує прийнятність терапії агоністами ГнРГ і дозволяє її використовувати більш довгий час.
При виборі у хворих з атипові гіперплазію ендометрія для призначення самостійної гормонотерапії треба бути вкрай обережними, необхідно враховувати медичні та соціальні критерії. До медичними критеріямивідноситься кваліфіковане морфологічний висновок про наявність гіперплазії ендометрія з атипией і її ступеня.
Морфологічна діагностика передраку і початкового раку ендометрія важка, особливо в репродуктивному віці, має велике число діагностичних помилок. Внаслідок цього необхідна консультація досвідчених морфологів по гістологічним препаратів. До соціальних критеріїв відносяться: вік, бажання жінки зберегти матку і отримання інформованої згоди пацієнтки на відповідне лікування.
Органозберігаюче лікування (гормонотерапія) має бути забезпечене строгим динамічним наглядом. Кюретаж (бажано під контролем гістероскопії) показаний через 2 міс на тлі лікування і після закінчення його. Метод аспіраційної біопсії в даному контингенті хворих малоинформативен, так як дозволяє отримати для дослідження лише клітини поверхневого шару ендометрія.
Критерієм одужання при гормональної терапії вважають досягнення атрофії ендометрія. Далі необхідний реабілітаційний етап лікування, спрямований на відновлення функціональної здатності ендометрія. На цьому етапі вводять комбіновані естрогенгестагенние препарати протягом 6 міс по контрацептивної схемою. Після закінчення гормональної терапії знову рекомендують роздільне діагностичне вишкрібання слизової оболонки матки під контролем гістероскопії.
Після припинення гормонотерапії у пацієнток репродуктивного віку необхідно стежити за відновленням спонтанної овуляції. При ановуляторних циклах ризик рецидиву захворювання високий. У зв'язку з цим при відсутності овуляції у пацієнток репродуктивного віку рекомендують стимуляцію овуляції шляхом прийому гормональних препаратів (кломифена), а при їх неефективності - за допомогою хірургічного втручання (у хворих з СПКЯ). Гіперплазія з атипией в перименопаузі вимагає призначення більш високих доз парентеральних гестагенів або агоністів ГнРГ.
Контроль за результатом лікування здійснюють через 3 і 6 міс за допомогою цитологічного дослідження аспірату з порожнини матки, УЗД. Через 6 міс показано роздільне діагностичне вишкрібання слизової оболонки матки під контролем гістероскопії. Наступ стійкої постменопаузи вважають прогностично сприятливим фактором.
Диспансерне спостереження за пацієнтками здійснюють протягом 12-24 міс динамічним скрінінгконтролем із застосуванням УЗД.
Схеми гормональної терапії атипової гіперплазії ендометрія представлені в таблицях 24-3 і 24-4.
Таблиця 24-3. Гормональне лікування атипової гіперплазії ендометрія у пацієнток репродуктивного віку
Примітка. * Контроль ефективності: УЗД через 1, 3, 6, 12 міс. Роздільне діагностичне вишкрібання під контролем гістероскопії через 2 і 6 міс. Диспансерне спостереження: не менше 1 року стійкої нормалізації менструального циклу.
Таблиця 24-4. Гормональне лікування атипової гіперплазії ендометрія у пацієнток в періоді пре- і перименопаузи
Примітка. * Контроль ефективності: УЗД через 3, 6, 12 міс. Аспіраційна біопсія ендометрію через 2-3 міс.
Роздільне діагностичне вишкрібання і гістероскопія через 6 міс. Диспансерне спостереження: не менше 2 років стійкої нормалізації менструального циклу або стійкою постменопаузи.
Повторне виникнення атипової гіперплазії ендометрія або аденоматозних поліпів ендометрія, незважаючи на адекватну гормональну терапію, вимагає розширення показань до оперативного лікування (екстирпація матки).
Рецидив гіперплазії ендометрія з атипией в періоді пре і перименопаузи - показання до пангістеректоміі.
Негормональний Медикаментозне лікування гіперпластичних процесів ЕНДОМЕТРІЯ
З огляду на складні патогенетичні механізми гіперплазії ендометрія, багато авторів вважають, що, крім гормональної терапії, в комплекс лікування хворих з гіперплазією ендометрія за показаннями слід включати дієту зі зниженим вмістом жирів, вуглеводів і рідини; препарати, що сприяють корекції обменноендокрінних порушень (метіонін, лінетол, холіну хлорид) і нормалізують водно-електролітний обмін (спіронолактон, гідро- хлоротіазид + триамтерен, калію і магнію аспарагинат); засоби, що поліпшують стан центральної нервової системи (циннарізін, вінпоцетин, пірацетам, беллоид ©); вітаміни; імуномодулятори; лечебнооздоровітельние заходи; седативні препарати.
При супутніх ВЗОМТ проводять комплексну протизапальну терапію.
Профілактично, з метою усунення негативного впливу гормональних препаратів на гемореологічні властивості крові і гепатобіліарну систему, пацієнткам, які отримують гормональне лікування, показані дезагреганти (ацетилсаліцилова кислота), гепатопротектори і засоби, що поліпшують функцію травлення (фестал ©, фосфоліпіди, силибинин, аллохол ©, панкреатин, трав'яні збори, мінеральні води).
Незважаючи на прогрес сучасної фармакології, поряд з великим числом побічних ефектів, досить часто зустрічаються випадки резистентності до гормональної терапії, неповного або тимчасового ефекту від лікування, виникнення рецидивів. Так, частота рецидивів гіперплазії ендометрія після гормонального лікування залишається досить високою і коливається від 2,5 до 58%.
Основну причину невдач гормональної терапії бачать в наявності супутньої патології яєчників і нейроендокринних розладів з порушеннями обміну речовин. Чим вище їх частота, тим частіше проведене лікування неефективно.
Відомо, що ефективність гормонального лікування корелює з наявністю і рівнем концентрації ЕР і ПР в гіперплазованому ендометрію: чим вище рівень їх змісту, тим успішніше лікування. Часті вискоблювання матки можуть привести до локального пошкодження рецепторного апарату ендометрія і, як наслідок, погіршення результатів гормональної терапії. Відзначають взаємозв'язок ефективності консервативного лікуваннязі ступенем проліферативної активності ендометрія, яка визначається при морфоденсітометріческом аналізі интерфазного хроматину. Високий ступінь проліферативної активності корелює з неефективністю лікування, більш частими рецидивами і прогресуванням патологічного процесу.
Поєднана патологія ендометрія і міометрія також може бути однією з причин неефективності гормонального лікування. Гіперплазія ендометрію поєднується з ММ в 25-30,8%, з аденоміозом - в 12,5-34,8% випадків.
Погіршення індексу здоров'я населення в сучасних умовах значно ускладнює вибір препаратів для гормональної терапії изза великої кількості супутніх екстрагенітальних захворювань, особливо в періоди пре-і постменопаузи. Лікування гормонами протипоказано при таких екстрагенітальних захворюваннях, як стенокардія, артеріальна гіпертензія, Інфаркт міокарда та порушення кровообігу (в анамнезі), тромбофлебіти і тромбоемболічні стани (в анамнезі), вузлова мастопатія і рак молочної залози, злоякісні утворення щитовидної залози, виразкова хворобашлунка і дванадцятипалої кишки, Хронічний холецистопанкреатит.
Протипоказанням також є стан після холецистектомії.
Не слід забувати і про високу вартість гормональних препаратів, що обумовлює не тільки медичні, а й соціальні аспекти вибору прийнятного методу лікування гіперплазії ендометрія.
У зв'язку з цим при неефективності гормональної терапії або при наявності протипоказань до неї і неможливості її проведення методом вибору для хворих з ГПЕ, особливо в поєднанні з ММ або аденоміозом, а також в періоди пре-і постменопаузи, до недавнього часу вважали хірургічне лікуванняв обсязі гістеректомії (лапароскопічним або лапаротоміческім доступом).
Гістеректомія може привести до багатьох психологічним і фізичним змінам жінки, зниження функції яєчників, порушень в сечовипусканні, психоемоційним розладів, пригнічення сексуальної функції жінки.
Негативні сторони гістеректомії і бурхливий розвиток ендоскопічної хірургії привели до пошуку малоінвазивних негормональних методів лікування гіперплазії ендометрія.
Методи термічного впливу на ендометрій (аблация ендометрія) Аблація ендометрія може бути виконана гістероскопічних і негістероскопіческімі методиками (див. Розділ «гістероскопічного операції»).
Показання до аблации ендометрія при гіперпластичних процесах ендометрія:
- рецидивні гіперпластичні процеси ендометрія без атипії;
- відмова пацієнтки від гормональної терапії;
- неможливість проведення гормональної терапії;
- ризик для життя гістеректомії (при показанні до неї).
Перед усіма видами аблации ендометрія необхідно виключити рак ендометрія, тобто виконати гістологічне дослідження слизової оболонки матки. Бажана попередня гістероскопія з метою виключення органічної внутрішньоматкової патології.
На сьогоднішній день думка про можливість застосування абляції ендометрія при передракових і ракових станах неоднозначно. Тільки поодинокі автори вважають за можливе застосування абляції ендометрія при атипові гіперплазії, аденоматозних поліпах і навіть раку ендометрія. Однак це стосується невеликого числа хворих, частіше з супутньою екстрагенітальною патологією.
І все ж переважна більшість ендоскопістів наявність атипової гіперплазії ендометрія розглядають як протипоказання для аблации ендометрія. Такий висновок ґрунтується на дослідженнях, які доводять, що навіть досвідчений ендоскопіст не в змозі повністю видалити весь ендометрій.
При підборі пацієнток для аблации ендометрія необхідно враховувати ряд факторів: небажання жінки в подальшому вагітніти, відмова від гістеректомії і бажання зберегти матку, ризик для чревосечения і величина матки, що не перевищує (за даними різних авторів) 10-12 тижнів. Наявність міоми не перешкоджає проведенню аблации (резекції) ендометрію, але за умови, що жоден з вузлів не перевищує 4-5 см.
Абляцію ендометрія можна проводити при наявності аденоміозу, але він погіршує результати операції.
Загальновизнані протипоказання до аблации ендометрія - злоякісні ураження внутрішніх статевих органів, а також пролапс матки.
Перед виконанням аблации ендометрія в першу чергу необхідно петльовим електродом під контролем гістероскопії посікти поліпи або міоматозного вузли, якщо вони є. Ці віддалені тканини необхідно окремо відправити на гістологічне дослідження. І тільки після цього починають власне абляцію (резекцію) ендометрія.
Гістероскопічні методи аблации ендометрія можуть бути електрохірургічні або лазерні.
При електрохірургічної аблации ендометрія використовують одну з наступних методик.
- Аблація ендометрія кульовим або циліндричним електродом.
- Резекція ендометрія петльовим електродом.
- Комбінований метод: проводиться резекція ендометрія в поєднанні з кульової аблацією ендометрія.
Перевага петлевий резекції ендометрія:
- Ендометрій січуть з усіх відділів матки і піддають гістологічному дослідженню. Це мінімізує ризик пропуску або запізнілу діагностику патології ендометрія на ізольованих ділянках.
- гормональна передопераційна підготовкане так важлива, як при інших методах, що знижує вартість процедури і дозволяє уникнути побічних ефектів препаратів.
- Можливо лікування поверхневого аденомиоза, так як січуть частина міометрія.
- Для пацієнток, які бажають зберегти менструацію, можливо виконання часткової резекції ендометрія або збереження ендометрія в нижньому сегменті порожнини матки.
- Субмукозні міоматозного вузли, поліпи ендометрію, несподівано виявлені, можуть бути одночасно видалені без необхідності скасування процедури або зміни інструментів.
Однак є і негативні сторони (недоліки) петлевий резекції ендометрія: велика складність техніки операції, можливість травматичних і опікових ускладнень, і, найважливіше, результат операції залежить від досвіду хірурга в оперативній гістероскопії і розуміння їм анатомії матки.
При цьому електрохірургічна аблация ендометрія має переваги перед лазерною в вартості при однаковій ефективності. До того ж абсорбція рідини значно вище і частіше відбувається при лазерної абляції ендометрія, можливо, внаслідок більшої тривалості операції. Недолік лазерної абляції ендометрія, так само як і кульової, - відсутність матеріалу для гістологічного дослідження. До того ж при абляції ендометрія за допомогою NdYAGлазера потрібен захист очей хірурга від можливого пошкодження лазерним променем, і багато авторів це розцінюють як недолік методу.
Незважаючи на високу ефективність і безпеку методу, при гістероскопічних аблации ендометрія все ж є ускладнення від 1 до 12%, в середньому 6-7%. При цьому кульова аблация і лазерна абляція ендометрія мають меншою кількістю ускладнень, ніж петлевая резекція ендометрія.
Під ефективністю операції аблации ендометрія насамперед мають на увазі відсутність маткових кровотеч і рецидиву гіперпластичних процесів ендометрія. При цьому у пацієнток можуть відзначати і аменорею, і гіпоменорею, і еуменорею - все це показники ефективності операції.
Ефект, досягнутий гістероскопічних аблацією ендометрія, підтримується протягом 1-2 років приблизно у 80-85% оперованих. Після операції аблации (резекції) ендометрію, як електрохірургічної, так і лазерної, повна аменорея виникає приблизно в 25-60% випадків. Рецидиви маткових кровотеч виникають у 8-32%, при цьому основна частина невдалих результатів виявляється в перші 14-18 міс після операції. Відсоток неефективності процедури збільшується від 13% через 2 роки до 27% через 5 років після операції, при цьому частота гістеректомії становить 11,6% у переважної більшості ендоскопістів, впливають вік пацієнтки і величина порожнини матки, наявність аденоміозу, дисменореї.
Гістероскопічні методи аблации ендометрія вимагають загальної або епідуральної анестезії. Результат процедури безпосередньо залежить від кваліфікації оперує хірурга. Менша травматичність цих процедур не вимагає госпіталізації пацієнтки на кілька днів, а період одужання не розтягується на кілька тижнів. На сучасному етапі в Росії з методик абляції ендометрія другого покоління доступна балон аблация ендометрія по системі «ThermaChoice». Численні дослідження підтверджують дані про ефективність цього способу лікування ГПЕ і маткових кровотеч (від 77 до 94%). Більшість авторів визнають доступність, простоту виконання і безпеку цього методу.
Однак існують важливе обмеження і недолік використання внутрішньоматкових балонів - неможливість застосування при дефектах міометрія, кесаревому розтиніабо міомектомії в анамнезі, а на думку деяких авторів, і при деформації порожнини матки за рахунок підслизових міоматозних вузлів.
Незважаючи на простоту використання, цей метод абляції ендометрія також не позбавлений можливих інтра і післяопераційних ускладнень.
До недоліків балонної аблации ендометрія можна також віднести те, що при операції використовують одноразовий аплікатор, що підвищує вартість операції для пацієнтки.
Існують певні обов'язкові умови та обмеження для застосування методик абляції ендометрія другого покоління.
- Попередня гістероскопія.
- Доброякісний характер патології ендометрія.
- Довжина матки по зонду від 4 до 12 см.
- Відсутність субмукозной міоми, перегородки в матці, ВМК.
- Передопераційна гормональна підготовка або кюретаж слизової оболонки матки.
- Відсутність зацікавленості менструюють пацієнтки в репродуктивної функції.
Таким чином, аблация ендометрія, запропонована як альтернатива гістеректомії у пацієнток з маткові кровотечі, Ефективна для лікування жінок з гіперплазією ендометрія. Основна перевага аблации ендометрія - збереження здорових тканин матки при радикальному впливі на патологічно змінені тканини ендометрія.
ПРИБЛИЗНІ ТЕРМІНИ непрацездатності
Гормонотерапія не накладаються обмежень на працездатність хворих, після гістероскопії до праці можна приступати на 2-3й день.
Після аблации ендометрія пацієнтки, зайняті розумовою працею, можуть приступати до роботи через 7 днів. До важкого фізичної праці хворі можуть повернутися не раніше ніж через 21 день після абляції.
Терміни відновлення працездатності після гістерктоміі стандартні (3-4 тижнів) і багато в чому залежать від доступу операції (лапароскопічний, лапаротоміческім, вагінальний), ускладнень післяопераційного періоду, Декомпенсації соматичних захворювань.
ІНФОРМАЦІЯ ДЛЯ ПАЦІЄНТКИ
При призначенні гормонотерапії доцільно роз'яснити хворий очікувану ефективність, можливі ускладненняі побічні ефекти, методи їх запобігання.
При аблации ендометрія хворий роз'яснюють переваги методу, відому ефективність, можливі ускладнення.
Хвора повинна бути поінформована, що аблация ендометрія не запобігає наступ маткової або позаматкової вагітності в репродуктивному віці, при цьому виношування вагітності неможливо, необхідно її переривання. Слід також інформувати пацієнтку про особливості післяопераційного перебігу: характерні тягнуть болів низу живота, невеликий субфибрилитет, сукровичні, кров'яні та водянисті виділення зі статевих шляхів протягом 4 тижнів.
ПРОГНОЗ
При диференційованому виборі методу лікування та адекватному диспансерному спостереженніу всіх хворих з ДПЕ можна запобігти виникненню раку ендометрія.
Після припинення менструацій у жінок починається період постменопаузи, тривалість якого становить майже третину життя. В організмі відбуваються вікові зміни, зменшується кількість жіночих гормонів, тому можуть з'явитися серйозні патології, захворювання. Одна з найпоширеніших - гіперплазія ендометрію.
Що таке гіперплазія ендометрію
У хвороби немає вікових обмежень, але частіше вона діагностується під час статевого дозрівання, клімаксу. В юному віці хвороба не настільки небезпечна, тому що при правильному лікуванні рідко призводить до серйозних наслідків, а в період менопаузи і після неї великий розвитку раку. При гіперплазії відбувається надлишкове розподіл, посилене розмноження клітин ендометрію, збільшення товщини слизової оболонки. Розростання доброякісне, але вважається потенційно небезпечним. Якщо товщина ендометрію при клімаксі більше 6 мм, необхідно подальше обстеження.
Гіперплазія ендометрію в постменопаузі
Основною причиною потовщення, розростання клітин ендометрію є порушення гормонального фону. При постменопаузі спостерігається підвищений рівеньестрогенів і дефіцит жіночого гормонупрогестерону, в результаті такого дисбалансу відбувається збій в роботі слизової оболонки матки. Крім цього, є кілька факторів, що сприяють появі патології:
- генетична схильність. Якщо у мами була виявлено захворювання, велика ймовірність його розвитку у дочки.
- Порушений обмін речовин, ожиріння.
- Вроджені вади матки.
- Інфекції, що передаються статевим шляхом.
- Збої в імунітеті. При неправильної роботи імунні клітини можуть помилково атакувати слизову матки.
- Хвороби щитовидної залози, надниркових залоз, цукровий діабет.
- Хірургічні маніпуляції (вишкрібання, аборт).
- Наявність кістозних утворень, міоми.
Ендометріоз при клімаксі і постменопаузі часто проходить без явних ознак. При розростанні залізистих тканин не спостерігається больових відчуттівчерез слабку чутливості порожнини матки. Одна з ознак, який може свідчити про захворювання - кров'янисті виділення з піхви, нехарактерні для постменопаузи. Вони не пов'язані з місячними, тому можуть бути небезпечні - можливо, знадобиться обстеження, лікування. Виділення можуть бути рясними, мізерними - це залежить від співвідношення гормонів.

Як лікувати гіперплазію ендометрія
Для лікування необхідна комплексна терапія. При виборі тактики враховують вік пацієнтки, ступінь занедбаності патології, причину виникнення, можливість рецидиву. У важких випадках, при загрозі життю, сильних кровотечах, Ризик переродження в злоякісне утворення єдиним виходом стає оперативне втручання. В інших випадках можуть бути використані консервативні методи: прийом гормональних препаратів, лікування народними способами. Останні рекомендовані в якості додаткового методу боротьби з вогнищевими разрастаниями.
Лікування хірургічними методами
Оперативне втручання - крайній варіант, Використовується, коли є загроза життю пацієнтки, а інші методи не допомагають. Також його призначають, якщо немає можливості постійно спостерігати за перебігом захворювання. Для діагностики, лікування гіперплазії ендометрія в постменопаузі часто використовується вишкрібання порожнини матки з подальшим спрямуванням на гістологічне дослідження. Поширені методи оперативного втручання: кріодеструкція, припікання. При наявності атипові або рецидивуючої форми гіперплазії проводиться видалення матки.
Вишкрібання при гіперплазії ендометрія
Метод, застосовуваний з діагностичною і лікувальною метою. Використовується для зупинки кровотечі, видалення патологічних ділянок ендометрія, гістологічного аналізу. Процедура проста, займає близько 20 хвилин, робиться під внутрішньовенним наркозом. Для вискоблювання використовується кюретка. При сліпому способі лікар спочатку розширює шийку матки, далі вводить хірургічний інструмент, Виводить назад, одночасно натискаючи на слизову оболонку. Кюреткою обробляє кути матки, передню, задню стінку.

кріодеструкція
Простий метод, при якому відбувається локальне вплив низькими температурами на вогнищеві розростання, гіперплазовані ділянки ендометрію. Після процедури патологічні залізисті клітини епітелію гинуть, відторгаються і поступово виходять. Лікування гіперплазії ендометрія в постменопаузі методом кріодеструкції проходить без крові. Спосіб дозволяє чітко впливати на вогнище захворювання, мінімально пошкоджуючи здорові тканини ендометрія. Він безболісний, тому не вимагає спеціального знеболювання.
припікання
Лікування гіперплазії ендометрія в постменопаузі проводиться і методами електрохімічного впливу, наприклад, лазером. Через дії високих температурділянки розростання руйнуються, далі самостійно виводяться з матки. Припікання проводять під наркозом в умовах стаціонару. Спочатку лікар вводить пацієнтці спеціальний провідник, потім виконує операцію, нагріваючи слизову до високих температур. Тривалість процедури - не більше 20-30 хвилин.
видалення матки
Операція проводиться, якщо у жінки складна атипова форма гіперплазії. Можуть видалити тільки матку, зберігши шийку, маточні труби, Яєчники, можуть видалити все перераховане. Найчастіше проводиться тотальна гістеректомія, при якій доступ до матки здійснюється через черевну порожнину. Після видалення органів рани на животі зашиваються, залишається великий рубець.

Лікування гіперплазії ендометрія без вискоблювання
Щоб вилікувати захворювання, запобігти подальшому збільшенню ендометрію, призначається лікарська терапія. Таблетки покликані відрегулювати гормональний фон, Зупинити кровотечу, запобігти розростанню слизової оболонки в постменопаузі:
- Спочатку для поліпшення фізичного стану жінки можуть бути прописані комбіновані гормональні засоби, наприклад, логест, Жанін, Ярина. Їх приймають протягом 21 дня по одній таблетці по контрацептивної схемою.
- На другому етапі призначаються гестагени для придушення схильності ендометрія до потовщення. Лікування тривале, не менше 3-6 місяців. Відомі препарати цієї групи: Мирена, Дюфастон, Норколут.
- Третій етап передбачає прийом аналогів ризлинг-гормонів гіпоталамуса. Їх діючі речовини запобігають вироблення статевих гормонів, викликають атрофію ендометрія. Вводяться 1 раз на місяць. Препарати аналогів ризлинг-гормонів: Золадекс, Бусерелин.

Народне лікування гіперплазії ендометрія у менопаузі
Якщо під час менопаузи, постменопаузи гистероскопия підтвердила железистую, аденоматозну або дифузну гіперплазію, виявила осередкові патологічні зміни в порожнині матки, поліповідние або кістозні утворення, не слід впадати у відчай. Поряд з таблетками можна використовувати народні засоби, погодивши їх з лікарем, а ще дієту. При гіперплазії ендометрія дуже корисна фітотерапія - багато рослин багаті аналогами жіночих гормонів. Ознайомтеся з деякими народними засобами:
- Настоянка зі спирту з кропивою. Рослина сприятливо діє, приводить в норму гормональний фон за рахунок вмісту фітогормонів. Щоб приготувати настоянку, слід подрібнити 100 г кропиви, розмішати з 400 г спирту, залишити на 10 днів у темному місці. Коли пройде зазначений час, приймати по 1 ч. Ложці після їжі вранці, ввечері.
- Борова матка. Траву використовують для лікування багатьох гінекологічних захворювань. При гіперплазії ендометрія, кістозних утвореннях рекомендується застосовувати відвар або спиртовий настій. Для приготування настою слід розмішати близько 50 г трави, 500 мл спирту, тримати 2 тижні, щодня струшуючи. Пити по 1 ч. Ложці тричі на день, запиваючи водою. Тривалість терапії - від 3 місяців.
Відео: складна атипова гіперплазія в менопаузі
Ці хвороби мають різні причини, і виявити їх часто буває важко або їх пізно знаходять, так як жінки з настанням цього періоду недбало ставляться до походів в гінекологічну клініку, тим більш, коли ніяких симптомів не спостерігається. У безлічі жінок з настанням клімаксу при огляді спостерігається гіперплазія ендометрію, і така процедура, як вишкрібання при менопаузі - далеко не рідкість. Ми поставили собі за мету ознайомити дорогих читачок з тим, як і чому починається це захворювання, і так чи необхідне оперативне втручання, щоб перемогти недугу.
Всі чули вислів: «гормони пустують», і під час клімаксу вони дійсно починають працювати зі збоями в нашому тілі. Нормальне функціонування гормональної сфери тримає в порядку всі системи організму жінки, не тільки стежачи за здоров'ям, а й за нашими емоціями і здатністю насолоджуватися.
І коли в жіночому тілі починає надмірно накопичуватися такий гормон, як естроген, при зменшенні прогестерону, це може закінчитися в менопаузі таким небезпечним захворюванням, Як гіперплазія ендометрію. У групі ризику знаходяться жінки з тривалими рясними місячними до клімаксу, що мають міоми, запалення ендометрія або освіти в області грудей.
З області анатомії
Матка - це м'язовий мішок, призначений до виношування дитини, з'єднаний з яєчниками, в яких ростуть яйцеклітини до виходу в цей жіночий орган. Усередині матка вистелена слизових речовиною, званим ендометрій. Призначений ендометрій для того, щоб стати першою колискою для зародилася життя, захищати і плекати плід.
Базальний шар слизової товщий і щільний, є основою для функціонального шару. У функціональному відділі присутні залози, що виділяють слизувату речовину, що не дає склеиваться нутрощі жіночого органу. Поєднує ці два шари шар клітин в вигляді сітки, під назвою строми. Починаючи з підліткового віку, у внутрішньому шарі слизової матки щомісяця відбуваються такі процеси:
- Товщина його після закінчилися місячних становить всього 1 мм.
- До початку овуляції естрогени діють на слизову, змушуючи її потовщуватись, клітини її ростуть в розмірах, доходячи до 0,4 - 0,5 см.
- При настанні овуляції готова до розмноження яйцеклітина виходить з яєчника в матку і зустрічається зі спермою під час статевого акту, на її місці росте тимчасове жовте тіло, Викидає в матку прогестерон, що змушує ендометрій ще збільшитися в товщину і почати виробляти спеціальну речовину. Рухомі хвилеподібно подібності війок, що ростуть на миготливих клітинах, на внутрішній гладкій поверхні функціонального шару просувають яйцеклітину в місце, де вона прикріпиться і буде рости. Ендометрій виростає до 0,8 см завтовшки.
- У разі невдалого запліднення, функціональний відділ починає стоншується, відмирати, і відбувається його відшарування, викликаючи кровотеча, з яким він вивергається з матки. Це менструація.
- Базальний шар починає вирощувати внутрішній за допомогою стром, до наступних місячних.
Що таке гіперплазія ендометрію?
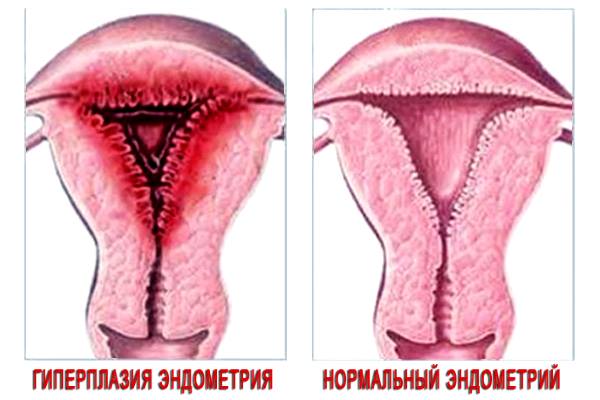
У разі, коли естрогенний рівень великий, а прогестерон малий і не може впоратися з жіночими гормонами, слизова починає безконтрольно розростатися. Функціональний шар слизової проростає всередину базального і не відходить в процесі місячних. При гіперплазії ендометрія доводиться виробляти вишкрібання, тому що порушуються і гормональні, і ендокринні процеси, і це тягне неможливість вагітності.
Зазвичай цей процес відбувається в пременопаузі, хоча і в дітородному віці гормональні збої бувають також.
Дане захворювання часто пізно виявляє себе, проходить безсимптомно, посилюється, вщухає, і знову нагадує про себе. Гіперплазія ендометрію в менопаузі нерідко вперше виявляється при затягнутої формі.
Види гіперплазії і вишкрібання
Статистика стверджує, що ця хвороба виявляється у кожної п'ятої пацієнтки гінекології. Останнім часом нею занедужує все більше число представниць слабкої статі. Ускладнення після цієї недуги, в тому числі рак, також збільшилися.
Розглянемо різновиди гіперплазії:
- залозиста гіперплазія- Чи не злоякісна форма, при ній залізисті клітини розмножуються, накопичуються групами, а не по всій слизової. Форма залоз змінюється, вони збільшуються, але продовжують виконувати свої функції; вишкрібання проводиться не завжди, залежно від стану органу;
- железисто-кістозна форма- наслідок дисбалансу статевих гормонів, який може стати наслідком мастопатії, хвороби щитовидної залози, діабету, що зустрічаються у жінок в пременопаузі. Захворювання подібно до попереднього, але на додаток до розростається клітинам залоз, всередині їх отворів ростуть клітини і не дають виходити секрету. Виростають подібності бульбашок зі слизом всередині. Крім матки, такі кісти можуть з'явитися і в яєчниках. Чистка при цьому обов'язкова;
- кістозний вид аденомиоза: Схожий по проявах з попередньою формою, але на відміну від неї, залози сильно розростаються при нормальному внутрішньому шарі цих залоз. Поява пухлин на місці вогнищ розростання клітин - частий наслідок кістозної гіперплазії. Вишкрібання проводиться обов'язково;
- гіперплазія в осередкової формі- зміни відбуваються в сполучної частини, в ній виростають доброякісні поліпи, ураження відбувається місцями, очагово, частіше в верхньому відділі жіночого органу. Гіперплазія ендометрію в постменопаузі в даній формі частіше закінчується на рак, ніж у молодому віці. Твір вискоблювання необхідно;
- атипова гіперплазіявідрізняється від інших появою в гіпертрофованому ендометрії атипових клітин, на які імунна система не вміє впливати, і складові функціонального шару починають мутувати. Змінюється як внутрішній, так і базальнийшар. Захворювання в половині випадків переходить в рак, і потрібно не просто вишкрібання, а видалення жіночого органу;
- рідкісним типом гіперплазії є базальна, Що відрізняється потовщенням базального шару слизової.

Гіперплазія ендометрію в менопаузі виникає не стільки через сильного зростання естрогену, скільки через тривалості збільшення його кількості. На початку климактерия, коли цикли місячних починають проходити, минаючи овуляцію, початковий відрізок циклу зростає за часом, і зменшення прогестерону не дозволяє йому впоратися зі своєю функцією.
Гіперплазія ендометрію в постменопаузі з'являється порівняно рідко, адже функціональний шар слизової вже всихає і не росте. Багато гінекологічні проблеми, такі як міоматіческіе прояви, ендометріоз, освіти в грудях не викликають аденоміоз, але є показниками збільшеного жіночого гормону, а значить і ризику отримати гіперплазію.
При ранньому клімаксі, до 45-річного віку, призначають діагностичне та лікувальне вишкрібання також у зв'язку з можливою даною хворобою. Це наштовхує на висновок, що до настання закінчення місячних необхідно регулярне обстеження у гінеколога двічі на рік, і проводити ультразвукове дослідження одного разу за рік. Практично завжди для усунення патології доводиться проводити процедуру вискоблювання.
В якому випадку проводиться вишкрібання?
Якщо у жінки кровотеча - це головний сигнал небезпеки, при якому не можна тягнути з походом до лікаря. Кров при клімаксі - ненормальне явище, адже яєчники перестають працювати.
Спеціаліст направить хвору на ультразвукове обстеження, для того, щоб визначити, якої товщини слизова матки і розміри жіночого органу.
У нормі ендометрій досягає товщини 0,5 см, а в постменопаузі - 0,4 - 0,5 см; при збільшенні її до 0,7 см жінці призначають повторне УЗД через три місяці, і через півроку. При збільшенні слизової до 0,8 см в товщину хвору відправляють на вишкрібання, так як даний симптом вважають вже небезпечним для здоров'я. При товщині, що перевищує 1 см, аналогічно проводять чистку нутрощі матки, але вискрібають окремо шийку матки і сам жіночий орган, і вийнятий епітелій досліджується на предмет виявлення патологій.

Огляд відбувається за допомогою спеціальних дзеркал. Проводять біопсію і огляд апаратом гістероскопом, а також діагностичну чистку. При наступив клімаксі матка в нормі зменшена, епітелій видозмінений, висушений, шийка звужена і не еластична.
Також вивчається будова ендометрію, яке при клімаксі також змінюється. Якщо в матці виявлена слиз, її склад досліджується обов'язково.
сутність вискоблювання
Це медична маніпуляція, яка проводиться після введення в вену наркозу. Спеціальним інструментом під назвою кюретка соскабливают ендометрій зсередини матки, і, природно, травмують порожнину жіночого органу. Дану операцію вважають лікувально-діагностичної, через те, що видаляється ендометрій і поліпи, якщо вони присутні, потрапляють на лабораторний стіл, де їх обстежують для точної діагностики. Тому чистку проводять часто не тільки при точно поставлений діагноз, а й у разі, коли є тільки підозра на якийсь недуга.
Це наштовхує на роздуми: а може не треба робити цю чистку? Може бути, можливо обійтися уколами і таблетками, фізіопроцедурами? Але, як ми бачили вище, таке захворювання, як гіперплазія ендометрію в менопаузі, в більшості випадків лікується оперативно: або вискоблюванням, або лазером, або креоаппаратом, а іноді і доводиться видаляти весь орган.
Який би не був досвідчений доктор, але травми при цій операції неминучі, добре ще, що після клімаксу не стоїть питання про ризик безпліддя. Адже чистка проводиться і жінкам молодого віку, причому при абортаже вона також присутня. Так що сама чистка в більш молодому віці може призвести до аденоміозу в клімаксі, і, за іронією випадку, доведеться робити знову те ж саме вишкрібання.
Така процедура, як гістероскопія, допомагає у вирішенні даної проблеми. За допомогою апарату гістероскоп доктор може бачити внутрішню частинуматки на моніторі, і діагностична чистка не буде потрібно, адже всі патології в наявності.
Також діагностичне вишкрібання можна замінити біопсією ендометрія, коли тонка трубочка вводиться всередину і всмоктує тканину на аналіз. І відпадає необхідність робити чистку «про всяк випадок». При гістероскопії є всі умови провести чисте вишкрібання тканин, без залишення частини слизової всередині, і точково видалити поліпи або кісти. Так що страшенно пощастило тим жінкам, котрі проживають в місцевості, де лікарні оснащені цим новим обладнанням для усунення жіночих патологій.
Як жінку готують до вискоблювання?

Без підготовки операцію не проводять, якщо тільки жінка не стікає кров'ю, і потрібно негайно втручатися. До вискоблювання пацієнтку направляють до дільничного терапевта і вузьких спеціалістів, Щоб дізнатися протипоказання до процедури. Також проводять аналізи:
- розширений аналіз крові;
- аналіз на гепатит;
- аналіз на СНІД;
- на венеричні хвороби;
- електрокардіограма серця;
- мазок з піхви;
- обов'язково перед операцією потрібно зробити УЗД жіночого органа.Современние апарати прекрасно показують, в якому стані ендометрій, і відпадає необхідність призначати чистку з метою поставити діагноз.
При виявлених захворюваннях спочатку усуваються запальні процеси і інфекції.
Лікування ендометрія в пременопаузі
- так як в пременопаузі яєчники погано функціонують, то доктор призначає спочатку гормональні форми, що допомагають працювати придаткам і стримати зростання естрогенів, а також не допустити переростання тканин в ракові;
- вітамінні препарати А, Е і Ca;
- вишкрібання уражених частин ендометрія;
- при повторенні симптоматики доктор змушений видалити всю матку.
Лікування гіперплазії ендометрія в менопаузі
- проводиться діагностичне вишкрібання;
- після аналізу матеріалу з матки гінеколог вибирає набір гормонів, необхідних для стагнації гіперплазії, протягом лікувального процесу спостерігає зміни в слизовій і стан гормонального балансу;
- знайдені аномалії в матці вискрібають, із застосуванням лазера в деяких місцях розростання клітин;
- в хірургії проводиться комбінування гормональної і хірургічної форми впливу; гормони скорочують потовщення епітелію, і під час операції менша площа потребує чищення;
- при рецидиві захворювання проводять видалення органу, після цього знову проводять курс гормонів.
Лікування гіперплазії ендометрія в постменопаузі
- вишкрібання є початковим етапом при лікуванні;
- лікар призначає Гестагени, приймати які потрібно 1 рік, гормони для впливу на гіпоталамус;
- лікування проводиться під контролем регулярних УЗД.
Якщо захворювання повертається, або медики знаходять у жінки атипові освіти, використовують крайній метод - видалення жіночих органів
після вискоблювання

Якщо жінці провели цю операцію, не потрібно забувати про проблему і проходити огляд гінекологом, і в разі, коли призначать, - обстеження ультразвуком чотири рази в рік з моменту процедури. Вишкрібання має деякі наслідки для здоров'я: протягом трьох - десяти діб можуть бути виділення крові, і даний факт не повинен лякати пацієнтку. Це відходять які частинки ендометрія. Через півроку лікар повинен зробити діагностичну чистку, щоб упевнитися, що хвороба не відновилася, і виписати жінці препарати, які доктор вважає потрібними в цей період.
Потрібно знати, що при сильних кровотечах прийом кровоостанавливающих ліків не вирішить проблему, а тільки відстрочить, і доведеться йти на вишкрібання. Але ви можете втратити дорогоцінний час, виснажити свій організм від втрати крові, а також отримати онкологічне захворювання, що закінчується, в більшості випадків, летальним результатом.
На завершення хочемо вас попередити, що на прийомі у гінеколога ви можете задати йому питання про те, чи дійсно потрібно вишкрібання, чи можливо обійтися біопсією або прийомом препаратів в вашому випадку. Це ваше здоров'я і ваше життя, і безсумнівну хірургічне втручання обов'язково лише при сильних кровотечах або повторення хвороби. Будьте здорові!
Цікаве відео по цій темі:
Схожих записів, не знайдено.