Формування і функції плаценти під час вагітності. Плацента: значення і можливі патології
Плацента - це дійсно унікальний і дивовижний орган, який існує в організмі жінки тільки під час вагітності. Сигналом для формування плаценти служить впровадження плодового яйця в слизову матки. А закінчується цей процес тільки на.
В якості будівельного матеріалу для формування плаценти використовується видозмінена слизова оболонка матки і ворсинки оболонки зародка, званого хорионом. Коли формування закінчується, новий орган стає зрілим, а до кінця вагітності починає «старіти». При появі дитини на світ вона відділяється від стінок матки і народжується разом з оболонкою плоду.
Як формується новий орган більш менш з'ясували, залишилося тільки розібратися що таке плацента і яка її функція. На вигляд вона чимось нагадує округлу товсту і м'яку корж. Але її будова дійсно унікально.
Ворсини, які складають основну частину плаценти, надають їй схожість з кроною дерева. Усередині цих самих ворсин тече кров крихітки, а зовні будуть мити кров'ю матері, а розділені ці дві судинні системимембраною, яка носить назву плацентарного бар'єру. Що цікаво, плацента - це самостійний орган, який належить і мамі і дитині одночасно.
функції плаценти
Під час розвитку і дозрівання плоду плацента виконує важливі функції. Розглянемо їх докладніше:
1. Перша функція, яку виконує плацента - це забезпечення газообміну: з маминої крові дитина отримує кисень, а по сусіднім судинах «віддає» вуглекислоту.
2. Друга функція плаценти - поживна. Вона фільтрує з крові мами поживні речовини і передає їх малятку, а все що ні засвоїлося «повертає» назад.
3. Третя функція - імунна. Плацента пропускає в організм малюка захисні речовини з крові матері, формуючи тим самим імунітет. Але це ще не все, плацента також захищає дитину від агресивних антитіл, які можуть утворитися в результаті. Але врахуйте, що плацента не захистить маленького від нікотину, алкоголю і деяких ліків.
З самого початку вагітності і аж до самих пологів формується і функціонує система мати-плацента-плід. Найважливішим компонентом цієї системи є плацента. Плацента, в першу чергу, спрямована на забезпечення належних умов для фізіологічного перебігу вагітності і нормального розвитку плода.
Функції плаценти:
- Дихальна (через плаценту здійснюється газообмін: кисень проникає з материнської крові до плоду, а вуглекислий газ транспортується у зворотному напрямку);
- Поживна (плід отримує через плаценту живильні речовини)
Видільна (плід позбавляється від продуктів своєї життєдіяльності за допомогою плаценти); - Захисна (плацента володіє імунними властивостями, тобто пропускає антитіла матері до плоду, забезпечуючи його імунологічний захист, і одночасно затримує клітки імунної системи матері, які, проникнувши до плоду і розпізнавши в ньому чужорідний об'єкт, могли б запустити реакції відторгнення плоду);
- Ендокринна (плацента грає роль залози внутрішньої секреціїі синтезує гормони).
За умови нормального розвитку вагітності є залежність між ростом плода, його масою тіла і розмірами, товщиною, масою плаценти. До 16 тижнів вагітності розвиток плаценти випереджає темпи росту плода. Досягнувши необхідної зрілості в 38-40 тижнів вагітності, в плаценті припиняються процеси утворення нових судин і ворсин.
Зріла плацента є дискообразную структуру діаметром 15-20 см і товщиною 2,5 - 3,5 см. Маса плаценти досягає 500-600 гр.
Материнська поверхня плаценти, яка звернена в бік стінки матки, має шорстку поверхню.
Плодова поверхню плаценти, яка звернена в бік плода, покрита амніотичної оболонкою. Під нею видно судини, які йдуть від місця прикріплення пуповини до краю плаценти.
Плацента здійснює важливу захисну (бар'єрну) функцію за допомогою плацентарного бар'єру, який володіє виборчої проникністю в двох напрямках. Однак через плацентарний бар'єр порівняно легко проникають в плодовий кровотік досить велика кількість лікарських препаратів, Нікотин, алкоголь, наркотичні речовини, пестициди, інші токсичні хімічні речовини, а також цілий ряд збудників інфекційних захворювань, Що справляє негативний вплив на плід.
Плацента тісно пов'язана з амніоном (водна оболонка), який оточує плід. Амніон є тонкою мембрану, яка вистилає поверхню плаценти, зверненої до плоду, переходить на пуповину і зливається зі шкірою плода в області пупкового кільця. Амніон активно бере участь в обміні навколоплідних вод, в ряді обмінних процесів, а також виконує і захисну функцію.
Плаценту і плід з'єднує пуповина, яка представляє собою шнуровідноє освіту. Пуповина містить дві артерії і одну вену. По двох артеріях пуповини тече збіднена киснем кров від плоду до плаценти. За вені пуповини до плоду тече кров, збагачена киснем. Судини пуповини оточені драглисті речовиною, яке отримало назву «Вартон холодець». Ця субстанція забезпечує пружність пуповини, захищає судини і забезпечує харчування судинної стінки. Пуповина може прикріплятися (найчастіше) в центрі плаценти і рідше збоку пуповини або до оболонок. Довжина пуповини при доношеною вагітності в середньому становить близько 50 см.
Після пологів (плацента разом з оболонками плоду - послід - в нормі народжується протягом 15 хвилин після появи на світ дитини) плаценту обов'язково оглядає лікар, який приймав пологи. По-перше, дуже важливо переконатися в тому, що плацента народилася цілком (тобто на її поверхні відсутні пошкодження і немає підстав вважати, що шматочки плаценти залишилися в порожнині матки). По-друге, за станом плаценти можна судити про перебіг вагітності (чи не було відшарування, інфекційних процесів і т.п.).
Патології плаценти: що може піти не так?
Раннє дозрівання плаценти
Надмірно раннє дозрівання плаценти проявляється зменшенням або збільшенням товщини плаценти. Так "тонка" плацента (менше 20 мм в III триместрі вагітності) характерна для пізнього токсикозу, загрози переривання вагітності, гіпотрофії плода, в той час як при гемолітичної хвороби і цукровому діабетіпро плацентарної недостатності свідчить "товста" плацента (50 мм і більше). Витончення або потовщення плаценти вказує на необхідність проведення лікувальних заходіві вимагає повторного ультразвукового дослідження.
Пізніше дозрівання плаценти
Спостерігається рідко, частіше у вагітних матерів з цукровим діабетом, резус-конфліктом, а також при вроджених вадах розвитку плода. Затримка дозрівання плаценти призводить до того, що плацента, знову-таки, неадекватно виконує свої функції. часто пізніше дозріванняплаценти веде до мертвонародження та розумовою відсталістю у плода.
Зменшення розмірів плаценти. Розрізняють дві групи причин, що призводять до зменшення розмірів плаценти. По-перше, це може бути наслідком генетичних порушень, що часто поєднується з вадами розвитку плода (наприклад, з синдромом Дауна). По-друге, плацента може «не дотягує» в розмірах внаслідок впливу різних несприятливих факторів (важкий гестоз другої половини вагітності, артеріальна гіпертензія, Атеросклероз), що призводять в остаточному підсумку до зменшення кровотоку в судинах плаценти і до її передчасного дозрівання і старіння.
І в тому і в іншому випадку «маленька» плацента не справляється з покладеними на неї обов'язками постачання плода киснем і живильними речовинами і позбавленням його від продуктів обміну.
Збільшення розмірів плаценти
Гіперплазія плаценти зустрічається при резус-конфлікті, анемії, цукровому діабеті у матері, сифілісі та інших інфекційних ураженнях плаценти під час вагітності (наприклад, при токсоплазмозі) і т.д. При виявленні цього стану дуже важливо встановити причину, так як саме вона визначає лікування. Тому не варто нехтувати призначеними лікарем дослідженнями.
Низьке прикріплення плаценти
Низьке прикріплення плаценти - досить
поширена патологія: 15-20%. Якщо низьке розташування плаценти визначається після 28 тижнів вагітності, говорять про передлежанні плаценти, оскільки в такому випадку плацента хоча б частково перекриває матковий зів. Однак, на щастя, лише у 5% низьке розташування плаценти зберігається до 32 тижня, і тільки у третини з цих 5% плацента залишається в такому положенні до 37 тижня.
передлежання плаценти
Якщо плацента доходить до внутрішнього зівуабо перекриває його, говорять про передлежанні плаценти (тобто плацента розташована попереду передлежачої частини плода). Передлежання плаценти найчастіше зустрічається у повторно вагітних матерів, особливо після перенесених раніше абортів і післяпологових захворювань. Крім того, предлежанию плаценти сприяють пухлини і аномалії розвитку матки, низька імплантація плодового яйця. Визначення на УЗД передлежання плаценти в ранні термінивагітності може не підтвердитися в більш пізні. Однак таке розташування плаценти може спровокувати кровотечі і навіть передчасні роди, А тому вважається одним з найсерйозніших видів акушерської патології.
Кіста в плаценті
Кісти в плаценті виявляються при УЗД. Це результат запального процесу: на ранніх термінах - пристосувальна реакція, що захищає від наслідків раніше існуючого запалення (тобто на ранніх термінах 12-20 тижнів вагітності, коли відбувається формування плаценти, її кісти - варіант норми). Якщо кіста виникає пізніше, значить, запалення було недавно. Ділянка кисті не кров'ю, відмежований від решти плаценти. Найчастіше, якщо кісти поодинокі, дрібні, це не відбивається на дитині. Тактику ведення вагітності повинен вибрати лікар-акушер. Не завадить провести профілактику плацентарної недостатності.
відшарування плаценти
Відшарування плаценти у вагітної може супроводжувати перший період пологів при низькому розташуванні плаценти або виникати протягом вагітності при передлежанні плаценти.
Крім того, бувають випадки, коли відбувається передчасне відшарування нормально розташованої плаценти. це важка акушерська патологія, Що спостерігається в у 1-3 з тисячі вагітних.
Прояви відшарування плаценти залежать від площі відшарування, наявності, величини і швидкості кровотечі, реакції організму жінки на крововтрату. Невеликі відшарування можуть ніяк себе не проявляти і виявлятися вже після пологів при огляді посліду.
Якщо відшарування плаценти незначна її симптоми виражені слабо, при цілому плодовому міхурі під час пологів його розкривають, що сповільнює або припиняє відшарування плаценти. виражена клінічна картинаі наростаючі симптоми внутрішньої кровотечі- показання до кесаревого розтину(В окремих випадках доводиться навіть вдаватися до видалення матки - якщо вона просякнута кров'ю і не реагує на спроби стимулювати її скорочення).
Якщо при відшаруванні плаценти пологи відбуваються через природні родові шляхи, то обов'язково ручне обстеження матки.
Приріст і щільне прикріплення плаценти:
Розпізнати збільшення й щільне прикріплення плаценти (і відрізнити їх один від одного), на жаль, можна тільки під час пологів. При щільному прикріпленні і збільшенні плаценти в послідовно періоді плацента мимовільно не відділяється. При щільному прикріпленні плаценти розвивається кровотеча (за рахунок відшарування ділянок плаценти); при збільшенні плаценти кровотеча відсутня. В результаті збільшення або щільного прикріплення плацента не може відділитися в третьому періоді пологів. У разі щільного прикріплення вдаються до ручного відділення посліду - лікар, який приймає пологи, уводить руку в порожнину матки і виробляє відділення плаценти.
Сподіваємося, що у Вас все в порядку з плацентою і малюк в маминому животику відчуває себе затишно і комфортно. Але якщо у Вас після прочитання цієї статті зародилися якісь сумніви, зверніться до свого лікаря за консультацією, адже патології краще піддаються лікуванню на ранніх термінах виявлення.
Бажаємо Здоров'я і благополуччя Вам і вашій майбутній дитині!
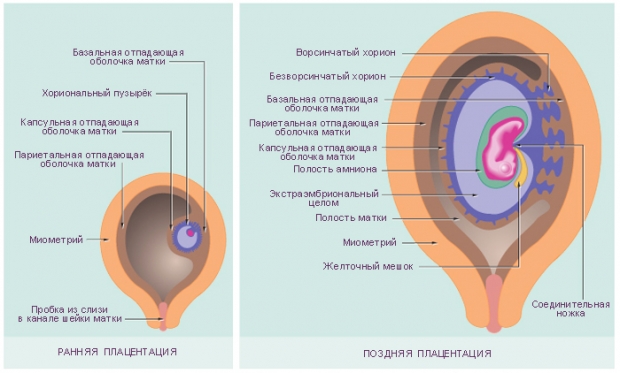
Зміст статті:Вже на самих ранніх етапах вагітності в жіночому організміпочинається становлення системи - «мати-плацента-плід». Розвивається і активно діє ця система до кінця терміну виношування дитини. Плацента, її невід'ємний елемент, являє собою складний орган, який грає життєво важливу роль у формуванні та подальший розвитокембріона. На вигляд плацента вдає із себе цілий плоский диск з материнською боку, який з'єднаний з допомогою судин зі стінкою матки, а з плодової сторони з плодом по засобом пуповини. При нормальному розташуванні плацента знаходиться на дні матки по передній або задній стінці при цьому її нижній край знаходиться на відстань 7 см або вище від внутрішнього зіва.
функції плаценти
Основне завдання цього органу - підтримувати нормальний перебіг вагітності і забезпечувати повноцінний зростання плоду. Вона виконує кілька важливих функцій, до них відносять:
захисну;
ендокринну;
Функцію дихання;
Функцію харчування;
Функцію виділення.
Плацента формується на основі децидуальної тканини, а також ембріобласта і трофобласта. Головну складову в її структурі називають Ворсинчасті деревом. Своє формування плацента завершує на - 16 тижні вагітності.
За допомогою плаценти дитина забезпечується киснем і всіма потрібними поживними компонентами, але при цьому плодова кров не змішується з материнською завдяки наявності захисту (плацентарний бар'єр), це має велику роль при формування резус конфлікту між матір'ю і плодом.
Коли вагітність протікає благополучно, то збільшення ваги і розміру плаценти залежить від зростання плоду. Спочатку (до терміну приблизно 4 місяці) швидкість росту плаценти трохи вище швидкості розвитку ембріона. Якщо ж з якихось причин ембріон гине, то припиняє свій розвиток і плацента. Замість цього в ній швидко наростають дистрофічні зміни.
Коли ж все в порядку, плацента наближається до максимальної зрілості на пізньому терміні(Близько 40 тижнів або трохи раніше), і тільки тоді в ній перестають формуватися ворсинки і кровоносні судини.
Досягла зрілості плацента має дископодібне будова. Її товщина коливається в межах від 2,5 до 3,5 см, діаметр ж в середньому дорівнює приблизно 20 см. Важить орган зазвичай не більше 600 м Сторону плаценти, звернену до матки вагітної, називають материнської поверхнею. Інша сторона спрямована до дитини, і тому називається плодової поверхнею. Обидві сторони не однакові за своєю структурою. Так, материнська поверхня сформована на основі базальної складової децидуальної оболонки і є шорсткою. Плодова поверхню вкрита особливим шаром - амніотичним. Під ним добре помітні кровоносні судини, спрямовані від краю плаценти до області, де кріпиться пуповина.

Структура плодової сторони представлена котіледонамі (об'єднаннями ворсинок). Одна така структура складається зі стовбурної ворсини, яка має розгалуження, що включають в себе судини ембріона. Умовно котиледон можна представити у вигляді дерева. У ньому від головної ворсини (або стовбура) відходять ворсини 2-го рівня (гілки) і наступного рівня (дрібні гілки), а кінцеві ворсинки можна порівняти з листям. Коли плацента стає зрілою, в ній налічується кілька десятків таких утворень (зазвичай від 30 до 50). Кожен з котиледонів відділяється від навколишніх септах - спеціальними перегородками, які виходять з базальної пластини.
Хоріальний пластина і закріплені на ній ворсинки утворюють межворсінчатое простір (з плодової сторони). При цьому по материнській лінії його обмежують базальна пластина і децидуальної оболонка, від якої відходять септи-перегородки. Серед ворсинок є якірні, вони прикріплюються до децидуальної оболонці. Таким чином плацента з'єднується зі стінкою матки. Решта ворсини (а їх набагато більше) вільно занурюються в межворсінчатое простір. Там їх омиває кров матері.

Матка вагітної харчується від яичниковой, а також від маткової артерії. Кінцеві гілки цих судин називають «спіральними артеріями». Вони відкриті в межворсінчатое простір. Завдяки цьому підтримується постійне надходження збагаченої киснем крові з організму матері. Тиск в материнських артеріях вище тиску межворсінчатого простору. Саме тому кров з усть цих судин надходить до ворсинок і, обмивши їх, направляється до хориальной пластині. А звідти по перегородках кров потрапляє в материнські вени. Важливо відзначити, що кровотоки плода і матері повністю розділені. А це означає, що кров дитини не буде змішуватися з материнською.
Під час контактування ворсинок з кров'ю матері виконується обмін різними речовинами (живильні компоненти, гази, продукти метаболізму). Відбувається контакт за участю плацентарного бар'єру. Цей бар'єр включає епітеліальний шар ворсинки, її строму і стінку капіляра (який є всередині кожної ворсинки). Плодова кров просувається через капіляри, збагачується киснем, а потім надходить в великі судини, Що ведуть до пуповинної вені. З цієї вени вона надходить в плід, що розвивається, дає йому життєво важливі компоненти, забирає вуглекислий газ і інші продукти метаболізму. Її відтік від плоду відбувається через пуповинні артерії. У плаценті ці судини поділяються відповідно до числа котиледонів. А в котіледони судини розгалужуються далі, кров знову надходить в капіляри ворсинок, де знову відбувається її збагачення компонентами, які потрібні плоду. Тобто цикл починається заново.

Отже, крізь плацентарний бар'єр до зростаючого плоду надходять кисень і харчування (білок, жири, вуглеводи, ферменти, а також вітаміни, мінерали). В цей же час з плоду виводяться продукти його метаболізму. Таким чином плацента виконує свої основні завдання (дихання, харчування, видільна функція). Ще одна важлива функція цього органу - захист плода від проникнення небажаних для нього речовин. Реалізується ця функція за допомогою спеціального природного механізму - плацентарного бар'єру, для якого характерна виборча проникність. У ситуації, коли вагітність розвивається без патологій, його проникність продовжує зростати приблизно до терміну - 34 тижнів вагітності. Потім вона починає зменшуватися.
Але варто враховувати, що плацентарний бар'єр не зможе забезпечити повний захист плода. Є речовини, які з легкістю проникають крізь нього. Насамперед, мова йдепро нікотин з алкоголем. Також небезпечні багато медичні засобиі хімічні речовини. Ще в організм плоду через плаценту можуть потрапляти деякі види патогенних мікроорганізмів, що загрожує розвитком інфекції. Небезпека посилюється і тим, що вплив перерахованих несприятливих факторів знижує захисну здатність плаценти.
У материнському організмі плід оточений водною оболонкою - амніоном. Ця тонка мембрана покриває плаценту (її плодову поверхню) і потім переходить на пуповину. В пупкової області вона з'єднується з шкірним покривомдитини. Амніон структурно пов'язаний з плацентою, сприяє обміну навколоплідної рідини, бере участь в деяких метаболічних процесах і, крім того, має функцію захисту.
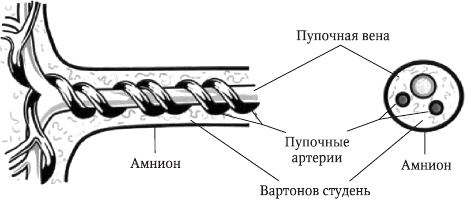
До плаценті плід приєднаний за допомогою спеціального органу - пуповини. Вона має вигляд шнура, і в ній присутні кровоносні судини (вена, дві артерії). Через вену дитина забезпечується кров'ю з киснем. Віддавши кисень, кров йдепо артеріях в плаценту. Все пуповинні судини знаходяться в особливій субстанції, що має драглисту консистенцію. Називають її «Вартон холодець». Його завдання полягає в тому, щоб живити стінки судин, захищати їх від несприятливих впливіві підтримувати пуповину в еластичному стані. Кріпиться пуповина зазвичай в центральній ділянці плаценти, але іноді і до оболонки або боці. Довжина органу (коли вагітність доношена) досягає 50 см.
Сукупність оболонок плода, плаценти і пуповини називають «послід». Він виходить з порожнини матки після того, як народилася дитина.
Плацента виконує наступні основні функції: дихальну, видільну, трофічну, захисну і інкреторну. Вона виконує також функції антігенобразованія та імунного захисту. Велику роль в здійсненні цих функцій грають плодові оболонки і навколоплідні води.
Перехід через плаценту хімічних сполук визначається різними механізмами: ультрафильтрацией, простий і полегшеної дифузії, активним транспортом, піноцитозом, трансформацією речовин в ворсин хоріона. Велике значення мають також розчинність хімічних сполук в ліпідах і ступінь іонізації їх молекул.
процеси ультрафільтраціїзалежать від величини молекулярної маси хімічної речовини. Цей механізм має місце в тих випадках, коли молекулярна маса не перевищує 100. При більш високій молекулярній масі спостерігається утруднений трансплацентарний перехід, а при молекулярній масі 1000 і більше хімічні сполуки практично не проходять через плаценту, тому їх перехід від матері до плоду здійснюється за допомогою інших механізмів.
процес дифузіїполягає в переході речовин з області більшої концентрації в область меншої концентрації. Такий механізм характерний для переходу кисню від організму матері до плоду і СО 2 від плоду в організм матері. Полегшена дифузія відрізняється від простої тим, що рівновага концентрацій хімічних сполук по обидві сторони плацентарної мембрани досягається значно швидше, ніж цього можна було очікувати на підставі законів простої дифузії. Такий механізм доведений для переходу від матері до плоду глюкози і деяких інших хімічних речовин.
пиноцитозявляє собою такий тип переходу речовини через плаценту, коли ворсинихоріона активно поглинають крапельки материнської плазми разом з містяться в них тими чи іншими сполуками.
Поряд з цими механізмами трансплацентарного обміну велике значення для переходу хімічних речовин від організму матері до плоду і в зворотному напрямку має розчинність в ліпідах і ступінь іонізації молекул хімічних агентів. Плацента функціонує як ліпідний бар'єр. Це означає, що хімічні речовини, добре розчинні в ліпідах, більш активно переходять через плаценту, ніж погано розчинні. Роль іонізації молекул хімічної сполуки полягає в тому, що недіссоціірование і неіонізовані речовини переходять через плаценту більш швидко.
Величина обмінної поверхні плаценти і товщина плацентарної мембрани також мають істотне значення для процесів обміну між організмами матері і плоду.
Незважаючи на явища так званого фізіологічного старіння, проникність плаценти прогресивно зростає аж до 32-35-го тижня вагітності. Це в основному обумовлено збільшенням числа новостворених ворсин, а також прогресуючим истончением самої плацентарної мембрани (з 33-38 мкм на початку вагітності до 3-6 мкм в кінці її).
Ступінь переходу хімічних сполук від організму матері до плоду залежить не тільки від особливостей проникності плаценти. Велика роль в цьому процесі належить і організму самого плоду, його здатності вибірково накопичувати саме ті агенти, які в даний момент особливо необхідні йому для росту і розвитку. Так, в період інтенсивного гемопоезу зростає потреба плода в залозі, яке необхідно для синтезу гемоглобіну. Якщо в організмі матері міститься недостатня кількість заліза, то у неї виникає анемія. При інтенсивної оссификации кісток скелета збільшується потреба плода в кальції і фосфорі, що викликає посилений трансплацентарний перехід їх солей. У цей період вагітності у матері особливо яскраво виражені процеси збіднення її організму даними хімічними сполуками.
Дихальна функція.Газообмін в плаценті здійснюється шляхом проникнення кисню до плоду і виведення з його організму СО 2. Ці процеси здійснюються за законами простої дифузії. Плацента не має здатності до накопичення кисню і СО 2, тому їх транспорт відбувається безперервно. Обмін газів в плаценті аналогічний газообміну в легенях. Значну роль у виведенні СО2 з організму плода грають навколоплідні води і параплацентарний обмін.
Трофічна функція.Харчування плода здійснюється шляхом транспорту продуктів метаболізму через плаценту.
Білки.Стан білкового обміну в системі мати-плід обумовлене багатьма чинниками: білковим складом крові матері, станом білок-синтезуючої системи плаценти, активністю ферментів, рівнем гормонів і рядом інших факторів. Плацента має здатність дезамініровать і переамініровать амінокислоти, синтезувати їх з інших попередників. Це обумовлює активний транспорт амінокислот в кров плода. Вміст амінокислот в крові плода трохи перевищує їх концентрацію в крові матері. Це вказує на активну роль плаценти в білковому обміні між організмами матері і плоду. З амінокислот плід синтезує власні білки, відмінні в імунологічному відношенні від білків матері.
Ліпіди.Транспорт ліпідів (фосфоліпіди, нейтральні жири та ін.) До плоду здійснюється після їх попереднього ферментативного розщеплення в плаценті. Ліпіди проникають до плоду у вигляді тригліцеридів і жирних кислот. Ліпіди в основному локалізуються в цитоплазмі синцития ворсин хоріона, забезпечуючи тим самим проникність клітинних мембран плаценти.
Глюкоза.Переходить через плаценту згідно з механізмом полегшеної дифузії, тому її концентрація в крові плода може бути вище, ніж у матері. Плід також використовує для утворення глюкози глікоген печінки. Глюкоза є основним живильною речовиною для плода. Їй належить також дуже важлива роль в процесах анаеробного гліколізу.
Вода.Через плаценту для поповнення екстрацелюлярного простору і об'єму навколоплідних вод проходить велика кількість води. Вода накопичується в матці, тканинах і органах плода, плаценті і амніотичної рідини. При фізіологічній вагітності кількість навколоплідних вод щодня збільшується на 30-40 мл. Вода необхідна для правильного обміну речовин в матці, плаценті і в організмі плода. Транспорт води може здійснюватися проти градієнта концентрації.
Електроліти.Обмін електролітів відбувається трансплацентарно і через амніотичну рідину (параплацентарно). Калій, натрій, хлориди, гідрокарбонати вільно проникають від матері до плоду і в зворотному напрямку. Кальцій, фосфор, залізо і деякі інші мікроелементи здатні депонуватися в плаценті.
Вітаміни.Дуже важливу роль плацента грає в обміні вітамінів. Вона здатна накопичувати їх і здійснює регуляцію їх надходження до плоду. Вітамін А і каротин депонуються в плаценті в значній кількості. У печінці плода каротин перетворюється на вітамін А. Вітаміни групи В накопичуються в плаценті і потім, зв'язуючись з фосфорною кислотою, переходять до плоду. У плаценті міститься значна кількість вітаміну С. У плоду цей вітамін в надмірній кількості накопичується в печінці і надниркових. Вміст вітаміну D в плаценті і його транспорт до плоду залежать від вмісту вітаміну в крові матері. Цей вітамін регулює обмін і транспорт кальцію в системі мати-плід. Вітамін Е, як і вітамін К, не переходить через плаценту. Слід мати на увазі, що синтетичні препарати вітамінів Е і К переходять через плаценту і виявляються в крові пуповини.
Ферменти.Плацента містить багато ферментів, які беруть участь в обміні речовин. У ній виявлені дихальні ферменти (оксидази, каталаза, дегндрогенази і ін.). У тканинах плаценти є сукцннатдегідрогеназа, яка бере участь в процесі перенесення водню при анаеробному гліколізі. Плацента активно синтезує універсальне джерело енергії АТФ.
З ферментів, що регулюють вуглеводний обмін, слід вказати амілазу, лактазу, карбоксилазу і ін. Білковий обмін регулюється за допомогою таких ферментів, як НАД і НАДФдіафорази. Специфічним для плаценти є фермент - термостабильная лужна фосфотаза (ТЩФ). На підставі показників концентрації цього ферменту в крові матері можна судити про функції плаценти під час вагітності. Іншим специфічним ферментом плаценти є оксітоціназа. У плаценті міститься ряд біологічно активних речовин системи гістамін-гістаміназу, ацетилхолін-холінестераза і ін. Плацента також багата різними факторами згортання крові і фібринолізу.
Ендокринна функція.При фізіологічному перебігу вагітності існує тісний зв'язок між гормональним статусом материнського організму, плацентою і плодом. Плацента має виборчої здатністю переносити материнські гормони. Так, гормони, які мають складну білкову структуру (соматотропін, тиреотропний гормон, АКТГ і ін.), Практично не переходять через плаценту. Проникненню окситоцину через плацентарний бар'єр перешкоджає висока активність в плаценті ферменту окситоцинази. Переходу інсуліну від організму матері до плоду, мабуть, перешкоджає його висока молекулярна маса.
На противагу цьому стероїдні гормони мають здатність переходити через плаценту (естрогени, прогестерон, андрогени, глюкокортикоїди). Тиреоїдні гормони матері також проникають через плаценту, проте трансплацентарний перехід тироксину здійснюється більш повільно, ніж трийодтироніну.
Поряд з функцією по трансформації материнських гормонів плацента сама перетворюється під час вагітності в потужний ендокринний орган, який забезпечує наявність оптимального гормонального гомеостазу як у матері, так і у плода.
Одним з найважливіших плацентарних гормонів білкової природи є плацентарний лактоген(ПЛ). За своєю структурою ПЛ близький до гормону росту аденогипофиза. Гормон практично цілком походить в материнський кровотік і бере активну участь у вуглеводному і ліпідному обміні. У крові вагітної ПЛ починає виявлятися дуже рано - з 5-го тижня, і його концентрація прогресивно зростає, досягаючи максимуму в кінці гестації. ПЛ практично не проникає до плоду, а в амніотичної рідини міститься в низьких концентраціях. Цьому гормону приділяється важлива роль у діагностиці плацентарної недостатності.
Іншим гормоном плаценти білкового походження є хоріонічний гонадотропін(ХГ). За своєю будовою і біологічній дії ХГ дуже схожий з лютеїнізуючим гормоном аденогіпофіза. При дисоціації ХГ утворюються дві субодиниці (α і β). Найбільш точно функцію плаценти відображає β-ХГ.ХГ в крові матері виявляють на ранніх стадіях вагітності, максимальні концентрації цього гормону відзначаються в 8-10 тижнів вагітності. У ранні терміни вагітності ХГ стимулює стероїдогенез в жовтому тілі яєчника, у другій половині - синтез естрогенів в плаценті. До плоду ХГ переходить в обмеженій кількості. Вважають, що ХГ бере участь в механізмах статевого диференціювання плода. На визначенні ХГ в крові і сечі засновані гормональні тести на вагітність: імунологічна реакція, реакція Ашгейма-Цондека, гормональна реакція на самцях жаб і ін.
Плацента поряд з гіпофізом матері і плоду продукує пролактин.Фізіологічна роль плацентарного пролактину схожа з такою ПЛ гіпофіза.
Крім білкових гормонів, плацента синтезує статеві стероїдні гормони (естрогени, прогестерон, кортизол).
естрогени(Естрадіол, естрон, естріол) продукуються плацентою в зростаючій кількості, при цьому найбільш високі концентрації цих гормонів спостерігаються перед пологами. Близько 90% естрогенів плаценти представлені естріолом.Його зміст служить віддзеркаленням не тільки функції плаценти, а й стану плода. Справа в тому, що естріол в плаценті оРрячустся з андрогенів надниркових залоз плода, тому концентрація естріолу в крові матері відображає стан як плоду, так і плаценти. Ці особливості продукції естріолу лягли в основу ендокринної теорії про фетоплацентарної системі.
Прогресуючим збільшенням концентрації під час вагітності характеризується також естрадіол.Багато авторів вважають, що саме цього гормону належить вирішальне значення в підготовці організму вагітної до пологів.
Важливе місце в ендокринної функції плаценти належить синтезу прогестерону. Продукція цього гормону починається з ранніх строків вагітності, проте протягом перших 3 міс основна роль в синтезі прогестерону належить жовтому тілу і лише потім цю роль бере на себе плацента. З плаценти прогестерон надходить в основному в кровотік матері і в значно меншій мірі в кровотік плоду.
У плаценті виробляється глюкокортикоїдний стероїд кортизол.Цей гормон також продукується в надниркових залозах плода, тому концентрація кортизолу в крові матері відображає стан, як плоду, так і плаценти (фетоплацентарної системи).
До теперішнього часу відкритим залишається питання про продукцію АКТГ і ТТГ плацентою.
Імунна система плаценти.
Плацента є своєрідним імунний бар'єр, що розділяє два генетично чужорідних організму (мати і плід), тому при фізіологічно протікає вагітності імунного конфлікту між організмами матері і плоду не виникає. Відсутність імунологічного конфлікту між організмами матері і плоду обумовлено наступними механізмами:
відсутність або незрілість антигенних властивостей плода;
наявність імунного бар'єру між матір'ю і плодом (плацента);
імунологічні особливості організму матері під час вагітності.
Бар'єрна функція плаценти.Поняття "плацентарний бар'єр" включає в себе наступні гістологічні освіти: синцитиотрофобласт, цитотрофобласт, шар мезенхімальних клітин (строма ворсин) і ендотелій плодового капіляра. Плацентарний бар'єр в якійсь мірі можна уподібнити гематоенцефалічний бар'єр, який регулює проникнення різних речовин з крові в спинномозкову рідину. Однак на відміну від гематоенцефалічного бар'єру, виборча проникність якого характеризується переходом різних речовин тільки в одному напрямку (кров цереброспінальної рідина), плацентарний бар'єр регулює перехід речовин і в зворотному напрямку, тобто від плоду до матері.
Трансплацентарний перехід речовин, які постійно перебувають в крові матері і які потрапили в неї випадково, підпорядковується різним законам. Перехід від матері до плоду хімічних сполук, постійно присутніх в крові матері (кисень, білки, ліпіди, вуглеводи, вітаміни, мікроелементи та ін.), Регулюється досить точними механізмами, в результаті чого одні речовини містяться в крові матері в більш високих концентраціях, ніж в крові плоду, і навпаки. По відношенню до речовин, який випадково потрапив в материнський організм (агенти хімічного виробництва, лікарські препарати тощо), бар'єрні функції плаценти виражені в значно меншому ступені.
Проникність плаценти непостійна. При фізіологічній вагітності проникність плацентарного бар'єру прогресивно збільшується аж до 32-35-го тижня вагітності, а потім дещо знижується. Це обумовлено особливостями будови плаценти в різні терміни вагітності, а також потребами плода в тих чи інших хімічних сполуках.
Обмежені бар'єрні функції плаценти стосовно хімічних речовин, які випадково потрапили в організм матері, виявляються в тому, що через плаценту порівняно легко переходять токсичні продукти хімічного виробництва, більшість лікарських препаратів, нікотин, алкоголь, пестициди, збудники інфекцій і т.д. Це створює реальну небезпеку для несприятливої дії цих агентів на ембріон і плід.
Бар'єрні функції плаценти найбільш повно проявляються тільки в фізіологічних умовах, тобто при неускладненому перебігу вагітності. Під впливом патогенних факторів (мікроорганізми і їх токсини, сенсибілізація організму матері, дія алкоголю, нікотину, наркотиків) бар'єрна функція плаценти порушується і вона стає проникною навіть для таких речовин, які в звичайних фізіологічних умовах через неї проходять в обмежених кількостях.
плацента(Лат. Placenta, «коржик») - ембріональний орган у всіх самок плацентарних ссавців, що дозволяє здійснювати перенесення матеріалу між циркуляційними системами плода і матері; У ссавців плацента утворюється з зародкових оболонок плода (ворсинчатой, хоріона, і сечового мішка - алантоїса (allantois)), які щільно прилягають до стінки матки, утворюють вирости (ворсинки), які входять в слизову оболонку, і встановлюють, таким чином, тісний зв'язок між зародком і материнським організмом, що служить для харчування й дихання зародка. Пуповина пов'язує ембріон з плацентою. Плацента разом з оболонками плоду (так званий послід) у людини виходить з статевих шляхів через 5-30 хвилин (в залежності від тактики ведення пологів) після появи на світ дитини.
Освіта плаценти
Плацента утворюється найчастіше в слизовій оболонці задньої стінки матки з ендометрію і цитотрофобласту. Шари плаценти (від матки до плоду - гістологічно):
- Децідуа - трансформований ендометрій (з децидуальної клітини, багатими гликогеном),
- Фібриноїд (шар Лантганса),
- Трофобласт, що покриває лакуни і вростають в стінки спіральних артерій, що запобігає їх скорочення,
- Лакуни, заповнені кров'ю,
- Синцитиотрофобласт (сногоядерний симпласт, що покриває цитотрофобласт),
- Цитотрофобласт (окремі клітини, що утворюють синцитій і секретуючі БАВ),
- Строма (сполучна тканина, яка містить судини, клітини Кащенко-Гофбауера - макрофаги),
- Амніон (на плаценті більше синтезує навколоплідні води, внеплацентарного - адсорбує).
Між плодової і материнської частиною плаценти - базальної децидуальної оболонкою - знаходяться наповнені материнською кров'ю поглиблення. Ця частина плаценти розділена децидуальної сектами на 15-20 чашоподібних просторів (котиледонів). Кожен котиледон містить головну гілку, що складається з пупкових кровоносних судин плода, яка розгалужується далі в безлічі ворсинок хоріона, що утворюють поверхню котиледона (на малюнку позначена какVillus). Завдяки плацентарному бар'єра кровотік матері і плоду не повідомляються між собою. Обмін матеріалами відбувається за допомогою дифузії, осмосу або активного транспорту. З 4-го тижня вагітності, коли починає битися серце дитини, плід забезпечується киснем і поживними речовинами через «плаценту». До 12 тижнів вагітності це утворення не має чіткої структури, до 6 тижнів. - розташовується навколо всього плодового яйця і називається хорионом, «плацентация» проходить в 10-12 тижнів.
Де знаходиться і як виглядає плацента?
При нормально протікає вагітності плацента розташовується в області тіла матки, розвиваючись найчастіше в слизистій оболонці задньої її стінки. Розташування плаценти не впливає суттєво на розвиток плода. Структура плаценти остаточно формується до кінця I триместру, однак її будова змінюється у міру зміни потреб зростаючого малюка. З 22 по 36 тижні вагітності відбувається збільшення маси плаценти, і до 36 тижня вона досягає повної функціональної зрілості. Нормальна плацента до кінця вагітності має діаметр 15-18 см і товщину від 2 до 4 см.
функції плаценти
- Газообміном функція плацентиКисень з крові матері проникає в кров плода за простими законами дифузії, в зворотному напрямку транспортується вуглекислий газ.
- Постачання живильними речовинамиЧерез плаценту плід одержує поживні речовини, назад надходять продукти обміну, в чому полягає функція виділення плаценти.
- Гормональна функція плацентиПлацента грає роль ендокринної залози: в ній утворюються хоріонічний гонадотропін, що підтримує функціональну активність плаценти і стимулює вироблення великої кількості прогестерону жовтим тілом; плацентарний лактоген, який грає важливу роль в дозріванні і розвитку молочних залоз під час вагітності та в їх підготовці до лактації; пролактин, який відповідає за лактацію; прогестерон, що стимулює ріст ендометрію і запобігає вихід нових яйцеклітин; естрогени, які викликають гіпертрофію ендометрія. Крім того, плацента здатна секретувати тестостерон, серотонін, релаксин і інші гормони.
- Захисна функція плацентиПлацента має імунними властивостями - пропускає до плоду антитіла матері, тим самим забезпечуючи імунологічну захист. Частина антитіл проходять через плаценту, забезпечуючи захист плода. Плацента грає роль регуляції і розвитку імунної системи матері і плоду. У той же час вона попереджає виникнення імунного конфлікту між організмами матері і дитини - імунні клітини матері, розпізнавши чужорідний об'єкт, могли б викликати відторгнення плоду. Однак плацента не захищає плід від деяких наркотичних речовин, ліків, алкоголю, нікотину і вірусів.
плацента людини
Плацента людини - placenta discoidalis, плацента гемохоріальная типу: материнська кров циркулює навколо тонких ворсин, що містять плодові капіляри. У вітчизняній промисловості з 30-х років розроблені проф. В. П. Філатовим і випускаються випускаються препарати екстракт плаценти і суспензія плаценти. Препарати плаценти активно використовуються у фармакології. З пуповинної крові іноді отримують стовбурові клітини, що зберігаються в Гемабанк. Стовбурові клітини теоретично можуть бути пізніше використані їх власником для лікування важких захворювань, Таких як діабет, інсульт, аутизм, неврологічні і гематологічні захворювання. У деяких країнах плаценту пропонують забрати додому, щоб, наприклад, виготовити гомеопатичні ліки або закопати її під деревом - цей звичай поширений в самих різних регіонах світу. Крім того з плаценти, яка є цінним джерелом білка, вітамінів і мінеральних речовин, можна виготовити поживні страви.
Що хочуть знати про плаценту лікарі?
Розрізняють чотири ступені зрілості плаценти. У нормі до 30 тижнів вагітності повинен визначатися нульовий ступінь зрілості плаценти. Перший ступінь вважається допустимим з 27 по 34 тиждень. Друга - з 34 по 39. Починаючи з 37 тижня може визначатися третій ступінь зрілості плаценти. В кінці вагітності настає так зване фізіологічне старіння плаценти, що супроводжується зменшенням площі її обмінної поверхні, появою ділянок відкладення солей. Місце прикріплення плаценти. Визначається за допомогою УЗД (про розташування плаценти при неускладненому перебігу вагітності див. Вище). Товщина плаценти, як уже було сказано, безперервно зростає до 36-37 тижнів вагітності (до цього терміну вона складає від 20 до 40 мм). Потім її ріст припиняється, і надалі товщина плаценти або зменшується, або залишається на тому ж рівні. Чому лікарям важливо знати всі ці параметри, що характеризують місце розташування і стан плаценти? Відповідь проста: тому що відхилення від норми хоча б одного з них може свідчити про неблагополучний розвитку зародка.
Проблеми, пов'язані з плацентою
Низьке прикріплення плаценти. Низьке прикріплення плаценти - досить поширена патологія: 15-20%. Якщо низьке розташування плаценти визначається після 28 тижнів вагітності, говорять про передлежанні плаценти, оскільки в такому випадку плацента хоча б частково перекриває матковий зів. Однак, на щастя, лише у 5% низьке розташування плаценти зберігається до 32 тижня, і тільки у третини з цих 5% плацента залишається в такому положенні до 37 тижня.
передлежання плаценти. Якщо плацента доходить до внутрішнього зіву або перекриває його, говорять про передлежанні плаценти (тобто плацента розташована попереду передлежачої частини плода). Передлежання плаценти найчастіше зустрічається у повторно вагітних, особливо після перенесених раніше абортів і післяпологових захворювань. Крім того, предлежанию плаценти сприяють пухлини і аномалії розвитку матки, низька імплантація плодового яйця. Визначення на УЗД передлежання плаценти в ранні терміни вагітності може не підтвердитися в більш пізні. Однак таке розташування плаценти може спровокувати кровотечі і навіть передчасні пологи, а тому вважається одним з найсерйозніших видів акушерської патології.
приріст плаценти. Ворсинихоріона в процесі утворення плаценти "впроваджуються" в слизову оболонку матки (ендометрій). Це та сама оболонка, яка відторгається під час менструальної кровотечі- без жодного збитку для матки і для організму в цілому. Однак бувають випадки, коли ворсини проростають в м'язовий шар, а часом і на всю товщу стінки матки. Збільшенню плаценти сприяє і її низьке розташування, тому що в нижньому сегменті матки ворсинихоріона "заглиблюються" в м'язовий шар набагато легше, ніж у верхніх відділах.
Щільне прикріплення плаценти. По суті, щільне прикріплення плаценти відрізняється від збільшення меншою глибиною проростання ворсин хоріона в стінку матки. Точно так же, як і збільшення плаценти, щільне прикріплення нерідко супроводжує предлежанию або низькому розташуваннюплаценти. Розпізнати збільшення й щільне прикріплення плаценти (і відрізнити їх один від одного), на жаль, можна тільки під час пологів. При щільному прикріпленні і збільшенні плаценти в послідовно періоді плацента мимовільно не відділяється. При щільному прикріпленні плаценти розвивається кровотеча (за рахунок відшарування ділянок плаценти); при збільшенні плаценти кровотеча відсутня. В результаті збільшення або щільного прикріплення плацента не може відділитися в третьому періоді пологів. У разі щільного прикріплення вдаються до ручного відділення посліду - лікар, який приймає пологи, уводить руку в порожнину матки і виробляє відділення плаценти.
відшарування плаценти. Як вже зазначалося вище, відшарування плаценти може супроводжувати перший період пологів при низькому розташуванні плаценти або виникати протягом вагітності при передлежанні плаценти. Крім того, бувають випадки, коли відбувається передчасне відшарування нормально розташованої плаценти. Це важка акушерська патологія, що спостерігається в у 1-3 з тисячі вагітних. Прояви відшарування плаценти залежать від площі відшарування, наявності, величини і швидкості кровотечі, реакції організму жінки на крововтрату. Невеликі відшарування можуть ніяк себе не проявляти і виявлятися вже після пологів при огляді посліду. Якщо відшарування плаценти незначна її симптоми виражені слабо, при цілому плодовому міхурі під час пологів його розкривають, що сповільнює або припиняє відшарування плаценти. Виражена клінічна картина і наростаючі симптоми внутрішньої кровотечі - показання до кесаревого розтину (в рідкісних випадках доводиться навіть вдаватися до видалення матки - якщо вона просякнута кров'ю і не реагує на спроби стимулювати її скорочення). Якщо при відшаруванні плаценти пологи відбуваються через природні родові шляхи, то обов'язково ручне обстеження матки.
Раннє дозрівання плаценти. Залежно від патології вагітності недостатність функції плаценти при її надмірно ранньому дозріванніпроявляється зменшенням або збільшенням товщини плаценти. Так "тонка" плацента (менше 20 мм в III триместрі вагітності) характерна для пізнього токсикозу, загрози переривання вагітності, гіпотрофії плода, в той час як при гемолітичної хвороби і цукровому діабеті про плацентарної недостатності свідчить "товста" плацента (50 мм і більше) . Витончення або потовщення плаценти вказує на необхідність проведення лікувальних заходів і вимагає повторного ультразвукового дослідження.
Пізніше дозрівання плаценти. Спостерігається рідко, частіше у вагітних з цукровим діабетом, резус-конфліктом, а також при вроджених вадах розвитку плода. Затримка дозрівання плаценти призводить до того, що плацента, знову-таки, неадекватно виконує свої функції. Часто пізніше дозрівання плаценти веде до мертвонародження та розумовою відсталістю у плода. Зменшення розмірів плаценти. Розрізняють дві групи причин, що призводять до зменшення розмірів плаценти. По-перше, воно може бути наслідком генетичних порушень, що часто поєднується з вадами розвитку плода (наприклад, з синдромом Дауна). По-друге, плацента може «не дотягувати" в розмірах внаслідок впливу різних несприятливих факторів (важкий гестоз другої половини вагітності, артеріальна гіпертензія, атеросклероз), що призводять в остаточному підсумку до зменшення кровотоку в судинах плаценти і до її передчасного дозрівання і старіння. І в тому і в іншому випадку "маленька" плацента не справляється з покладеними на неї обов'язками постачання малюка киснем і живильними речовинами і позбавленням його від продуктів обміну.
Збільшення розмірів плаценти. Гіперплазія плаценти зустрічається при резус-конфлікті, тяжкому перебігу анемії у вагітної, цукровому діабеті у вагітної, сифілісі та інших інфекційних ураженнях плаценти під час вагітності (наприклад, при токсоплазмозі) і т.д. Немає особливого сенсу перераховувати всі причини збільшення розмірів плаценти, проте необхідно мати на увазі, що при виявленні цього стану дуже важливо встановити причину, так як саме вона визначає лікування. Тому не варто нехтувати призначеними лікарем дослідженнями - адже наслідком гіперплазії плаценти є все та ж плацентарна недостатність, яка веде до затримки внутрішньоутробного розвитку плода.
До яких лікарів звертатися для обстеження Плаценти:
Які захворювання пов'язані з плаценти:
Які аналізи і діагностики потрібно проходити для Плаценти:
Ехографіческая фетометрія
плацентографія
Доплерографія МПК і ФПК
кардіотокографія
кардіоінтервалографії
Вас щось турбує? Ви хочете дізнатися більш детальну інформацію про плаценту або ж Вам необхідний огляд? Ви можете записатися на прийом до лікаря- клініка Eurolabзавжди до ваших послуг! Кращі лікаріоглянуть Вас, проконсультують, нададуть необхідну допомогуі поставлять діагноз. ви також можете викликати лікаря додому. клініка Eurolabвідкрита для Вас цілодобово.
Як звернутися в клініку:
Телефон нашої клініки в Києві: (+38 044) 206-20-00 (багатоканальний). Секретар клініки підбере Вам зручний день і час візиту до лікаря. Наші координати і схема проїзду вказані. Подивіться детальніше про всі послуги клініки на її.
| (+38 044) 206-20-00 |
Якщо Вами раніше були виконані будь-які дослідження, обов'язково візьміть їх результати на консультацію до лікаря.Якщо дослідження виконані не були, ми зробимо все необхідне в нашій клініці або в наших колег в інших клініках.
Необхідно дуже ретельно підходити до стану Вашого здоров'я в цілому. Є багато хвороб, які спочатку ніяк не проявляють себе в нашому організмі, але в підсумку виявляється, що, на жаль, їх вже лікувати занадто пізно. Для цього просто необхідно по кілька разів на рік проходити обстеження у лікаря, Щоб не тільки запобігти страшну хворобу, але й підтримувати здоровий дух у тілі і організмі в цілому.
Якщо Ви хочете задати питання лікарю - скористайтеся розділом онлайн консультації, можливо Ви знайдете там відповіді на свої питання і прочитаєте поради по догляду за собою. Якщо Вас цікавлять відгуки про клініки та лікарів - спробуйте знайти потрібну Вам інформацію на. Також зареєструйтеся на медичному порталі Eurolab, Щоб бути постійно в курсі останніх новині оновлень інформації про плаценти на сайті, які будуть автоматично надсилатися Вам на пошту.
Інші анатомічні терміни на букву "П":
| стравохід |
| підборіддя |
| хребет |
| Пуп (пупок) |
| статевий член |
| Передміхурова залоза |
| промежину |
| печінка |
| паращитовидні залози |
| Підшлункова залоза |
| нирка |
| Продовгуватий мозок |
| плевра |
| периферичні нерви |
| перетинчастийлабіринт |
| подголосовой порожнину |
| Порожнину рота |
| Пряма кишка |
| плазма |
| хребці |
| поперекові хребці |
| Плечовий суглоб |
| пахова область |
| плече |
| Плечова кістка |
| передпліччя |
| палець |
| Периферична нервова система |
| Парасимпатична нервова система |
| потових залоз |
| статеві залози |
| простата |
| Придаток яєчника і околояічнік |
| параганглій |
| правий шлуночок |