Što može biti s jajnicima. Jajnici kod žena: simptomi, liječenje
Moderne žene često pate od bolesti jajnika i nisu ni svjesne toga jaka bol od menstruacije ili općeg osjećaja. Neki vjeruju da jednostavno nema preduvjeta za ovakvu vrstu bolesti, iako sve može biti uzrok: stres, hipotermija, kronični umor itd.
Čak i nakon početka alarmantnih simptoma i čestih bolova, neki ne idu kod liječnika, naivno vjerujući da će sve nestati bez intervencije lijeka. To je u osnovi pogrešan pristup, u najgorem slučaju, dovodi do komplikacija i neplodnosti. Postojeće bolesti jajnika lako se liječe početne faze bolesti, tako da je mnogo lakše unaprijed konzultirati liječnika i obaviti s malo krvi.
01 adneksitis
Upala jajnika i jajovode, To se događa vrlo često, au svakom trećem slučaju - u zanemarenom obliku. Akutni oblik bolesti javlja se zbog:
- e. coli;
- gonococci;
- staphylococcus aureus;
- klamidija;
- proteus.
Za izazivanje razvoja bolesti može doći do bilo kakve infekcije koja je ušla u tijelo i oslabila imunitet kako bi slabi patogeni mogli probiti prirodnu obranu tijela. Prijenos agresivne mikroflore može se izvršiti seksualno. Mogućnost zaraze povećava se ako je spolni odnos bio za vrijeme menstruacije ili prvih dana nakon bilo kakve kirurške intervencije. Osim toga, adrenzitis se može pojaviti nakon pobačaja, čak i ako nije bilo spolnog odnosa.
Adneksitis se liječi posebno odabranim lijekovima: liječnik propisuje antibiotike, sredstva za jačanje imuniteta, kao i fizioterapiju kao potporu terapiji lijekovima. U nekim slučajevima to će biti korisno koristiti narodne metode - ali samo kao terapija održavanja.
02 Apopleksija jajnika
Ako tijekom bolesti počne teći krv u jajnik, postavlja se dijagnoza apopleksije. Često se krv prolijeva trbušne šupljine zbog oštećenja membrane jajnika. Krvarenje u maloj količini ne uzrokuje ozbiljnu štetu ženskom tijelu, ali neprestani protok krvi može uzrokovati ozbiljne komplikacije, čak i prijetnju životu. Ako se abdominalni bol iznenada pojavi u trbuhu, potrebno je što prije posavjetovati se s liječnikom kako bi mogao napraviti ispravnu dijagnozu, isključujući sve moguće rizike.
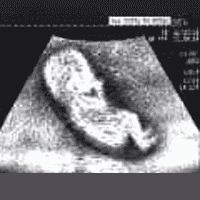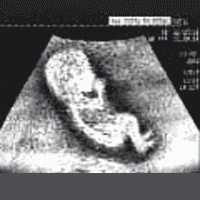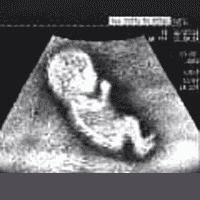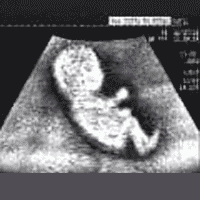
Dijagnostika se odvija u stacionarnom modu, uzima se urin i krv, ponekad se obavlja ultrazvuk. Liječenje je lijek, ali mali postotak zahtijeva operaciju - obično samo za one koji su ozbiljno odgodili liječenje u bolnici ili za one koji su stvarno nesretni (otvoreno kontinuirano krvarenje u trbušnu šupljinu).
03 Cista jajnika
Najviše voli tumor, ali nije. Zapravo, cista je šupljina u jajniku u kojoj se "tajna" nakuplja tijekom vremena. Liječnici razlikuju sljedeće vrste cista jajnika:
- dermoid;
- folikularni;
- žuto tijelo;
- endometrioid.
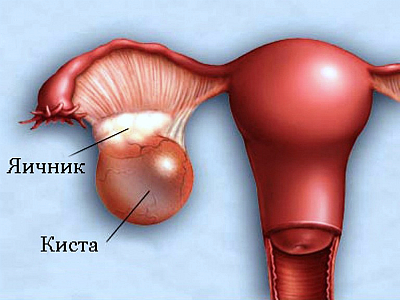
Najčešće se pojavljuju zbog hormonalnih poremećaja. Ako ispravno liječite uz obnovu ispravne hormonske pozadine, tumorske formacije se same rastvaraju. Ponovljeni pregled i laparoskopska operacija potrebni su samo ako se cista nije sama riješila nakon tri mjeseca ispravnog liječenja.
Operacija se može propisati u slučaju komplikacija izravno povezanih s nastankom tumora na jajniku. U drugim slučajevima, identificiran je uzrok pojave ciste i propisan odgovarajući tretman: protuupalni, imunomodulatori, vitamini, hormonalni lijekovi propisani su za upalne procese u tijelu žene, a antibiotici su rjeđi. Ako se radi samo o hormonskim poremećajima, propisana je terapija lijekovima (nakon konzultacija s endokrinologom i ginekologom). Nezavisna selekcija lijekova u ovom slučaju je nemoguća!
04 Manifestacije policističnog
Ova bolest je vrlo slična prethodnoj, samo se u jajniku ne formira niti jedna cista, već nekoliko odjednom. Istodobno se u zahvaćenim organima javljaju funkcionalne promjene, tako da bez adekvatnog liječenja bolest samo napreduje. Žena u budućnosti čeka samo neplodnost, rjeđe onkološke bolesti, degeneraciju običnih tumora u maligne.
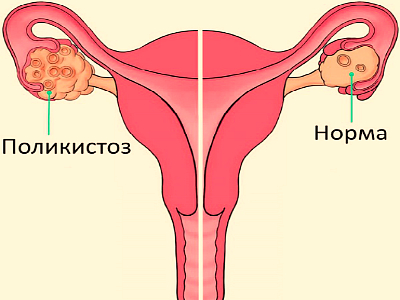
Policisti se liječe smanjenjem razine muških spolnih hormona, ako je žena prekomjerna težina, morate je se riješiti. Za potpuni lijek često. Ovaj skup mjera možda neće donijeti željeni rezultat - u ovom slučaju ostaje samo operacija (trenutno ograničena na laparoskopiju).
05 Cistoma jajnika
Takozvani benigni tumor koji se pojavio na jajniku. Tamo se ne može ostaviti - bez pravilnog liječenja i naknadnog uklanjanja, postoji mogućnost da se tumor degenerira u maligni. To se događa rijetko, ne više od petnaest posto slučajeva, ali je bolje ne riskirati i odmah izvršiti intervenciju. Složenost operacije određena je s nekoliko čimbenika, uključujući dob pacijenta i opće stanje tumora. Prije operacije potrebna je potpuna dijagnoza, uključujući i analizu i ultrazvuk.
06 Oblici tumora
Oni rastu izravno iz tkiva zahvaćenog organa, mogu biti i benigni i maligni (u filistarskom okruženju, poznatiji kao "rak"). Prisutnost tumora treba upozoriti ženu u svakom slučaju, jer su u stvarnoj praksi dijagnosticirali slučajeve u kojima su obični dobroćudni tumor ponovno se rađa u raku. Ako je ginekolog na rutinskom pregledu pronašao tumor, potrebno je znati sve o njemu, a ako se nešto dogodi, idi na operaciju.
Tumor može biti vrlo mali, ali sljedeći čimbenici su uzrok mogućeg povećanja:
- poremećeni hormoni;
- česti pobačaj ili operacija;
- prerano ili kasno početak spolne aktivnosti;
- bilo kakvu spolno prenosivu bolest u povijesti.
Liječenje je jednostavno: stanje pacijenta se stabilizira, nakon čega se propisuje operacija tijekom koje se tumor potpuno uklanja.

07 Više o simptomima
Simptomi bolesti jajnika kod žena su često slični: oštra bol je lokalizirana u donjem dijelu trbuha, u nekim slučajevima počinje brljanje (koje neki uzimaju kao neblagovremene periode), u najgorem slučaju, krv doslovce prolazi. Osjećaj težine i opća slabost također može biti razlog za traženje liječničke pomoći, kao i simptoma povezanih s njima hormonska pozadina - prekomjerna tjelesna težina, koja se ne može otkriti, veliki broj tvrde tamne kose, itd.
Glavno je ne ignorirati bilo kakve manifestacije bolesti i biti pregledane od strane ginekologa i endokrinologa - ako postavite ispravnu dijagnozu, to možete učiniti jednostavnom tehnikom lijekovi sa očuvanjem sposobnosti da imaju bebu i bez hospitalizacije zbog neugodnih postupaka (sve do operacije).
Ginekologija: udžbenik / B.I. Baisova i drugi; by ed. G. M. Saveljeva, V. G. Breusenko. - 4. izdanje, Pererab. i dodajte. - 2011. - 432 str. : il.
Poglavlje 16. BOLESTI OĆARA
Poglavlje 16. BOLESTI OĆARA
Najčešće bolesti jajnika su tumorske formacije i tumori, gnojni procesi su rjeđi (vidi poglavlje " Upalne bolesti sakaćenje ženskih genitalija “).
Tumorske formacije su ciste, čiji tekući sadržaj rasteže zidove bez proliferirajućih staničnih elemenata. Kod pravih tumora jajnika uočena je proliferacija stanica.
16.1. Tumorske formacije maternice
Tumorske formacije uključuju retencijske ciste jajnika: folikularne (73%), ciste žutog tijela (5%), tekaluteinovye (2%), endometrioidne (10%), paraovarijalne (10%).
Ciste nisu sposobne za proliferaciju, nastaju kao rezultat zadržavanja viška tekućine u prethodno oblikovanim šupljinama i uzrokuju značajno povećanje jajnika. Mogu se formirati iz folikula, žutog tijela, paraovarije (epioofrona), endometrioidnih heterotopija uronjenih u površinu jajnika (vidi "Endometrioza").
Ciste se opažaju uglavnom u reproduktivnom razdoblju, ali su moguće u bilo kojoj dobi, čak i kod novorođenčadi. Učestalost cista u postmenopauzi iznosi 15%.
Dishormonalni, upalni i drugi procesi koji dovode do kongestivne hiperemije zdjeličnih organa doprinose formiranju cista jajnika.
Folikularne cisterezultat nakupljanja tekućine u cistično-adreziruyuschem folikula kao rezultat hormonskih poremećaja.
Folikularne ciste javljaju se u žena s endokrinim metaboličkim poremećajima koji doprinose razvoju hiperestrogenizma i kronične anovulacije (jednofazni) menstrualnog ciklusa). Pojavljuju se uglavnom u reproduktivnoj dobi, u rijetkim slučajevima u postmenopauzi, a još rjeđe u fetusima i novorođenčadi. Znak prijelaza fiziološkog procesa sazrijevanja folikula u patološku folikularnu cistu je promjer formiranja tekućine veći od 30 mm. Tekućina se nakuplja u šupljini ciste kao rezultat ekstravazacije iz krvnih žila ili zbog nastavka izlučivanja granuliranog epitela.
Morfološki, folikularna cista je tankozidna tekućina, čiji se zid sastoji od nekoliko slojeva folikularnog epitela. Izvana iz folikularnog epitela nalazi se vlaknasto vezivno tkivo. Kako se cista povećava, folikularni epitel prolazi kroz distrofne promjene, postaje tanji, ljušti i podliježe atrofiji. Zid ciste može se sastojati samo od vezivnog tkiva, koje je unutarnje obloženo ravnim ili kubičnim stanicama; u većini slučajeva, te ciste su jednokomorne. U jajniku se može pojaviti nekoliko cista istodobno, koje se postupno povećavaju, spajaju jedna s drugom i tako stvaraju dojam višekomorne formacije.
Makroskopski, folikularne ciste su male (50-60 mm u promjeru) glatke i tanke stijenke formacije koje sadrže bistru, svijetlo žutu tekućinu.
Klinički, folikularne ciste u većini slučajeva ne pokazuju ništa. U nekim slučajevima dolazi do kašnjenja menstruacije, može doći do bolova različitog intenziteta u donjem dijelu trbuha. Tipično, bol nastaje tijekom formiranja cista.
Komplikacije uključuju torziju stabljike ciste, rupturu stijenke ciste ili krvarenje u šupljinu formacije. Klinički se ove komplikacije manifestiraju teškim bolom u donjem dijelu trbuha, uz mučninu, povraćanje. Torzija stabljike ciste dovodi do povećanja formiranja venskog krvotoka, edema, tkiva i krvarenja (vidi 17. poglavlje "Akutni trbuh" u ginekologiji).
Tijekom ginekološkog pregleda folikularna cista se palpira bočno ili sprijeda od maternice, elastična konzistencija, često jednostrana, zaobljena, s glatkom površinom, promjera 5-6 cm, pokretna, blago bolna. Bilateralne folikularne ciste su često rezultat hiperstimulacije jajnika u liječenju neplodnosti.
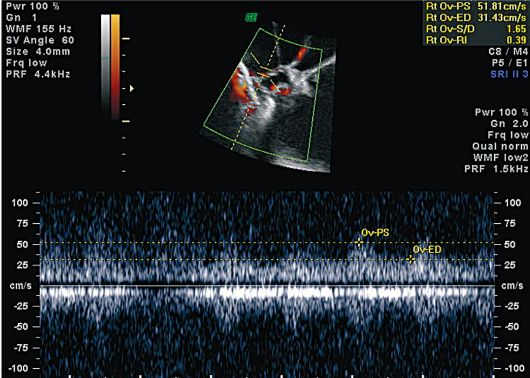
Dijagnostika cista jajnika je utvrđena na temelju kliničku sliku i dinamički ultrazvuk s DDC i laparoskopijom.
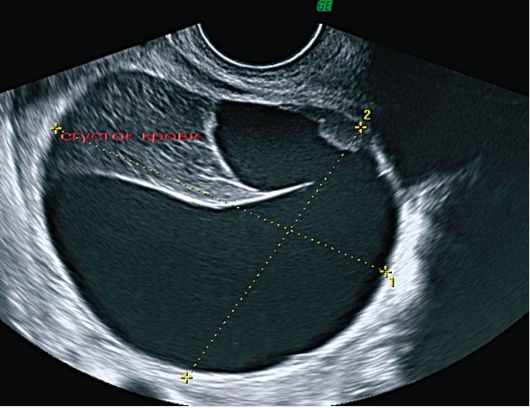
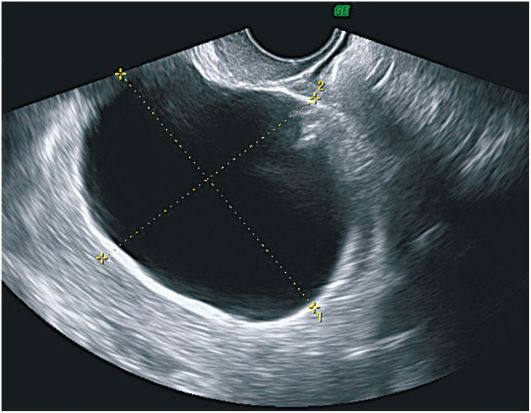
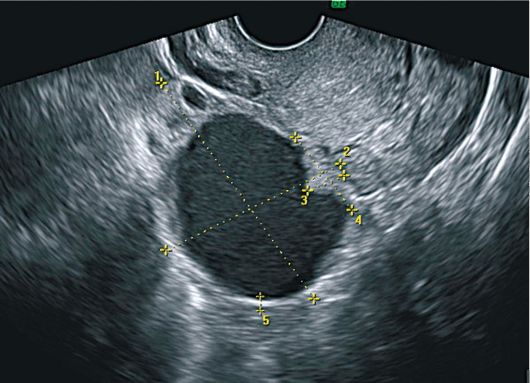
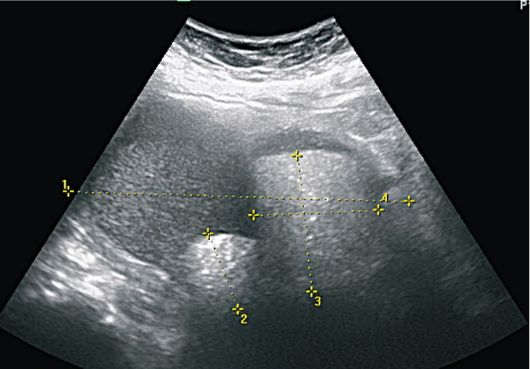
Folikularne ciste na ehogramima su jednokomorne formacije zaobljenog oblika, smještene uglavnom bočno ili posteriorno od maternice. Unutarnja površina ciste je glatka i glatka, zid je tanak (do 2 mm), sadržaj je bez zvuka, s visokom razinom provodljivosti zvuka. Često se kod bolesnika s aktivnom reproduktivnom dobi na strani folikularne ciste vizualizira područje intaktnog tkiva jajnika. Iza formacije uvijek postoji efekt akustičnog pojačanja. Promjer ciste varira od 2,5 do 6 cm (slika 16.1).
Dinamički ultrazvuk omogućuje diferenciranje folikularne ciste od seroznog cistadenoma glatkog zida.
U CDC-u, u folikularnoj cisti, detektiraju se pojedinačni dijelovi protoka krvi, koji se nalaze isključivo duž periferije formacije, s malom brzinom i umjerenom otpornošću (IR-0,4 i više).
U nekompliciranoj cisti prikazano je promatranje pacijenta tijekom 6-8 tjedana i protuupalna ili (ako je indicirana) hormonska terapija.
Sl. 16.1.Folikularna cista jajnika. ultrazvuk
pio. Folikularne ciste se postupno regresiraju i obično nestaju unutar 1-2, rjeđe 3 menstrualna ciklusa.
Uz neučinkovitost konzervativno liječenje ili pojava komplikacija ukazuje na kirurško liječenje. U folikularnim cistama, metoda izbora je laparoskopski pristup, u kojem se, ako se očuvano tkivo jajnika ne promijeni, ljušti cista ili ukloni tumorska formacija (slika 16.2).
Nakon kirurškog liječenja preporuča se terapija s ciljem normalizacije menstrualne funkcije, cikličke vitaminske terapije (folna kiselina, askorbinska kiselina, vitamin E), nootropni lijekovi (piracetam) i kontracepcijska sredstva tijekom 3 mjeseca. U perimenopauzalnom razdoblju uklonjeni su dodaci maternice na strani ciste.
Prognoza je povoljna.
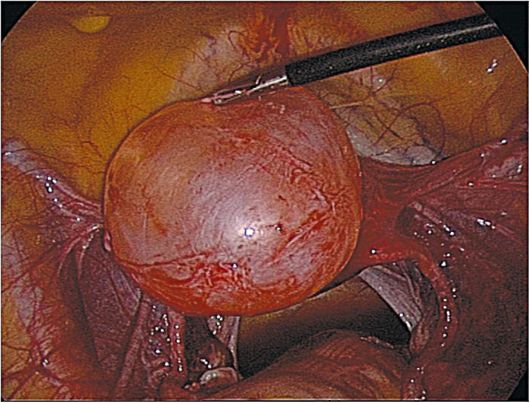
Sl. 16.2.Folikularna cista jajnika. laparoskopija
Žuta cista tijela nastaje zbog nakupljanja tekućine u mjestu pucanja folikula, ponekad može sadržavati krv. Takve se ciste javljaju samo tijekom bifaznog menstrualnog ciklusa. Smatra se da su te ciste nastale kao posljedica smanjene cirkulacije limfe i krvi u žutom tijelu; Nalaze se u dobi od 16 do 45 godina.
Mikroskopski u stijenci ciste žutog tijela otkrivaju lutein i tekaluyteinovye stanice.
Klinički se cista obično ne manifestira. Rijetko poremećen menstrualni ciklus. Odsutni su specifični klinički znakovi. U nekim slučajevima, u vrijeme pojave ciste, može se pojaviti bol u donjem dijelu trbuha.
Najčešća komplikacija je krvarenje u šupljinu ciste, češće u fazi razvoja žutog tijela. Krvarenje može biti intenzivno i popraćeno je kliničkom slikom "akutnog abdomena".
U većini slučajeva cista žutog tijela doživljava reverzni razvoj. Sloj lutealne stanice postupno zamjenjuje vezivno tkivo, a formacija se može pretvoriti u cistu, čija je unutarnja površina lišena epitelne sluznice.
Dijagnoza ciste žutog tijela utvrđuje se na temelju anamnestičkih podataka, rezultata kliničkog pregleda, ultrazvuka i DDC, laparoskopije.
U vaginalno-abdominalnom pregledu s dvije ruke, cista žutog tijela nalazi se uglavnom lateralno ili posteriorno u maternici. Okrugla je, pokretna, glatke površine, elastične konzistencije, promjera od 3 do 8 cm, može biti osjetljiva na palpaciju.
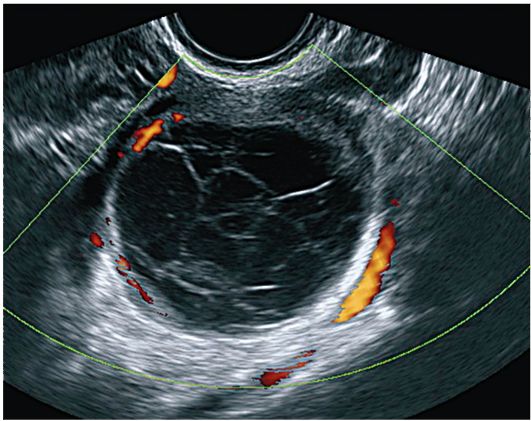
Ehografska slika cista žutog tijela vrlo je raznolika. Struktura ciste može biti potpuno homogena i anehoična ili imati malu ili srednju mrežastu strukturu, a te strukture izvode cijelu cistu ili njen mali dio. U šupljini ciste određuju se višestrukim pregradama nepravilnog oblika, koje se tijekom udaraljki premještaju ultrazvučnim senzorima za obrazovanje. U brojnim opažanjima, guste inkluzije povećane ehogenosti - krvnih ugrušaka - vizualiziraju se u šupljini ciste. Na skanogramima se određuju stijenske inkluzije promjera do 1 cm nepravilnog oblika, u pojedinačnim opažanjima se u šupljini ciste suspendira gusta formacija. Ponekad je cijela šupljina ciste ispunjena ehogenim sadržajem (krv), zbog čega sonografska slika nalikuje tumoru. Unatoč značajnim razlikama u unutarnjoj strukturi cista žutog tijela, njihova provodljivost zvuka je uvijek visoka (slika 16.3).
DDC omogućuje da se isključe točke vaskularizacije u unutarnjim strukturama cista žutog tijela i time do diferencijalna dijagnoza s tumorom jajnika.
U cisti korpusa luteuma postoji intenzivan protok krvi oko periferije (tzv. Koronarna) s niskim vaskularnim otporom (IL).<0,4), что нередко напоминает злокачественную неоваскуляризацию (рис. 16.4).
Kako bi se uklonile pogreške, potrebno je imati dinamički ultrazvučni pregled s DDC-om u 1. fazi sljedećeg menstrualnog ciklusa. Kada je prikazana cista žutog tijela, promatranje tijekom 1-3 menstrualnog ciklusa, budući da njegov povratni razvoj nije isključen. Inače je indicirano kirurško liječenje -
Sl. 16.3.Cista žutog tijela s krvarenjem u šupljinu. ultrazvuk
Sl. 16.4.Cista žutog tijela. Ultrazvuk, energetski dopler
uklanjanje (enukleacija) ciste unutar zdravog tkiva jajnika laparoskopskim pristupom. Zadržavajuće ciste su obično male, s tankim prozirnim zidom kroz koji se pojavljuju homogeni sadržaji. Laparoskopijom se može vidjeti nekoliko malih cista. Sa lateralnim osvjetljenjem, retencijske formacije dobivaju jednoličnu plavičastu nijansu.
Podaci o ultrazvuku CDC-a, CT-a, MRI-a i retencijskih formacija u opisu njihovog oblika, veličine, strukture i položaja su isti. Pri korištenju tehnika s kontrastnim retencijskim formacijama ne akumulira se kontrastno sredstvo, a to je diferencijalni dijagnostički znak ciste, što ukazuje na zadržavanje volumetrijske formacije.
Prognoza je povoljna.
Paraovarijalne ciste nalazi između lišća širokog ligamenta maternice. Oni nastaju iz primordije mezonefralnog kanala, oofrona, također iz koelomičnog epitela. Paraovarijske ciste čine od 8 do 16,4% svih formacija jajnika. Ove se ciste uglavnom dijagnosticiraju u dobi između 20 i 40 godina, ali se mogu pojaviti u djevojčica, kao iu pubertetu. U djetinjstvu i adolescenciji, paraovaralne ciste ponekad imaju papilarne izrasline na unutarnjoj površini. Ciste mogu biti male (5-6 cm) ili gigantske, zauzimaju cijelu trbušnu šupljinu.
Makroskopski, paraovarijalna cista ima okrugli ili ovalni oblik, kohelastičnu konzistenciju, s transparentnim sadržajem tekućine. Obrazovanje je obično jednokomorno, a nalazi se uglavnom na boku i iznad maternice. Zid paraovaralne ciste je tanak (1-2 mm), proziran, s vaskularnom mrežom koja se sastoji od žila mezenterija jajovoda i stijenke ciste. U pravilu, uzduž gornjeg pola formacije nalazi se izdužena, deformirana jajovoda. Jajnik se nalazi na stražnjoj strani ciste, ponekad duž donje površine. Sadržaj ciste je uglavnom homogen - bistra, vodena tekućina. Zid se sastoji od vezivnog tkiva i snopova mišića, a iznutra je cista obrubljena cilindričnim cilijarnim, kubičnim i ravnim jednorednim ili višestrukim epitelom.
Isprva, mala paraovarijalna cista nema "nogu", ali kad raste, jedan od listova širokog ligamenta maternice ispupljuje i formira se noga ciste. Struktura takve "noge" može uključivati jajovod, a ponekad i vlastiti ligament jajnika.
Klinički se paraovaralne ciste često ne manifestiraju. Kako ciste rastu, pacijenti se žale na bol u donjem dijelu trbuha, povećanje u trbuhu. Rijetko su uočene nepravilnosti u menstruaciji i neplodnost.
Komplikacija paraovarijalne ciste može biti torzija njezine “noge” s razvojem kliničkih simptoma “akutnog abdomena”.
Provjera paraovaralne ciste predstavlja znatne poteškoće. Kod dvokružnog ginekološkog pregleda sa strane i iznad maternice određuje se formacija promjera od 5 do 15 cm, elastična konzistencija, djelomično pokretna, bezbolna, s glatkom ravnom površinom.
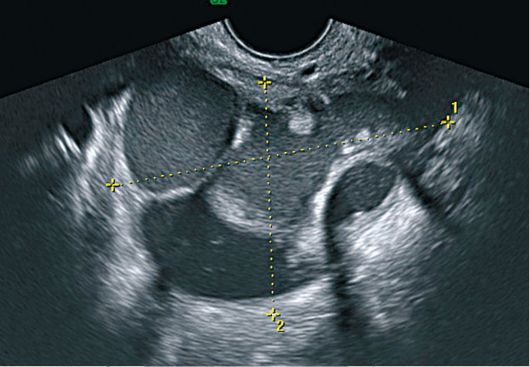
Glavni i praktički jedini ultrazvukznak paraovarijalnih cista je vizualizacija odvojeno smještenog jajnika (slika 16.5). Paraovarijska cista je okrugla ili ovalna, zid je tanak (oko 1 mm). Obrazovanje je uvijek jednokomorno. Sadržaji cista su uglavnom homogeni i anehoični, u nekim slučajevima može se odrediti fina suspenzija.
Kod pojedinačnih opažanja, na unutarnjoj površini stijenke ciste vizualizirani su rastovi u blizini zida. U DDC-u su paraovarijske ciste avaskularne.
Budući da se paraovarijske ciste primjećuju u mladih bolesnika, poželjna je operativna laparoskopija kako bi se spriječile adhezije. S nekompliciranom cistom, operacija se svodi na njezinu enukleaciju.
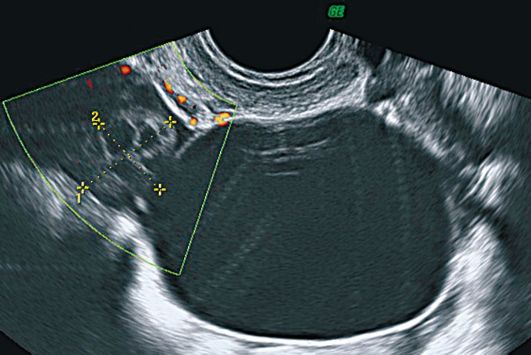
Sl. 16.5.Paraovarijalna cista. ultrazvuk
s disekcijom lista širokog ligamenta maternice (bolje ispred). U isto vrijeme, jajnik i jajovod su sačuvani. Falopijeva cijev je smanjena i vraća prethodni oblik. Povratak nije uočen. Prognoza je povoljna.
Za endometriotske ciste - vidi Poglavlje 13, Endometrioza.
16.2. Tumori jajnika
morfologijatumori jajnika su vrlo raznoliki. To je prvenstveno zbog činjenice da se jajnici (za razliku od drugih organa) ne sastoje od dvije komponente - parenhima i strome, već mnogih elemenata različite histogeneze. Postoje mnoge varijante tkiva koje pružaju osnovne funkcije ovog organa: sazrijevanje zametnih stanica i proizvodnju spolnih hormona (epitel epitela, jajne stanice i njeni embrionalni i zreli derivati, granulozne stanice, tekatkani, chyleus stanice, vezivno tkivo, krvne žile, živci itd.) , U nastanku tumora jajnika važnu ulogu imaju osnovice koje su sačuvane iz razdoblja embriogeneze. Mnogi tumori nastaju iz postnatalnih epitelnih područja, izrasline osjetljive na metaplaziju i paraplaziju, osobito iz epitela jajovoda i maternice, koje se mogu usaditi na površinu jajnika.
Neki se tumori jajnika razvijaju iz epitela, koji je sposoban za potopljeni rast, od njega nastaju tumori genitalnog lanca: tumori granula-stanica-stanica, Tacoma, tumori andro-gena (androblastom) iz ostataka muškog dijela gonade.
Čimbenici rizikau odnosu na pojavu tumora jajnika odrediti načine kako spriječiti ovu bolest. One uključuju: ranu ili kasnu menarhe, kasnije (nakon 50 godina) početak menopauze, menstrualne poremećaje. S rizikom od tumora jajnika
povezana smanjena reproduktivna funkcija žena, neplodnost, neinvazivna. Kronične upalne bolesti maternice mogu tvoriti premorbidnu pozadinu tumorskog procesa.
Velika vrijednost u etiologija i patogenezatumori jajnika vezani su za genetske čimbenike, neurohumoralne i endokrine poremećaje.
Zbog raznolikosti staničnih elemenata u tumoru jajnika, postoje mnogi klasifikacijeod kojih su najprihvatljivije temelji na mikroskopiji jajnika. U suvremenoj ginekologiji korištena je histološka klasifikacija tumora jajnika (WHO, 1973). U kliničkoj praksi možete koristiti pojednostavljenu shemu najčešćih varijanti formacija jajnika. Shema se temelji na mikroskopskoj karakterizaciji tumora, uzimajući u obzir klinički tijek bolesti. Ovisno o staničnom sastavu jajnika, podjela se na:
Epitelni tumori;
Tumori genitalne traume;
Tumori zametnih stanica;
Rijetki tumori;
Tumorski procesi.
Sve varijante tumora podijeljene su na benigne, granične (maligni tumori jajnika) i maligne. Klasifikacija uzima u obzir jednu od najvažnijih značajki tumora jajnika - često se rak razvija na pozadini prethodnih benignih tumora jajnika.
Varijante najčešćih tumora jajnika
I. Tumori površinskog epitela i stromi jajnika (cystadenoma).
Serusni tumori:
Jednostavni serozni cistadenom;
Papilarni (grubi papilarni) serozni cistadenom;
Papilarni cistadenom.
Mucinozni tumori:
Psevdomominoznaja cistadenom.
Endometrioidni tumori (vidi Poglavlje 13 "Endometrioza").
Tumori Brenner.
Rak jajnika.
II. Tumori genitalnih sojeva i stromi jajnika.
Tumori granulosostromnih stanica:
Tumor granularnih stanica;
Tecoma;
Fibrom.
Nadbubrežne žlijezde.
III. Herminogeni tumori.
Disgerminoma.
teratom:
zreli;
Nezreli.
Epitelni tumori jajnika
Najveća skupina benignih epitelnih tumora jajnika su cistadenom (bivši naziv - cistoma). Ovisno o strukturi epitelne sluznice i unutarnjem sadržaju cistadenoma dijele se na serozani mucinozni.
Serozni tumori čine 70% svih epitelnih epitelnih jajnika. Oni su podijeljeni u jednostavne serozne (glatke zidove) i papilarne (papilarne).
Jednostavni serozni cistadenom (cilioepitelna stadenoma glatkih stijenki, serozna cista; sl. 16.6) - istinski benigni tumor jajnika. Serozni cistadenom pokriven je niskim kubičnim epitelom, ispod kojeg se nalazi stromi vezivnog tkiva. Unutarnja površina obrubljena je cilijarnim epitelom, nalik na cijev, sposobnu za proliferaciju.
Mikroskopski određen dobro diferencirani epitel, sličan onome u jajovodu i sposoban postati ravnodušan, spljošten-kubičan u formacijama rastegnutim sadržajem. Epitel u nekim područjima može izgubiti cilije, a na nekim mjestima čak i odsutan, ponekad se podvrgava atrofiji i lupanju. U takvim situacijama teško je razlikovati morfološki glatke serozne cistade-nomes od funkcionalnih cista. Izgled takvog cistadenoma nalikuje cisti i naziva se seroznom. Makroskopski, površina tumora je glatka, tumor se nalazi na strani maternice ili
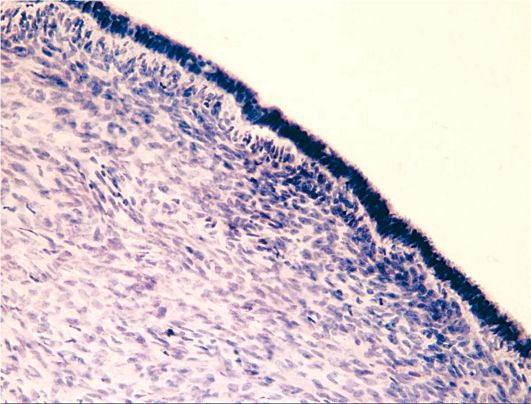
Sl. 16.6.Glatko stijenki (jednostavni serozni) cistadenom jajnika. Obojeni hematoksilinom i eozinom, χ 400. Photo O.V. Zairatyants
u stražnjem luku. Najčešće je tumor jednostran, jednokomorni, ovalni oblik, elastična elastična konzistencija. Cistadenom nije velik, pokretan, bezbolan. Uobičajeno, sadržaj tumora je predstavljen čistom seroznom tekućinom boje slame. Jednostavni serozni cistadenom se vrlo rijetko pretvara u rak.
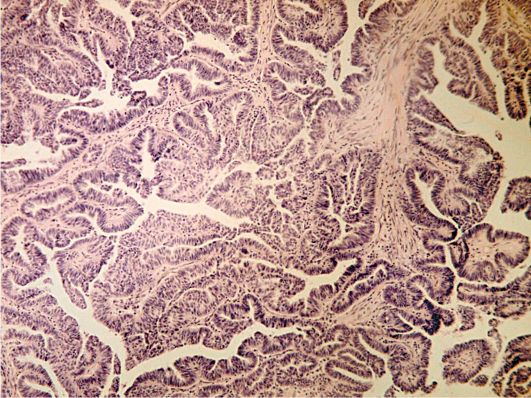
Papilarni serozni cistadenom morfološka raznolikost benignih seroznih cistadenom, rjeđe se opaža od glatkih seroznih cistadema. Stvara 7-8% svih tumora jajnika i 35% svih cistadema. Tumor ima pojavu jednostruke ili višekomorne cistične neoplazme, na čijoj se unutrašnjoj površini nalaze jednostruke ili brojne guste papilarne vegetacije na širokoj bazi, bjelkaste boje.
Strukturna osnova papile je fibrozno tkivo malih stanica s malim brojem epitelnih stanica, često sa znakovima hijalinoze. Pokrovni epitel sličan je epitelu cilioepitelnih cistadena glatkih stijenki. Grube papile su važna dijagnostička značajka, budući da se takve strukture nalaze u seroznim cistadenomima i nikada nisu zabilježene kod ne-neoplastičnih cista jajnika. Otprilike papilarni papilarni izrasline s visokim stupnjem vjerojatnosti omogućuju isključivanje mogućnosti rasta malignog tumora već pri vanjskom pregledu kirurškog materijala. Degenerativne promjene u zidu mogu se kombinirati s pojavom slojevitih petrificata (psamusna tijela - slika 16.7).
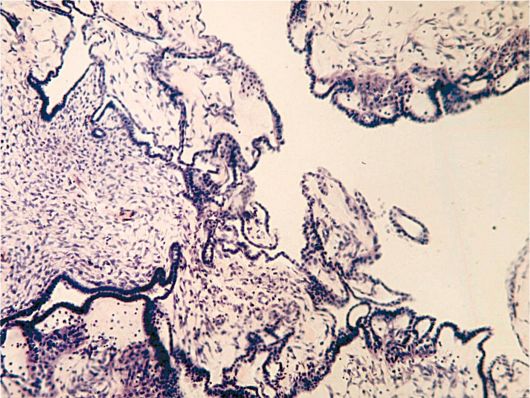
Sl. 16.7.Papilarni serozni cistadenom. Obojen hematoksilinom i eozinom, x 120. Fotografija O.V. Zairatyants
Papilarni serozni cistadenom ima najveći klinički značaj zbog izraženog malignog potencijala i visoke incidencije raka. Učestalost maligniteta doseže 50%.
Bitna razlika papilarnog seroznog cistadenoma od gru-bososochkovoj je sposobnost pokrovnog epitela da hrabro animira, stvarajući više ili manje zrele strukture. Papilarni rastovi mekane konzistencije često se međusobno spajaju i neravnomjerno su raspoređeni na zidovima pojedinih komora. Papile mogu tvoriti velike čvorove, obrnute tumore. Višestruke papile mogu ispuniti cijelu kapsulu tumora, ponekad klijati kroz kapsulu do vanjske površine. Tumor poprima oblik karfiola, uzrokujući sumnju na maligni rast.
Papilarni cistadenomi mogu se proširiti u velikoj mjeri, širiti kroz peritoneum i dovesti do ascitesa.
Tumor je ograničeno pokretan, s kratkom nogom, često dvostranom, ponekad se nalazi intraligamentalno. Pojava ascitesa povezana je s proliferacijom papila na površini tumora, peritoneumom i narušavanjem resorpcijske sposobnosti peritoneuma utero-rektalnog prostora. Usporavanje papilarnih cistadenoma mnogo je češće bilateralno; u ovom slučaju, tijek bolesti je ozbiljniji. U ovom obliku ascites je 2 puta češći. Sve to omogućuje da se smatra da je nekadašnji papilarni tumor klinički ozbiljniji od obrnutog.
Granični papilarni cistadenom (niskog stupnja) ima izraženije papilarne izrasline s formiranjem opsežnih polja. Mikroskopski određen nuklearni atipizam i povećana mitotička aktivnost. Glavni dijagnostički kriterij je odsustvo invazije strome, ali se duboki invaginati mogu odrediti bez nicanja bazalne membrane i bez izraženih znakova atipizma i proliferacije.
Najozbiljnija komplikacija papilarnog cistadenoma je njena malignost - prijelaz na rak.
Mucinozni cistadenom (pseudomucinozni cistadenom) nalazi se na drugom mjestu po učestalosti (nakon cilioepitelnih tumora) i predstavlja benignu neoplazmu jajnika (ranije nazvanu pseudomucinozni tumor).
Tumor se otkriva u svim razdobljima života, češće - u postmenopauzi. Prekriven je niskim kubičnim epitelom. Temeljna stroma u zidu mucinoznih cistadenoma formirana je vlaknastim tkivom različite stanične gustoće, unutrašnja površina je obrubljena visokim prizmatičnim epitelom sa svjetlom citoplazmom, koja je općenito vrlo slična epitelu cervikalnih žlijezda.
Mucinozni cistadenomi su gotovo uvijek višestruki. Komore su ispunjene sluzničkim sadržajem, a to su mucin, koji sadrži glikoproteine i heteroglikane. Pravi mucinozni cistadenomi nemaju papilarne strukture. Veličina mucinoznog cistadenoma je obično značajna, ima i diva, promjera 30-50 cm.
vanjske i unutarnje površine zidova su glatke. Zidovi velikog tumora se razrjeđuju i čak mogu sjati kroz značajno rastezanje. Sadržaji komora su mukozni ili želatinasti, žućkasti, rjeđe - smeđi, hemoragični.
Epitelni sloj graničnih cistadenoma karakteriziran je polimorfizmom i hiperkromatozom, kao i povećanom mitotskom aktivnošću jezgara (slika 16.8). Granični mucinozni cistadenom razlikuje se od mucinoznog raka u odsutnosti invazije tumorskog epitela.
Rijetke epitelne formacije jajnika uključuju pseudomiksom jajnika i peritoneuma, Brennerov tumor.
Pseudomiksom jajnika i peritoneuma - vrsta mucinoznog tumora, koji potječe od mucinoznih cistadenoma, cistadenokarcinoma, kao i iz divertikula procesa gmizavca. Razvoj pseudomiksoma povezan je s rupturom stijenke mucinoznog tumora jajnika ili s impregnacijom cijele debljine stijenke tumorske komore bez vidljive rupture. U većini slučajeva bolest se javlja kod žena starijih od 50 godina. Nema tipičnih simptoma, prije operacije bolest se gotovo ne dijagnosticira. Zapravo, moguće je govoriti o malignoj ili benignoj varijanti pseudo-mješavine, jer se ne infiltriraju i ne rastu u tkivo.
Mucin se distribuira u trbušnoj šupljini između petlji crijeva. Mikroskopsko ispitivanje je teško pronaći pojedinačne epitelne stanice. Pseudomiksom često dovodi do iscrpljenosti i smrti.
Kirurško liječenje je uklanjanje mucina, ali se proces često ponavlja, a mucin se ponovno nakuplja.
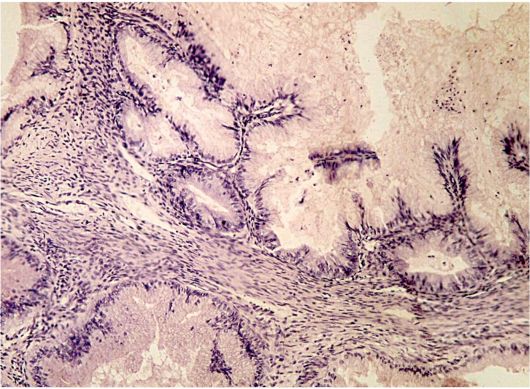
Sl. 16.8.Mucinozni cistadenom jajnika. Obojen hematoksilinom i eozinom, x 120. Fotografija O.V. Zairatyants
Brennerov tumor (fibroepiteliom, mukoidni fibroepiteliom) - fi-
broepitelnog tumora, uključujući stanice jajnika.
Posljednjih godina sve je više potkrijepljeno podrijetlo tumora s površinskog koelomičnog epitela jajnika i hilusa. Učestalost Brennerovog benignog tumora je oko 2% svih tumora jajnika. Nalazi se iu ranom djetinjstvu iu ženama starijim od 50 godina. Tumor ima čvrstu strukturu u obliku gustog čvora, rezana površina je sivkasto-bijela, s malim cistama.
Makroskopski mogu biti i cistične i cistično-čvrste strukture. Na rezu je cistični dio tumora predstavljen s više komora s tekućim ili mukoznim sadržajem. Unutarnja površina može biti glatka ili s tkivom sličnim papilarnim rastom, ponekad labavim.
Mikroskopska slika Brennerovog tumora predstavljena je epitelnim gnijezdima okruženim nitima vretenastih stanica. Stanični atipizam i mitose su odsutni. Brennerov tumor se često kombinira s drugim tumorima jajnika, osobito mucinoznim cistadenomima i cističnim teratomima. Nije isključena mogućnost razvoja proliferativnih oblika Brennerovog tumora i maligniteta.
Veličina tumora - od mikroskopske do veličine glave odrasle osobe. Tumor je jednostran, često lijevo-obostran, okruglog ili ovalnog oblika, s glatkom vanjskom površinom. Kapsula obično nedostaje. U izgledu i teksturi, tumor često podsjeća na fibrom jajnika.
Miješani epitelni tumori karakterizirana kombinacijom seroznih i mucinoznih epitelnih struktura.
Makroskopski miješani tumori su višekomorni formacije s različitim sadržajima. Ima seroznih, mucinoznih sadržaja, rjeđe područja čvrste strukture, ponekad nalik fibroids ili papilarni izrasline.
Klinički simptomiepitelni tumori jajnika. Benigni tumori jajnika, bez obzira na njihovu strukturu, imaju mnogo sličnosti u kliničkim manifestacijama. Tumori jajnika češće su asimptomatski u žena starijih od 40-45 godina. Nema specifičnih kliničkih znakova tumora. Međutim, uz usmjereno ispitivanje pacijenta, mogu se identificirati pritužbe na tupi, bolni bolovi različite težine u donjem dijelu trbuha, u lumbalnom i preponskom području. Bolovi često zrače do donjih ekstremiteta i lumbosakralnog područja, mogu biti popraćeni dysuric fenomenima, očito zbog pritiska na tumor na mjehuru, povećanje u abdomen. U pravilu, bol nije povezana s menstrualnim ciklusom. Paroksizmalne ili akutne bolove uzrokuje torzija nogu tumora (djelomična ili potpuna) ili perforacija tumorske kapsule (vidi "Akutni trbuh" u ginekologiji).
u papilarni seroznibol u cistadenom javlja se ranije nego kod drugih oblika tumora jajnika. Očigledno, to je zbog anatomskih značajki papilarnih tumora jajnika (bilateralni proces, papilarni rast i adhezije u zdjelici).
U papilarnim cistadenom, obično bilateralni, ascites je moguć. Najozbiljnija komplikacija papilarnog cistadenoma je malignitet.
Kod velikih tumora (često sluzokože) javlja se osjećaj težine u donjem dijelu trbuha, povećava se trbuh, narušava se funkcija susjednih organa (javlja se zatvor, pojavljuju se disurične pojave). Reproduktivna funkcija je smanjena kod svakog 5. bolesnika (primarna ili sekundarna neplodnost).
Drugi najčešći je prigovor nepravilne menstruacije; moguće je od trenutka menarhe ili kasnije.
dijagnostikaepitelni tumori jajnika. Unatoč tehničkom napretku, dijagnostičko razmišljanje na temelju vaginalnog i rekto-abdominalnog istraživanja nije izgubilo svoju važnost. Kod dvokružnog ginekološkog pregleda može se identificirati tumor i odrediti njegova veličina, konzistencija, pokretljivost, osjetljivost, položaj u odnosu na zdjelične organe, priroda površine tumora. Tumor koji je dostigao određenu veličinu je palpiran (kada se povećava volumen jajnika zbog tumora). S malom veličinom tumora i (ili) s divovskim tumorima i atipičnim položajem formiranja bimanualnog istraživanja malo informativnog. Posebno je teško dijagnosticirati tumore jajnika kod pretilih žena i kod pacijenata s adhezijama u trbušnoj šupljini nakon prethodne transfuzije celijakije. Ne uvijek prema palpaciji može se procijeniti priroda tumorskog procesa. Bimanualno istraživanje daje samo opću ideju patološkog obrazovanja u zdjelici. Uklanjanje malignosti pomaže rekto-vaginalnom pregledu, u kojem se može odrediti odsutnost "trnja" u stražnjem forniksu, nadsvođeni lukovi za ascites, klijanje rektalne sluznice.
S dvosmjernim vaginalno-abdominalnim pregledom kod pacijenata jednostavni serozni cistadenomu području privjesaka maternice određuje se posteriorno ili lateralno formiranje volumena maternice, okruglog, češće jajolikog oblika, čvrsto-elastične konzistencije, glatke površine, promjera 5-10 cm, bezbolno, pokretno na palpaciji.
bradavičast cistadenomčešće bilateralne, smještene na bočnoj ili stražnjoj strani maternice, glatke i (ili) neravne (neravne) površine, okruglog ili jajolikog oblika, elastične elastične konzistencije, pokretne ili djelomično pokretne, osjetljive ili bezbolne na palpaciji. Promjer novotvorina kreće se od 7 do 15 cm.
Pri dvogodišnjem ginekološkom pregledu mucinoznicystadeno-ma se određuje stražnji dio maternice. Obrazovanje s neravnom površinom, neravnomjernom, često tugoelastičkom konzistencijom, okruglog oblika, ograničene pokretljivosti, promjera od 9 do 20 cm ili više, tumor je osjetljiv na palpaciju.
S dvoručnim vaginalnim abdominalnim pregledom u bolesnika s potvrđenom dijagnozom brennerovi tumoribočni i stražnji dio maternice, volumenski oblik jajolikog ili (češće) zaobljenog oblika, guste konzistencije, glatke površine, promjera 5-7 cm
utroba, bezbolna. Brennerov tumor često podsjeća na subsezularni miom maternice.
Jedno od vodećih mjesta među metodama dijagnosticiranja tumora male zdjelice je ultrazvuk zbog relativne jednostavnosti, pristupačnosti, neinvazivnosti i visokog sadržaja informacija.
echografically glatki serozni cistadenomima promjer 6-8 cm, zaobljen oblik, debljina kapsule je obično 0,1-0,2 cm, unutarnja površina stijenke tumora je glatka, sadržaj cistadoma je homogen i anehoičan, pregrade se mogu vizualizirati, često pojedinačne. Ponekad se određuje fina suspenzija, koja se lako može izmijeniti tijekom udarnog udarca. Tumor se obično nalazi posteriorno i na strani maternice.
(sl. 16.9).
imaju papilarne izrasline koje su neravnomjerno locirane na unutarnjoj površini kapsule u obliku zidnih struktura različitih veličina i povećane ehogenosti. Višestruke vrlo male papile daju hrapavosti ili spužvastosti zida. Ponekad se u papilama taloži vapno, to je povećana ehogenost na skeniranju. Kod nekih tumora papilarni rast ispunjava cijelu šupljinu, stvarajući izgled čvrstog područja. Papiloza može rasti na vanjskoj površini tumora. Debljina kapsule papilarnog seroznog cistadenoma je 0,2-0,3 cm. Papilarni serozni cistadenomidefinirani kao bilateralni okrugli, rjeđe ovalni oblici promjera 7-12 cm, jednokomorni i (ili) dvokomorni. Nalaze se na bočnoj ili stražnjoj strani maternice, ponekad se vizualiziraju tanke linearne pregrade (sl. 16.10).
Mucinozni cistadenomima višestruke pregrade debljine 0,2-0,3 cm, često u određenim dijelovima cistične šupljine. Suspenzija se vizualizira samo u relativno velikim formacijama. Mucinozni cistadenom je često velik, s promjerom\u003e 20 cm, (ponekad i do 50 cm), gotovo uvijek višekomornim, koji se uglavnom nalazi sa strane i iza uterusa,
Sl. 16.9.Jednostavni serozni cistadenom jajnika.
ultrazvuk
Slika 16.10.Papillyarnayase-
ružičasti cistadenom jajnika. ultrazvuk
okrugli ili jajoliki oblik. U šupljini se vizualizira fino raspršena, nepromjenjiva s ultrazvučnim senzorom udaraca, suspenzija srednje ili visoke ehogenosti. Sadržaj nekih kamera može biti homogen (slika 16.11).
Brenner tumor, mješoviti, nediferencirani tumoridaju nespecifičnu sliku u obliku formacija heterogene čvrste ili cistično-čvrste strukture.
DRCpomaže točnije razlikovatibenigni i maligni tumori jajnika. Prema krivuljama brzine protoka krvi u jajnoj arteriji, indeksu pulsacije i IR, može se sumnjati na malignost tumora, posebno u ranim stadijima, budući da je aktivna vaskularizacija svojstvena malignim tumorima, a izostanak zona vaskularizacije je tipičniji za benigne tumore. Kada je TsDK dobro
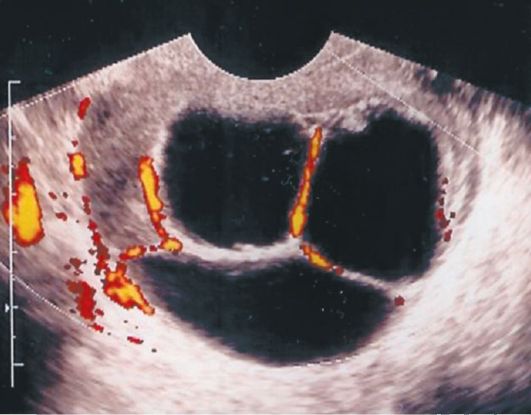
Sl. 16.11.Mucinozni cistadenom jajnika. Ultrazvuk, moćan dop-pleer
umjereni epitelni tumori jajnika karakterizirani su umjerenom vaskularizacijom u kapsuli, septumu i ehoici. IR ne prelazi 0,4.
Upotrebom ultrazvučnih skenera koji omogućuju trodimenzionalnu rekonstrukciju (3D) akustičke slike, moguće je detaljnije vizualizirati vaskularni sloj formacije jajnika, procijeniti dubinu i prostorni omjer normalnih i patoloških struktura.
Za dijagnozu tumora jajnika korištenjem CT i MRI.
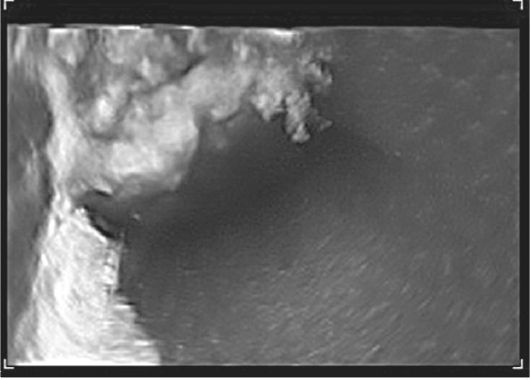
Metode endoskopskog pregleda (laparoskopija) široko se koriste za dijagnozu i liječenje tumora jajnika. Iako laparoskopija nije uvijek moguće utvrditi unutarnju strukturu i prirodu formacije, može se koristiti za dijagnosticiranje malih tumora jajnika koji ne dovode do volumetrijske transformacije jajnika, „ne palpabilnih jajnika“ (Sl. 16.12).
Laparoskopska intraoperativna dijagnoza tumora jajnika je od velike vrijednosti. Točnost laparoskopske dijagnoze tumora iznosi 96,5%. Primjena laparoskopskog pristupa nije prikazana u bolesnika s malignim lezijama jajnika, što određuje potrebu za isključivanjem malignosti prije operacije. Prilikom otkrivanja malignog rasta tijekom laparoskopije, preporuča se prelazak na laparotomiju (konverzija), budući da laparoskopsko uklanjanje cistadenoma malignom degeneracijom može rezultirati oštećenjem integriteta tumorske kapsule i širenjem peritoneuma, a može doći do poteškoća u uklanjanju omentuma (omentektomije).
U dijagnostici tumora jajnika veliko mjesto zauzima određivanje specifičnih bioloških tvari biokemijskim i imunološkim metodama. Od najvećeg interesa su brojni markeri povezani s tumorima - antigeni povezani s tumorom (CA-125, CA-19.9, CA-72.4).
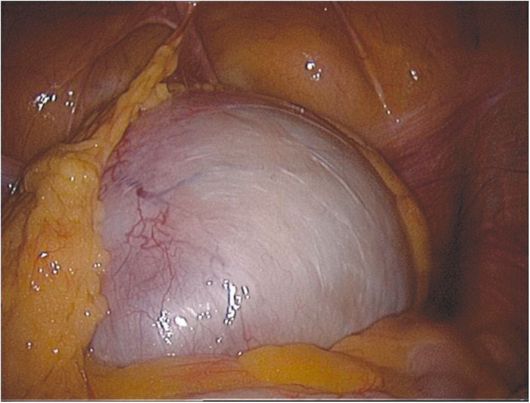
Sl. 16.12.Jednostavni serozni cistadenom. laparoskopija
Koncentracija ovih antigena u krvi omogućuje procjenu procesa u jajniku. CA-125 se nalazi u 78-100% bolesnika s rakom jajnika, osobito s seroznim tumorima. Njegova razina premašuje normu (35 IU / ml) samo kod 1% žena bez tumorske patologije jajnika i kod 6% bolesnika s benignim tumorima. Tumorski biljezi koriste se u dinamičkom praćenju bolesnika s malignim tumorima jajnika (prije, tijekom liječenja i nakon njegovog završetka).
Kada bilateralne lezije jajnika isključe metastatske tumore (Krukenberg), obavite rendgenski pregled gastrointestinalnog trakta, ako je potrebno, koristite endoskopske metode (gastroskopija, kolonoskopija).
Dodatne metode istraživanja u bolesnika s masnim formacijama jajnika omogućuju ne samo da se odredi operativni pristup, nego i da se formira mišljenje o prirodi masovnog obrazovanja, koje određuje izbor metode kirurškog liječenja (laparoskopsko-laparotomija).
liječenjeepitelni tumoribrz. Volumen i pristup kirurške intervencije ovise o dobi pacijenta, veličini i malignitetu formacije, kao io popratnim bolestima.
Volumen kirurškog liječenja pomaže u određivanju hitnog histološkog ispitivanja. u jednostavni serozni cistadenomu mladoj dobi, prihvatljiv je piling tumora, ostavljajući zdravo tkivo jajnika. Starije žene uklanjaju privjeske maternice na zahvaćenu stranu. u jednostavna serozna cistadenoma graničnog tipa (niskog stupnja)kod žena u reproduktivnoj dobi tumor je uklonjen na zahvaćenoj strani s kolateralnom biopsijom jajnika i omentektomijom. U bolesnika u premenopauzalnoj dobi izvršena je supravaginalna amputacija maternice i (ili) izlučivanje maternice dodacima i omentektomijom.
Papilarni cistadenomzbog ozbiljnosti proliferativnih procesa zahtijeva radikalniju operaciju. Porazom jednog jajnika, ako se papilarni rast nalazi samo na unutarnjoj površini kapsule, kod mlade žene mogu se ukloniti dodaci na zahvaćenoj strani i biopsija drugog jajnika (sl. 16.13). Porazom oba jajnika proizvedu supravaginalnu amputaciju maternice s oba privjeska.
Ako se papilarni izrasline nađu na površini kapsule, u bilo kojoj dobi, izvodi se supraginalna amputacija maternice s dodacima ili ekstiracija maternice i uklanjanje omentuma.
Laparoskopski se pristup može primijeniti u bolesnika s reproduktivnom dobi s unilateralnom lezijom jajnika bez klijanja tumorske kapsule pomoću spremnika za vakumiranje.
u granični papilarni cistadenomunilateralna lokalizacija kod mladih pacijenata zainteresiranih za očuvanje reproduktivne funkcije, uklanjanje privjesaka maternice na zahvaćenoj strani, resekcija drugog jajnika i omentektomija su dopušteni (sl. 16.14).
Kod pacijenata u perimenopauzi, maternica je ekstirpirana s privjescima s obje strane i omentum je uklonjen.
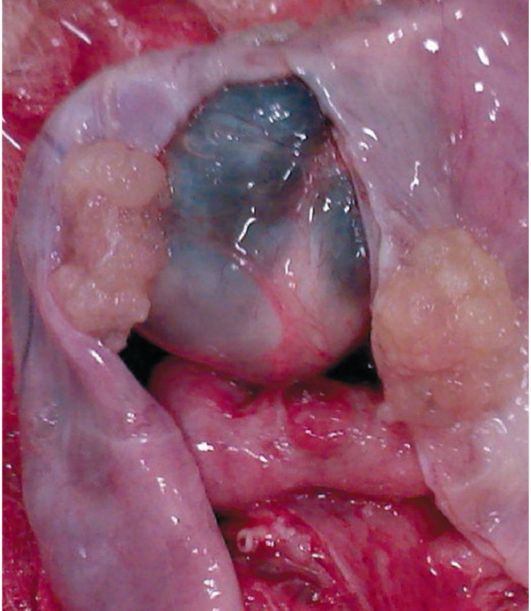
Sl. 16.13.Papilarni serozni cistadenom jajnika. Papilarni rast na unutarnjoj površini kapsule
Sl. 16.14.Granični tumor jajnika (serozni granični cystadenopapil-scrap). Obojen hematoksilinom i eozinom, χ 200. Fotografija O.V. Zairatyants
liječenjemucinozni cistadenomoperativno: uklanjanje privjesaka zahvaćenog jajnika u bolesnika s reproduktivnom dobi. U pred- i postmenopauzalnim razdobljima dodaci moraju biti uklonjeni s obje strane zajedno s maternicom.
Mali mucinozni cistadenom može se ukloniti kirurškom laparoskopijom pomoću vakumske vrećice. Za velike tumore, prvo morate ukloniti sadržaj elektro-crpke kroz malu rupu.
Bez obzira na morfološku pripadnost tumora prije završetka operacije, treba ga rezati i ispitati unutarnju površinu tumora.
Također su prikazane revizije abdominalnih organa (slijepo crijevo, želudac, crijeva, jetre), pregled i palpacija omentuma, para-aortnih limfnih čvorova, kao i kod svih vrsta tumora.
Prognoza za kirurško liječenje cistadena je povoljna.
liječenjebrennerovi tumoribrz. Kod mladih bolesnika indicirano je uklanjanje privjesaka maternice na zahvaćenoj strani. Izvršena je perimenopauzalna supravaginalna amputacija maternice s dodacima. U slučaju proliferirajućeg tumora prikazana je supravaginalna amputacija maternice dodacima i potpuno uklanjanje omentuma.
Tumori genitalnog jajnika i strome (hormonski aktivni)
Tumori genitalnih niti obuhvaćaju tumore granulostromalnih stanica (granuloza stanica i tech vlaknasta skupina) (slika 16.15) i androblastom, tumore koji potječu od granuloznih stanica, stanica, Sertolijevih stanica, Leydigovih stanica i strobroblasta jajnika. Tumori ovisni o hormonima podijeljeni su na feminiziranje (granulosa i tehnologija) i maskulinizacija (androblastoma).
Većina tumora sadrži stanice tipa jajnika (tumore granulostomalnih stanica). Manji dio predstavljaju derivati stanica testisa (Sertoli-stromalni stanični tumori). Ako se ne može razlikovati muški i ženski tip tumora, može se upotrijebiti izraz "neklasificirani tumori genitalne i jajnika".
Tumori genitalne strome čine oko 8% svih formacija jajnika.
Feminizirajući tumori nalaze se u bilo kojoj dobi: granuloza-na-glasse - češće u djece i mlade dobi, Tecom - u pre- i postmenopauzi i iznimno rijetko u djece.
Tumor granularnih stanicakreće se od 1 do 4% hormonskih novotvorina jajnika, razvija se od granuloznog tkiva sličnog po strukturi do granularnog epitela zrelog folikula; češće u adolescentnom i reproduktivnom razdoblju. Tecoma sastoji se od stanica sličnih stanicama atretičnih folikula i, u pravilu, opaža se tijekom perioda peri-i menopauze. Tumori granularnih stanica čine 1-2% svih neoplazmi jajnika. Tcomov se javlja 3 puta manje.
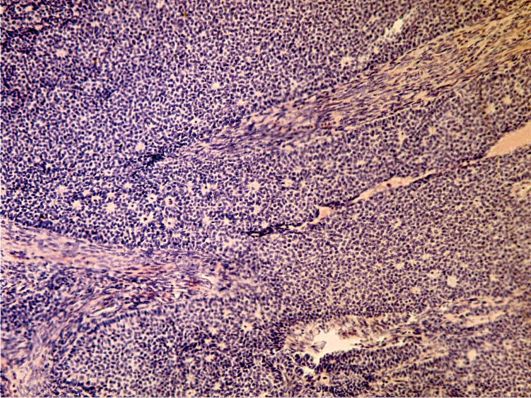
Sl. 16.15.Granularni tumor jajnika. Obojene hematoksilinom i eozinom, x 200. Fotografija O.V. Zairatyants
Kliničke manifestacijepovezane s hormonalnom aktivnošću feminizirajućih tumora. Tumor granularnih stanica "juvenilni tip" uzrokuje prijevremeni pubertet, koji je ispravnije smatran netočnim zbog nedostatka ovulacije. Kod djevojčica postoje nepravilna krvarenja iz genitalnog trakta s blagim razvojem sekundarnih spolnih karakteristika; Definirane su značajke estrogenog utjecaja - simptom "zjenice", cijanotičnost vulve, preklapanje vagine, povećanje uterusa. Somatski razvoj se ne ubrzava. Dob kosti odgovara kalendaru. U reproduktivnoj dobi moguće je disfunkcionalno krvarenje iz maternice.
Feminizirajući tumori u starosti se, u pravilu, manifestiraju metroagijom, što je posebno značajan simptom neoplazme. U postmenopauzalnom razdoblju povećava se razina estrogenih hormona s "pomlađivanjem" pacijenta. U endometriju se mogu otkriti proliferativni procesi: može se razviti žljezdano-cistična hiperplazija, često s atipijom različitog stupnja, endometrijalnim polipima, endometrijskim adikokarcinomom.
Dijagnozapostavljen na temelju izražene kliničke slike, podataka općeg pregleda i ginekološkog pregleda, testova funkcionalne dijagnostike, razine hormona, ultrazvuka s TsDK, laparoskopijom.
Tumori feminiziranja jajnika s dvosmjerni vaginalni abdominalnistudija je definirana kao jednostrana formacija promjera od 4 do 20 cm (prosječno 10-12 cm), gusta ili elastična
konzistencija (ovisno o omjeru vlaknaste ili kamatne strome), pokretna, glatko stijenke, bezbolna.
Tumor granularnih stanicaima jasnu kapsulu, na rezu je izražena lobulacija i žuta boja, žarišna krvarenja i polja nekroze. u tECOMkapsula je obično odsutna: na presjeku se vidi čvrsta struktura, a tkanina žućkaste boje do intenzivne žute boje. Krvarenja, ciste nisu tipične. U većini slučajeva, jednostrani testovi i rijetko se maligniraju. Promjer se kreće od 5 do 10 cm.
Na ehogramima se feminizirajući tumori vizualiziraju u obliku jednostranog oblikovanja zaobljenog oblika s pretežno eko-pozitivnom unutarnjom strukturom i eho-negativnim uključenjima, često višestrukim. Promjer tumora 10-12 cm
Tumor može imati cistične varijante; u takvim slučajevima podsjeća na cistadenom jajnika. Zvuk provođenja tumora je normalan. Usporedba anamnestičkih podataka, ehografske slike s vizualiziranom endometrijskom patologijom (osobito u postmenopauzalnoj dobi) pomaže u uspostavljanju ispravne dijagnoze.
U CDC-u se vizualiziraju višestruke zone vaskularizacije, kako u samom tumoru tako i na njegovoj periferiji. Unutarnje strukture odgoja imaju pojavu šarolikog mozaika s prevladavanjem protoka venske krvi. U načinu spektralnog dopler studija, protok krvi u tumorima jajnika ima nisku sistoličku brzinu i nizak otpor (IR).<0,4). Точность диагностики при УЗИ с ЦДК составляет 91,3% (рис. 16.16, 16.17)
Feminizirajući tumori mogu biti benigni (80%) i maligni. Malignost se određuje metastazama i recidivima. Metastaze se javljaju uglavnom u seroznom pokrovu trbušne šupljine, na parijetalnoj peritoneumu iu omentumu. Maligni tumor je češće granulocelularni tumor, iznimno rijetko - kom.
liječenjefeminizirajući tumori samo operativni. Volumen i pristup (laparotomija-laparoskopija) ovise o dobi pacijenta, veličini
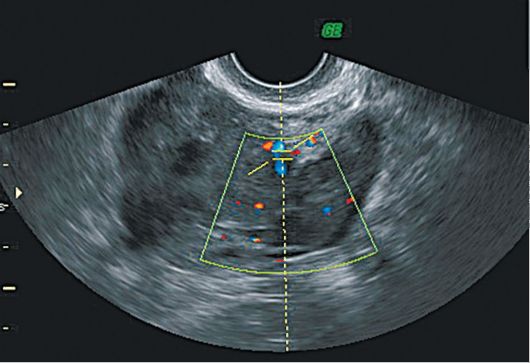
Sl. 16.16.Tekoma jajnik. Ultrasonografija, TsDK
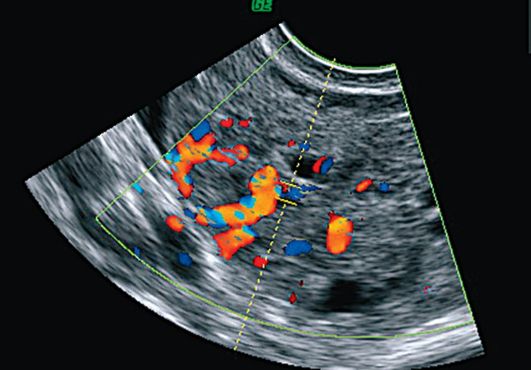
Sl. 16.17.Tumor granuloznih stanica. ultrazvuk
DRC
formacije, stanja druge jajnika i popratne genitalne i ekstragenitalne patologije.
Tijekom operacije, hitno histološko ispitivanje, revizija trbušne šupljine, pažljivo ispitati kolateralni jajnik. Povećanjem se pokazuje biopsija koja pokušava odrediti stanje para-aaortnih limfnih čvorova.
Kod djevojčica s benignim granulocelularnim tumorom uklanja se samo zahvaćeni jajnik, a kod bolesnika u reproduktivnom razdoblju prikazuje se uklanjanje privjesaka maternice na zahvaćenoj strani. U peri- i postmenopauzalnoj dobi izvodi se supravaginalna amputacija maternice dodacima ili ekstirpcija uterusa s dodacima (ovisno o promjenama u endometriju). Mali tumori mogu se ukloniti kirurškom laparoskopijom.
U slučaju malignog tumora (prema rezultatima hitnog histološkog zaključka) prikazana je histerektomija s dodacima na obje strane i uklanjanje omentuma.
Fibroma jajnik zauzima posebno mjesto među fibrom-tech i razvija iz vezivnog tkiva. U biti, ovo je hormonalno neaktivna tehnologija. Struktura tumora predstavljena je isprepletenim snopovima vretenastih stanica koje proizvode kolagen.
Fibrom jajnika je relativno rijedak benigni tumor. Fibromi čine od 2,5 do 4% svih tumora, javljaju se u bilo kojoj dobi (najčešće u dobi od 40-60 godina), veličina tumora varira od 3 do 15 cm, a prije puberteta fibroidi jajnika nisu pronađeni. Pacijenti imaju nepovoljnu premorbidnu pozadinu s čestim kršenjima menstrualnih i generativnih funkcija. Možda su ovi poremećaji rezultat istog etiološkog faktora koji je uzrokovao tumor.
Fibrom jajnika često se kombinira s miomom maternice. I fibroma i cista u istom jajniku nisu isključene. U kombinaciji s drugim bolestima, kliničku sliku određuje kombinacija njihovih simptoma.
Fibroidi jajnika često se nalaze slučajno tijekom operacije. Fibromni rast je spor, ali s distrofičnim promjenama, tumor može brzo rasti.
Tumor ne luči steroidne hormone, ali u 10% slučajeva to može biti popraćeno Meigsovim sindromom (ascites u kombinaciji s hidrotoraksom i anemijom). Razvoj ovih procesa povezan je s otpuštanjem edematozne tekućine iz tumorskog tkiva i njegovim prodiranjem iz trbušne šupljine u pleuralne šupljine kroz otvor dijafragme. Na rezu je fibrozno tkivo obično gusto, bijelo, vlaknasto, ponekad sa zonama edema i cistične degeneracije, kalcifikacija je moguća, ponekad difuzna. Tumor je lokaliziran u jednom jajniku u obliku jasno određenog čvora.
S povećanjem mitotičke aktivnosti, tumor se naziva graničnom s niskim malignim potencijalom.
Fibroide jajnika dijagnosticiraju se na temelju kliničkog tijeka bolesti i podataka iz vaginalnog abdominalnog pregleda s dvije ruke. Tumor se mora razlikovati od subseznog miomskog čvora na nozi, kao i od tumora različite strukture. Ginekološki pregled na strani ili iza maternice određen je formacijom volumena promjera 5-15 cm, okruglog ili jajolikog oblika, guste, gotovo kamene dosljednosti, glatke površine, pokretne, bezbolne. Fibram jajnika često je popraćen ascitesom, pa se ponekad pogrešno smatra za malignu neoplazmu.
Dijagnostika pomaže ultrazvuku s TsDK. Na ehogramima je vidljiva okrugla ili ovalna formacija s jasnim, glatkim konturama. Unutarnja struktura je pretežno homogena, eho-pozitivna, srednja ili niska ehogenost. Ponekad su indicirane eho-negativne inkluzije koje ukazuju na degenerativne promjene. Izravno iza tumora određuje se izražena apsorpcija zvuka. Kada se CDC žile u fibroidima ne vizualiziraju, tumor je avaskularan. Osjetljivost i specifičnost MRI i CT u dijagnostici fibroida jajnika jednaki su onima ultrazvuka.
U laparoskopiji, fibrom jajnika je okrugli ili jajasti, s izglađenim reljefom na površini i oskudnom vaskularizacijom. Kapsula je obično bjelkasta, posude su definirane samo u području jajovoda. Također je moguća bjelkasto-ružičasta boja kapsule. Konzistencija tumora je gusta.
Liječenje fibroids prompt. Volumen i pristup operacije ovisi o veličini tumora, dobi pacijenta i povezanim ginekološkim i ekstragenitalnim bolestima. U pravilu, dodaci maternice se uklanjaju na zahvaćenoj strani u nedostatku indikacija za uklanjanje maternice u bolesnika u reproduktivnoj dobi. Za mali tumor se koristi laparoskopski pristup.
Prognoza je povoljna.
Tumori stromalnih stanica (androblastom, Sertolijev tumor). An
shotlastoma pripada hormonski aktivnim masculinizirajućim tumorima i čini oko 1,5-2% svih neoplazmi jajnika. To je masculinizirajući hormon koji proizvodi tumor koji sadrži Sertoli-Leydigove stanice (hiliusne i stromalne). Formirana u više od
drogeni inhibiraju funkciju hipofize, a proizvodnja estrogena se smanjuje u tijelu. Tumor je uglavnom dobroćudan. Androblastom se javlja u bolesnika mlađih od 20 godina i kod djevojaka, te se u tim opažanjima često primjećuje preuranjeni pubertet. Promjer formacije je od 5 do 20 cm, a kapsula je često jasno definirana, struktura je često ispupčena, tumor je čvrst, žućkast, narančast ili narančasto-siv u rezu. Preživjeli drugi jajnik je uvijek atrofičan, fibrotičan, kao kod žena u postmenopauzi.
Glavna klinička manifestacija tumora je virilizacija. U pozadini općeg zdravlja javlja se amenoreja, zabilježena je neplodnost, smanjenje mliječne žlijezde (defeminizacija), pojavljuju se kasniji znaci maskulinizacije - glas postaje grub, razvija se muški rast kose (hirzutizam), povećava se libido, smanjuje se debljina potkožnog masnog tkiva, hipertrofija klitorisa, konture tijela lica stječu muške značajke. Simptomi bolesti obično se razvijaju postupno.
Kliničke manifestacije uglavnom ovise o dobi. U reproduktivnom razdoblju pacijent se obraća liječniku, obično o amenoreji i neplodnosti. U razdoblju menopauze i postmenopauze u većini slučajeva klinički znakovi smatraju se fenomenima povezanim sa starošću, a samo s razvojem maskulinizacije pacijenti odlaze liječniku. Tumor se razvija polako, tako da je raniji posjet liječniku obično povezan s boli u donjem dijelu trbuha (s komplikacijama).
Dijagnoza se postavlja na temelju kliničke slike i podataka vaginalno-abdominalnog pregleda s dvije ruke, kao i ultrazvučnog pregleda s DDC-om.
Tijekom ginekološkog pregleda, tumor se određuje bočno od uterusa, jednostran, pokretan, bezbolan, promjera od 5 do 20 cm, ovalnog oblika, guste teksture, glatke površine. Ultrasonografija izlučuje krute, cistične i cistične krute vrste. Ehografska slika prikazuje heterogenu unutarnju strukturu s višestrukim hiperehoičnim područjima i hipoehovskim uključenjima.
Doppler sonografija nema određeno značenje u određivanju morfološke strukture tumora, ali ponekad pomaže u otkrivanju tumora.
liječenjeoperativni tumori jajnika, i laparotomski i laparoskopski pristup. Volumen i pristup tijekom kirurškog liječenja ovise o dobi pacijenta, veličini i prirodi volumena obrazovanja. Kod androblastoma u djevojčica i pacijenata reproduktivne dobi, dovoljno je ukloniti privjeske maternice na zahvaćenu stranu. U bolesnika u postmenopauzi obavljaju supravaginalnu amputaciju maternice dodacima. Nakon uklanjanja tumora, tjelesne funkcije žene obnavljaju se u istom nizu u kojem su se razvili simptomi bolesti. Oblik žene se vrlo brzo mijenja, obnavljaju se menstrualne i reproduktivne funkcije, ali grubost glasa, hipertrofija klitorisa i hirzutizam mogu ostati cijeli život. Ako se sumnja na maligni tumor, indicirana je panhisterektomija i uklanjanje omentuma.
Prognoza za benigni tumor je povoljna.
Tumori zametnih stanica
Tumori zametnih stanica nastaju iz primarnih zametnih stanica embrionalnih gonada i njihovih derivata, iz tri klicna sloja - ektoderma, mezoderma i endoderma.
Dysgerminoma (seminoma jajnika) - maligni tumor jajnika, ima snažnu sličnost s odgovarajućim tumorom testisa. Disgerminomi čine oko 1-2% tumora jajnika i oko 3% svih malignih tumora. Najčešće se otkriva u dobi od 10 do 30 godina (otprilike 5% promatranja do 10 godina i vrlo rijetko nakon 50 godina).
Disgerminoma je najčešći maligni tumor u trudnoći. Sastoji se od stanica morfološki sličnih primordijalnim folikulima. Smatra se da dysherminomas potječe od primarnih elemenata zametnih stanica. Normalno, u vrijeme rođenja, sve spolne stanice su u sastavu primordijalnih folikula, spolne stanice koje ne tvore folikule umiru. Ako se to ne dogodi, zametne stanice dobivaju sposobnost nekontrolirane proliferacije i uzrokuju nastanak tumora. Disgerminoma se javlja u adolescenata i mladih žena s općim i genitalnim infantilizmom s kasnom menarhom. Često postoje abnormalnosti vanjskih spolnih organa. Tumor je obično jednostran.
Tipični disgerminom predstavlja okrugli ili jajasti čvrsti tumor s glatkom bjelkastom vlaknastom kapsulom. Tumor može doseći znatnu veličinu, potpuno zamijeniti tkivo jajnika, disgerminoma s malim čvorovima ima različitu konzistenciju.
Na dijelu tumora tkivo je žućkasto, blijedo smeđe boje s ružičastom nijansom. Veliki tumori su obično šaroliki zbog krvarenja i žarišta nekroze različitih razdoblja.
Kliničke manifestacijenemaju posebnih znakova. Hormonska aktivnost disgerminoma nije osobita.
Žalbe pacijenata s nespecifičnom, ponekad tupom prigovarajućom boli u donjem dijelu trbuha, općoj slabosti, disuričnim pojavama, slabosti, pospanosti, umoru i menstrualnom ciklusu često su poremećeni: produljena amenoreja može se zamijeniti krvarenjem uterusa. Disgerminoma je sklon brzom rastu, širenju metastaza i klijavosti u susjednim organima. Metastaze se obično javljaju putem limfogenog puta s oštećenjem limfnih čvorova zajedničke ilijačne arterije, distalnog dijela abdominalne aorte i supraklavikularnih limfnih čvorova. Hematogene metastaze javljaju se u terminalnom stadiju bolesti, obično u jetri, plućima i kostima. Pojava metastaza disgermina - slični smo slici primarnog tumora.
Dijagnozana temelju kliničkog tijeka bolesti utvrditi podatke dvokanalnog ginekološkog istraživanja, ultrazvučno snimanje s DDC-om i morfološku studiju udaljene makropreparacije. Tijekom ginekološkog pregleda, tumor se obično nalazi iza uterusa, često jednostran, okrugao, s nejasnim konturama, gusta, tuberkuloza.
jato promjera 5 do 15 cm (često doseže veliku veličinu), u početnoj fazi, pokretno, bezbolno.
Veliku pomoć daje ultrazvuk s TsDK. Na ehogramima, tumor ima ehopozitivnu srednju ehogenost, često lobularnu strukturu. Unutar neoplazme česta su područja degenerativnih promjena, konture su neravne, oblik je nepravilan.
U dopler studiji određena su višestruka područja vaskularizacije i na periferiji iu središnjim strukturama tumora: s niskim IR (<0,4).
liječenjesamo dysgerminomas kirurški s kasnijom radioterapijom. Preporučljivo je koristiti laparotomski pristup. Kod unilateralnog tumora bez znakova širenja izvan pogođenog jajnika kod mladih žena koje planiraju imati daljnju djecu, to može biti ograničeno na uklanjanje privjesaka maternice na zahvaćenu stranu. Kod pacijenata u perimenopauzi, maternica je ekstirpirana s privjescima, a omentum je uklonjen. Tijekom operacije ne bi trebalo narušiti cjelovitost kapsule, jer to značajno narušava prognozu.
Kada se tumor širi izvan granica jajnika, pokazuje se radikalnija operacija - uklanjanje maternice s privjescima i omentum, nakon čega slijedi radioterapija. Povećani limfni čvorovi se uklanjaju, a njihovo područje - radioterapija. I primarni tumor i metastatski čvorići dobro reagiraju na radioterapiju. Čisti oblici disgermina vrlo su osjetljivi na zračenje, što određuje relativno povoljnu prognozu bolesti.
Uz pravo liječenje, moguć je potpuni oporavak. Trenutno, 5-godišnje preživljavanje bolesnika s jednostranom inkapsuliranom diserminomom bez metastaza doseže 90%. U prognostičkim terminima nepovoljne metastaze i klijanje izvan jajnika, velika veličina i bilateralna lokalizacija disgerminoma.
Teratoma. Zreli teratom odnosi se na tumore zametnih stanica. Ovisno o diferencijaciji tkiva, teratomi se dijele na zrele (dermatoidna cista)i nezreli (Teratoblastoma).
Zreli teratomi se dijele na čvrste (bez cista) i cistične (dermoidne ciste). Postoje i monodermalni teratomi - gušavostjajnika i karcinoidjajnika; njihova struktura je identična strukturi normalnog tkiva štitnjače i intestinalnih karcinoida.
Zreli cistični teratom je jedan od najčešćih tumora u djetinjstvu i adolescenciji; može se pojaviti i kod novorođenčadi, što indirektno ukazuje na njegov teratogeni izvor. Zreli teratom se javlja u reproduktivnoj dobi, u postmenopauzalnom razdoblju (kao slučajno otkriće). Sastoji se od dobro diferenciranih derivata sva tri klicna sloja s prevladavajućim ektodermalnim elementima (otuda i pojam dermoidne ciste). Tumor je jednokomorna cista (rijetko se primjećuje višekomorna struktura), uvijek dobroćudna i rijetko pokazuje znakove maligniteta. Struktura dermoidnih cista uključuje tzv. Dermoidnu tuberkulo u kojoj se otkrivaju zrela tkiva i ostaci organa.
Kapsula dermoidne ciste je gusta, vlaknasta, različite debljine, površina je glatka i sjajna. Teratom na rezu podsjeća na vrećicu koja sadrži gustu masu koja se sastoji od masti i kose, u obliku kuglica ili niti različitih duljina, a često i dobro oblikovanih zuba. Unutarnja površina zida obložena je cilindričnim ili kubičnim epitelom. Mikroskopsko ispitivanje određuje tkivo ektodermalnog porijekla - kožu, elemente živčanog tkiva - gliju, neurotite, ganglije. Mezodermalni derivati su predstavljeni kostima, hrskavicama, glatkim mišićima, vlaknima i masnim tkivom. Derivati endoderma su rjeđi i obično uključuju bronhijalni i gastrointestinalni epitel, tkivo štitnjače i žlijezde slinovnice. Cilj osobito temeljitog histološkog ispitivanja treba biti dermoidna tuberkuloza s ciljem uklanjanja malignosti.
simptomatologijadermoidne ciste se malo razlikuju od benignih tumora jajnika. Dermoidna cista nema hormonsku aktivnost, rijetko uzrokuje pritužbe. Opće stanje žene, u pravilu, ne pati. Bolni sindrom je zabilježen u malom broju slučajeva. Ponekad se pojavljuju disurične pojave, osjećaj težine u donjem dijelu trbuha. U nekim slučajevima javlja se torzija dermoidne ciste, javljaju se simptomi "akutnog abdomena" koji zahtijevaju hitnu kiruršku intervenciju.
Dermoidna cista se često kombinira s drugim tumorima i tumorskim formacijama jajnika. U zrelom teratomu vrlo rijetko dolazi do malignog procesa, uglavnom karcinoma pločastih stanica.
Dijagnozapostavljen na temelju kliničkog tijeka bolesti, dvogodišnjeg ginekološkog pregleda, primjene ultrazvuka s DDC, laparoskopijom.
Tijekom ginekološkog pregleda, tumor se uglavnom nalazi u prednjem dijelu maternice; zaobljena je, glatke površine, ima dugu nogu, mobilnu, bezbolnu, gustu teksturu. Promjer zrelog teratoma je od 5 do 15 cm.
Dermoidna cista s uključivanjem koštanog tkiva je jedini tumor koji se može identificirati na rendgenskom snimku trbušne šupljine. Sonografija pomaže razjasniti dijagnozu zrelih teratoma (izraženi akustički polimorfizam).
Zreli teratomi imaju hipoehovsku strukturu s usamljenim uključivanjem eho-gena, s jasnim konturama. Neposredno iza echogenic uključenosti je akustična sjena. Zreli teratomi mogu imati atipičnu unutarnju strukturu. Višestruke male hiperehoične inkluzije vizualizirane su unutar tumora. U nekim slučajevima iza malih inkluzija vizualizira se mali učinak pojačanja, rep kometa. Možda cistično-čvrste strukture s gustom komponentom visoke ehogenosti, okruglog ili ovalnog oblika, s glatkim konturama. Polimorfizam unutarnje strukture tumora često stvara poteškoće u interpretaciji ehografskih slika (Sl. 16.18).
Sl. 16.18.Zreli teratom. ultrazvuk
U CDC-u, zreli vaskularni teratomi su gotovo uvijek odsutni, protok krvi može se vizualizirati u tkivu jajnika u blizini tumora, IR - unutar 0,4.
Kao dodatna metoda u dijagnostici zrelih teratoma nakon primjene ultrazvuka moguće je koristiti CT.
Tijekom laparoskopije, dermoidna cista je neravnomjerno žućkasto-bjelkasta, palpacija s manipulatorom ima gustu konzistenciju. Određena diferencijalna dijagnostička vrijednost je mjesto ciste u prednjem forniksu, za razliku od tumora drugih tipova, koji se obično nalaze u rektalnom prostoru maternice. Noga dermoidne ciste je obično duga, mršava, na kapsuli mogu postojati mala krvarenja.
liječenjezreli teratomi kirurški. Volumen i pristup kirurške intervencije ovise o veličini volumetrijskog obrazovanja, starosti pacijenta i popratnoj patologiji genitalija. Ako je moguće, mlade žene i djevojčice trebaju biti ograničene na djelomičnu resekciju jajnika unutar zdravog tkiva (cistektomija). Poželjno je koristiti laparoskopski pristup uz upotrebu vakumske vrećice. U bolesnika s perimenopauzom prikazana je supravaginalna amputacija maternice s privjescima s obje strane. Prihvatljivo je ukloniti privjeske maternice iz zahvaćene strane, ako se maternica ne promijeni.
Prognoza je povoljna.
Teratoblastom (nezreli teratom) liječi maligne neoplazme jajnika. Tumor je izuzetno nezreo, diferencijacija je niska. Nezreli teratom je mnogo rjeđi nego zreli. Tumori imaju tendenciju ubrzanog rasta i mogu doseći značajne veličine. Mikroskopsko ispitivanje određuje kombinaciju derivata svih 3 klica. Rezana površina je obično raznobojna, od blijedo sive do tamno smeđe. Na pregledu se utvrđuju kosti, hrskavica, kosa, tumor sadrži masnu masu.
Tumor se obično nalazi na strani maternice. Jednostrana je, nepravilno oblikovana, nepravilno mekana, na mjestima guste konzistencije - ovisno o prevladavajućem tipu tkiva i nekrotičnim promjenama, velikih dimenzija, s grubom površinom, sporom, osjetljivom na palpaciju. Tijekom klijanja kapsula se usađuje u peritoneum, metastazira u retroperitonealne limfne čvorove, pluća, jetru, mozak. Metastaze nezrelih teratoma, kao i glavni tumor, obično se sastoje od različitih tkivnih elemenata s najrjeđim strukturama.
Pacijenti se žale na bol u donjem dijelu trbuha, opću slabost, letargiju, povećani umor i smanjenje radne sposobnosti. Menstrualna funkcija često nije poremećena. U testu krvi postoje promjene svojstvene malignim tumorima. Brzim rastom kliničke slike zbog intoksikacije, dezintegracija i metastaza tumora je slična onoj kod somatskih bolesti. To često dovodi do neadekvatnog liječenja. Do trenutka prepoznavanja, tumor je već pokrenut.
Upotreba ehografije s CDC-om doprinosi dijagnozi. Ehografske slike odražavaju mješovitu, cistično-čvrstu strukturu nezrelog teratoma s nejednakim neizrazitim konturama. Kao i svi maligni tumori, nezreli teratom ima kaotičnu unutarnju strukturu s izraženom neovaskularizacijom. Kada DDC vizualizira uzorak mozaika s turbulentnim protokom krvi i pretežno centralno smještenim arteriovenskim šantovima. Indeks perifernog otpora je smanjen (IR<0,4).
liječenjekirurgija. Dozvoljena supragaginalna amputacija maternice dodacima i uklanjanje omentuma. Nezreli teratomi su neosjetljivi na zračenje, ali ponekad mogu reagirati na kombiniranu kemoterapiju. Prognoza je nepovoljna.
16.3. Rak jajnika
Rana dijagnoza i liječenje raka jajnika ostaje jedan od najtežih problema onkologije. Tijekom proteklih 10 godina, kako u Rusiji, tako iu svijetu, zabilježen je jasan trend porasta raka jajnika. Stalno zauzima 2. mjesto u strukturi tumora ginekološke lokalizacije (nakon raka grlića maternice), te ostaje na prvom mjestu u mortalitetu.
Trenutno, etiološki čimbenici malignih tumora jajnika nisu pouzdano identificirani. Postoje tri glavne hipoteze. Prema prvom, tumori jajnika javljaju se u hiperaktivnosti hipotalamično-hipofiznog sustava, što rezultira kroničnim hiperestrogenizmom. Estrogeni ne dovode izravno do transformacije tumorskih stanica, već stvaraju uvjete pod kojima se povećava vjerojatnost karcinoma u tkivima osjetljivim na estrogen. Druga hipoteza temelji se na pojmovima "neprekidne ovulacije" (rana menarha, kasna menopauza, mali broj trudnoća, skraćivanje laktacije). Stalna ovulacija dovodi do oštećenja.
epitel kortikalnog sloja jajnika, što, opet, povećava vjerojatnost abnormalnog oštećenja DNA uz istovremenu inaktivaciju gena koji suzbijaju tumor. Prema trećoj genetskoj hipotezi, članovi obitelji s autosomno dominantnim rakom dojke i jajnika klasificirani su kao visoko rizične osobe.
Prema svjetskoj literaturi, nasljedni oblici raka jajnika nalaze se samo u 5-10% bolesnika. Napredak u genetskom inženjeringu otkrio je brojne onkogene čija je ekspresija povezana s obiteljskim oblicima raka jajnika.
Postoji veza između učestalosti tumora različitih morfoloških tipova i dobi bolesnika. Vrhunac incidencije raka jajnika bilježi se između 60 i 70 godina života, ali je nedavno zabilježen prije 10 godina.
Rak jajnika je primarni, sekundarni i metastatski.
Specifična učestalost primarnog raka nije veća od 5%. U primarnom raku, tumor se formira iz površinskog epitela jajnika, stoga ne postoji mješavina benignih i malignih elemenata. Primarni rakzovu se maligni tumori, koji prvenstveno utječu na jajnik. Prema histološkoj strukturi, primarni karcinom jajnika je maligni epitelni tumor žljezdane ili papilarne strukture (Slika 16.19).
Sekundarni rak jajnika(cistadenokarcinom) je najčešći i čini 80-85% svih oblika raka jajnika; u pozadini
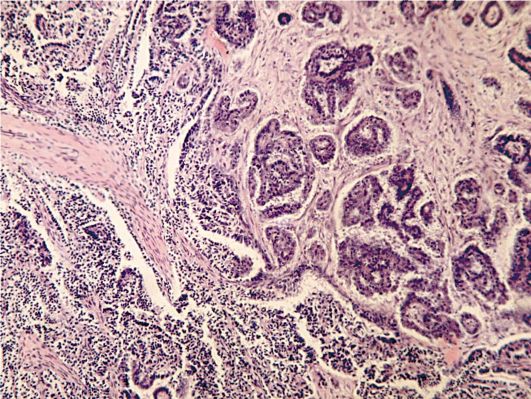
Sl. 16.19.Serozni papilarni karcinom jajnika (serozni cistadenokarcinom). Obojene hematoksilinom i eozinom, x 200. Fotografija O.V. Zairatyants
benigni ili granični tumori. Najčešće sekundarni karcinom jajnika javlja se u seroznom papilarnom, rjeđe u mucinoznim cistadenomima. Endo-metrioidni cistadenokarcinom također pripada sekundarnim lezijama jajnika.
Metastatski karcinom jajnika(Krukenbergov tumor) je metastaza primarnog fokusa, koji se najčešće nalazi u gastrointestinalnom traktu, želucu, dojci, štitnjači, maternici. Metastaze iz malignih tumora gastrointestinalnog trakta proširuju se hematogenim, retrogradno-limfogenim i implantacijskim putovima. Metastaze su obično bilateralne. U 60-70% slučajeva javlja se ascites. Tumor raste vrlo brzo. Makroskopski metastatski tumor je bjelkast, nodularan, često vlaknast u presjeku. Može biti gusta ili testovato konzistencija, koja ovisi o omjeru strome i parenhima tumora, kao i sekundarnim promjenama u obliku edema ili nekroze. Mikroskopski, kod metastatskog raka, otkrivene su krikoidne kružne stanice ispunjene sluzom.
Trenutno je usvojena Jedinstvena međunarodna klasifikacija, koja odražava i fazu procesa i histološki tip tumora.
Stadij tumorskog procesa utvrđuje se na temelju kliničkog pregleda i tijekom operacije.
Klasifikacija raka jajnika
Stadij I - tumor je ograničen na jedan jajnik.
Faza II - tumor zahvaća jedan ili oba jajnika i širi se na zdjelicu.
Faza III - proširila se na jedan ili oba jajnika s metastazama u peritoneumu izvan zdjelice i (ili) metastazama u retroperitonealnim limfnim čvorovima.
Faza IV - proširila se na jedan ili oba jajnika s udaljenim metastazama.
Klinička slika.Raznolikost morfoloških oblika jedan je od razloga za heterogenost kliničkog tijeka karcinoma jajnika. Nema patognomskih znakova. Lokalizirani oblici raka jajnika, u pravilu, ostaju asimptomatski, kod mladih pacijenata ponekad postoji bolni sindrom do teškog oblika "akutnog abdomena" (22%) zbog mogućnosti torzije nogu ili perforacije tumorske kapsule. Kod preostalih bolesnika simptomi se javljaju zbog prevalencije tumorskog procesa: intoksikacije, gubitka težine, opće slabosti, slabosti, povećanog umora, smanjenja i izobličenja apetita, vrućice, disfunkcije gastrointestinalnog trakta (mučnina, povraćanje, osjećaj bora u epigastričnom području, težina donji trbuh, konstipacija, naizmjenično s proljevom, disuričnim fenomenima). Abdomen se povećava zbog ascitesa. Može doći do izljeva u jednoj ili obje pleuralne šupljine. Postoje znakovi kardiovaskularnog i respiratornog zatajenja, oticanja donjih ekstremiteta.
dijagnostikamaligni tumor može biti otežan zbog nepostojanja patognomoničnih simptoma u ranim stadijima bolesti. Maligne neoplazme nemaju očitih kliničkih znakova,
razlikuju ih od benignih tumora. S tim u vezi, pacijenti s visokim rizikom za razvoj tumora jajnika zahtijevaju posebnu pozornost. To su žene s oštećenom funkcijom jajnika, dugo promatrane za tubo-ovarijalne upalne oblike, rekurentne hiperplastične endometrijalne procese u žena u postmenopauzi, koje su prethodno operirane zbog benignih tumora jajnika, bolesnika s oštećenom funkcijom plodnosti.
U slučaju dvogodišnjeg ginekološkog pregleda, češće se identificiraju bilateralni tumori ovalnog ili nepravilnog oblika, s neravnom površinom, guste konzistencije, različitih veličina, djelomično pokretni i (ili) nepokretni. Za maternicu opipljiv gustu bezbolnu izbočinu u formaciju rektuma - "šiljci".
Kod raka jajnika obično se izražava ascites. Rektovaginalno ispitivanje potrebno je kako bi se odredila invazija kancerogenog procesa u pararektalno i parametarsko vlakno.
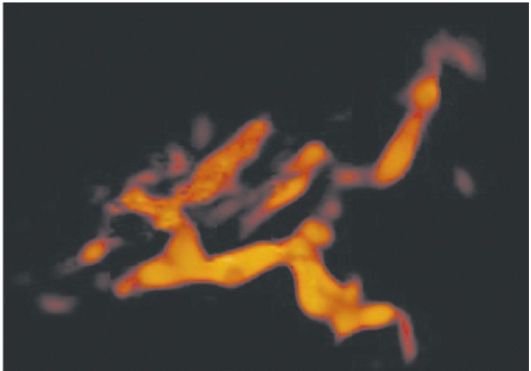
Moderna dijagnostika malignih tumora jajnika uključuje transvaginalnu ehografiju s akustičkim emiterima visoke razlučivosti i DDC, što omogućuje vizualizaciju protoka krvi organa. Mjerenje protoka krvi u sistoli i dijastoli omogućuje nam da procijenimo otpornost protoka krvi izračunavanjem indeksa periferne vaskularne rezistencije.
Ehografski otkriva volumetrijsku formaciju znatne veličine, često dvostrane, nepravilnog oblika, s debelom, neravnom kapsulom, s višestrukim papilarnim izraslinama i pregradama (Slika 16.20, 16.21). Pregrade, po pravilu, nejednake veličine, u maloj zdjelici iu trbušnoj šupljini određuju slobodnu tekućinu (ascites).
u kolor dopler sonografijakod malignih tumora jajnika određuje se mnoštvo krvnih žila (neovaskularizacijske zone) duž periferije i središnjih struktura tumora na septama i papilarnim rastovima s niskim otporom protoka krvi (IL).<0,4) (рис. 16.22,
16.23).
Sl. 16.20.Rak jajnika.
ultrazvuk
Sl. 16.21.Rak jajnika. Proširi se na unutarnjem zidu. 3D rekonstrukcija
Sl. 16.22.Rak jajnika. Ultrasonografija, TsDK
Sl. 16.23.Rak jajnika. Trodimenzionalna rekonstrukcija novoformiranog krvožilnog sloja
CT i MRI.Na kompjuterskim tomogramima, maligne neoplazme se vizualiziraju kao masa, s neravnomjernim, neravnim konturama, heterogenom unutarnjom strukturom (dijelovi gustoće tekućine i mekog tkiva), zgusnutom kapsulom s unutarnjim pregradama nejednake debljine. CT vam omogućuje da definirate jasne granice između maternice, mjehura i crijeva i time identificirate adhezije u zdjelici.
Laparoskopija omogućuje izvođenje biopsije s morfološkim istraživanjem histiotipa materijala i citološkim pregledom peritonealne tekućine.
Sadržaj antigena povezanih s tumorom u serumu pacijenata korelira s tijekom bolesti. Najvažniji su markeri CA-125, CA-19.9, CA-72.4. CA-125, koji se nalaze u 78-100% bolesnika s rakom jajnika. Razina CA-125 premašuje normu (35 IU / ml). U početnim oblicima tumorskog procesa specifičnost CA-125 je niska, tako da se tumorski marker ne može koristiti kao test probira. CA-125 je od velike vrijednosti kao kontrola učinkovitosti liječenja uobičajenih oblika bolesti i tijekom naknadnog praćenja. U 80-85% bolesnika dijagnoza se može utvrditi pomoću navedenih metoda, iako je u nekim slučajevima konačna dijagnoza moguća tijekom laparotomije (Slika 16.24).
Algoritam za pregled bolesnika sa sumnjom na rak jajnika:
1) vaginalni i rektovaginalni pregled s dvije ruke;
2) ultrazvuk zdjeličnih organa s DDC;
3) Ultrazvuk formacije jajnika u 3D;
4) Ultrazvuk abdominalne šupljine, štitnjače, dojke;
5) CT;
6) MRI;
7) mamografiju;
8) fluoroskopija, gastroskopija, irrigoskopija, kolonoskopija;
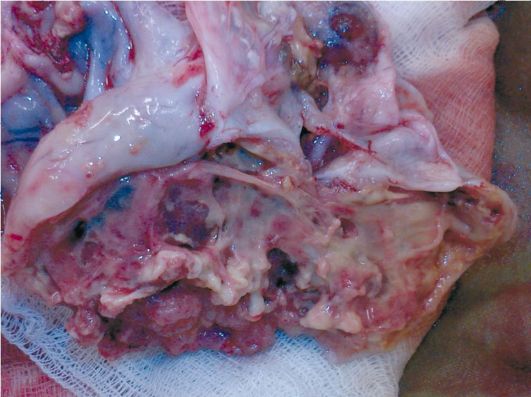
Sl. 16.24.Rak jajnika. macropreparations
9) rendgenoskopija prsnog koša;
10) hromocistoskopija.
Preporučljivo je izvršiti rendgenoskopiju prsnog koša kako bi se isključile metastaze.
Stadij malignog procesa, uz navedene metode, omogućuje određivanje kromocitoskopije (posebno za velike nepokretne tumore jajnika). Bolesnici s dijagnozom ili sumnjom na tumor jajnika (bez obzira na stupanj) moraju biti operirani.
Liječenje.Prilikom odabira taktike liječenja bolesnika s rakom jajnika treba uzeti u obzir fazu procesa, morfološku strukturu tumora, stupanj diferencijacije, potencijalnu osjetljivost ovog tumora na kemoterapiju i zračenje, otežavajuće faktore, dob bolesnika, imunološki status, kronične bolesti kao kontraindikaciju za određenu metodu liječenja ,
Liječenje raka jajnika je uvijek složeno. Kirurška metoda ostaje vodeća, iako ne i neovisna metoda: ekstiracija uterusa i privjesaka te istrebljenje omentuma pacijenta. U slučaju laparotomije koristi se niža srednja laparotomija. Time se osigurava uklanjanje tumora u ranu bez razbijanja kapsule, stvaraju se uvjeti za temeljitu reviziju trbušnih organa i omogućuje, ako je potrebno, potpunu operaciju.
Kod nekih bolesnika (oslabljenih, starijih, s teškom ekstragenitalnom patologijom) moguće je ograničiti se na supravaginalnu amputaciju maternice s privjescima i subtotalnu resekciju većeg omentuma. Veliki omentum mora se ukloniti i morfološki proučiti. Uklanjanje omentuma sprječava razvoj naknadnog ascitesa (sl. 16.25).
U mladih bolesnika s malignim tumorima, uklanjanje privjesaka maternice na zahvaćenoj strani, dopuštena je resekcija druge jajne stanice i subtotalna resekcija većeg omentuma. sličan
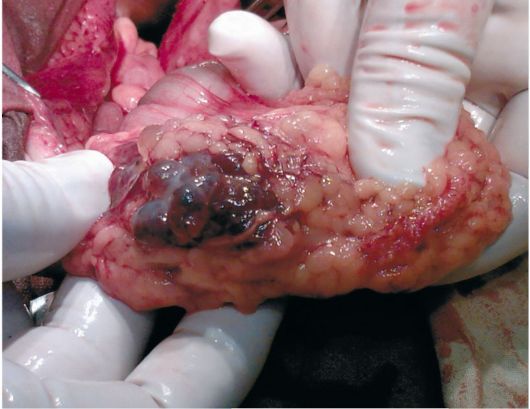
Sl. 16.25.Rak jajnika. Metastaze do epitona
operacije mogu se izvoditi samo u bolesnika s malignom transformacijom jajnika I. stupnja. U II. Stadiju, rak jajnika proizvodi radikalnu operaciju, koja uključuje izumiranje maternice s privicima i resekciju omentuma.
Točno utvrditi stadij bolesti je moguće samo uz temeljitu reviziju trbušne šupljine. Svakako pregledajte peritonealnu tekućinu, napravite reviziju para-aortnih limfnih čvorova. Uvećani limfni čvorovi ili biopsija za citomorfološko ispitivanje. Ako je pacijent podložan kirurškom zahvatu, preporučljivo je izvesti operaciju u drugoj fazi, nakon kemoterapije, što povećava radikalizaciju kirurškog liječenja u budućnosti.
Testna pitanja
1. Dajte klasifikaciju tumora jajnika.
2. Epitelni tumori jajnika. Koje su njihove dijagnoze i taktike upravljanja?
Bolest jajnika
Jajnik (jajnik) je parna ženska spolna žlijezda miješanog izlučivanja. U jajnicima sazrijeva jajna stanica, koja se oslobađa iz nje u vrijeme ovulacije (vanjskog izlučivanja), a spolni hormoni se proizvode i otpuštaju u krv (unutarnje izlučivanje).
u patoloških procesa u jajnicima mogu biti pritužbe oslabljenog puberteta, amenoreje, disfunkcionalnog materničnog krvarenja, neplodnosti, prekomjernog rasta kose, pretilosti, bolova u donjem dijelu trbuha, itd.
Postoje malformacije, disfunkcija jajnika, upalne bolesti, ciste, tumori jajnika. Moguća apopleksija jajnika, endometrioza.
Poremećaji jajnika , Tu spadaju gonadalna disgeneza - duboka nerazvijenost gonada (gonada) zbog kvantitativne i (ili) kvalitativne patologije spolnih kromosoma, koje karakterizira amenoreja i odsutnost puberteta. Ovisno o prirodi kršenja skupa kromosoma (kariotip), karakteristike fenotipa i strukture gonada (prema ultrazvuku, laparoskopiji i biopsiji) razlikuju se 4 oblika gonadalne disgeneze: tipični, čisti, izbrisani i mješoviti.
Tipični oblik gonadne disgeneze (Shereshevsky-Turner-ov sindrom) najčešće se razvija kada je kariotip 45X.
Čisti oblik gonadne disgeneze javlja se kada je kariotip 46XX / 46XY. Jajnici su vlaknasti lanci sa stromalnim elementima. Pacijenti imaju interseksualnu strukturu, nema sekundarnih spolnih karakteristika, normalnog rasta, nema somatskih malformacija. Postoji izrazita nerazvijenost vanjskih i unutarnjih genitalnih organa. S kariotipom koji sadrži Y kromosom ili čak njegov dio, potrebno je ukloniti disgenetsku gonadnu žlijezdu zbog visokog rizika od razvoja malignog tumora. U svrhu supstitucije, kao i za sprečavanje metaboličkih i trofičkih poremećaja, ciklička hormonska terapija (uključujući i nakon operacije) provodi se prema istim načelima kao i kod Shereshevsky-Turner-ovog sindroma.
Obrisani oblik gonadalne disgeneze opažen je kada je kariotip 45X / 46XX. Spolne žlijezde su oštro nerazvijeni jajnici veličine 15x10 mm, koji se sastoje od vezivnog tkiva, elemenata strome i pojedinačnih primarnih folikula. Rast pacijenata unutar normalnog raspona, interseksualna tjelesna struktura, sekundarna spolna obilježja izostaju, rijetko dolazi do blagog razvoja mliječnih žlijezda. Stidnica, vagina i maternica su nedovoljno razvijene. Tretman je isti kao i za tipični oblik gonadalne disgeneze.
Mješoviti oblik gonadne disgeneze nastaje kada je kariotip 45X / 46XY. Gonade imaju miješanu strukturu i, s jedne strane, predstavljene su vlaknastom vrpcom, sličnom onoj u bolesnika s tipičnim oblikom gonadalne disgeneze, as druge strane nerazvijenim elementima testisa. Često gradite interseksualno. Često postoje somatske malformacije karakteristične za tipični oblik gonadalne disgeneze. Uz nerazvijenost vanjskih genitalnih organa dolazi do povećanja klitorisa, rudimentarne maternice. Seksualni rast kose je oskudan. Liječenje uključuje uklanjanje gonada kako bi se izbjegao razvoj virilizirajućeg tumora i provođenje cikličke hormonske terapije 6 mjeseci nakon operacije.
Disfunkcija jajnika , Jedan od najčešćih tipova disfunkcije jajnika je anovulacijska disfunkcija jajnika (ADV). To može biti posljedica poremećaja bilo kojeg dijela sustava koji regulira funkciju jajnika (moždana kora, hipotalamus-pituitarni sustav). Postoje 3 glavne vrste povreda procesa rasta i razvoja folikula, što dovodi do odsustva ovulacije (anovulacije): atrezija folikula koja nije dostigla preovulacijski stadij (promjer 20-22 mm); perzistencija folikula - kontinuirani rast unovultiranog folikula promjera do 30-40 mm; cistična atrezija folikula s formiranjem tzv. sklerocističnih jajnika (Stein-Leventhal sindrom). Poremećeno je i stvaranje spolnih hormona. Zajedničko svim vrstama disfunkcije je prestanak stvaranja hormona žutog tijela progesterona. Kod atrezije folikula sinteza estrogena se smanjuje, uz postojanost folikula, sinteza estrogena raste s rastom folikula; s cističnom atresijom folikula u sklerocističnim jajnicima, produkcija androgena, sinteza estrogena se smanjuje. Kliničku sliku anovulacijske disfunkcije jajnika karakteriziraju neplodnost i različiti poremećaji menstrualnog ciklusa - amenoreja, acikličko krvarenje uterusa. Kod cistične atrezije folikula, uz menstrualne nepravilnosti i neplodnost, često se razvijaju hirzutizam i pretilost.
Poremećaji funkcije jajnika uključuju i sindrom osiromašenja jajnika i sindrom rezistentnih jajnika. Sindrom iscrpljenosti jajnika (prerana menopauza) karakterizira potpuna atresija folikularne jedinice jajnika kod žena mlađih od 35 godina. Pojavljuje se kada je izložen različitim štetnim čimbenicima (infekcija, gladovanje, stres i sl.) U pozadini prirođene inferiornosti ovarijskog folikularnog aparata. Ona se manifestira amenorejom, neplodnošću, znojenjem, valovima vrućine prema glavi i gornjem dijelu torza, palpitacijama i drugim znakovima karakterističnim za menopauzalni sindrom. Prikazana je zamijenjena ciklička terapija hormonskim lijekovima za uklanjanje autonomnih poremećaja.
Otporni jajnički sindrom je stanje u kojem jajnici postaju neosjetljivi na učinke hipofiznih gonadotropnih hormona kao rezultat disfunkcije receptora jajnika. Bolesnici imaju amenoreju, neplodnost, nerazvijenost sekundarnih spolnih karakteristika, umjerenu hipoplaziju maternice. Dijagnoza se postavlja na temelju laparoskopije i histološkog pregleda biopsije tkiva jajnika (makroskopski i mikroskopski, jajnici se ne mijenjaju, ali nema zrelih folikula), studije hormona (umjereno povećanje razine gonadotropnih hormona hipofize u krvi). U svrhu liječenja, pergonal ili klomifen citrat se ponekad koristi u kombinaciji s humanim korionskim gonadotropinom pod kontrolom funkcionalnih dijagnostičkih testova. U nedostatku učinka provodi se ciklička nadomjesna hormonska terapija.
Upalne bolesti jajnika , Upala jajnika (ooforitis), često promatrana istovremeno s upalom jajovoda (salpingitis) - vidi Adneksitis.
Ciste jajnika i njegovi dodaci su retencijske formacije. Postoje folikularne ciste, ciste žutog tijela, ciste endometrioidnih jajnika (vidi Endometriozu) i ciste jajnika (parovarijalne ciste).
Folikularna cista (FC) se formira iz nepokrivenog folikula, u kojem se nakuplja folikularna tekućina i javlja se atrofija stanica koje oblažu unutarnju površinu. Često se opaža u žena s acikličkim krvarenjem uterusa, miomom maternice, adneksitisom. Veličina folikularnih cista obično ne prelazi 8 cm u promjeru. Ciste promjera do 4 cm, u pravilu, karakterizira asimptomatski tijek, a povremeno se javlja i bol u donjem dijelu trbuha. Kada je veličina folikularnih cista oko 8 cm, moguće je izvrtati noge ciste, popraćene simptomima cirkulacijskog poremećaja i nekroze tkiva jajnika, i (ili) rupture ciste. Istodobno su uočeni simptomi akutnog abdomena. Dijagnoza se temelji na podacima iz vaginalno-abdominalnog (ili rektus-abdominalnog) i ultrazvučnog. Liječenje folikularne ciste s promjerom od 4 cm obično se ne provodi, pacijenti su podvrgnuti praćenju i ponovljenom ultrazvučnom pregledu. U pravilu, u razdoblju od 1 do 1,5 mjeseca, zabilježen je obrnuti razvoj malih cista. Ponekad, da bi se ubrzao, koriste se kombinirani pripravci estrogena i progestina (ne-ovlon, rigevidon itd.) Od 5. do 25. dana tri menstrualna ciklusa. Folikularna cista promjera 6-8 cm i više podliježu kirurškom uklanjanju (resekcija jajnika). Kod torzije cista, indicirana je hitna ooforektomija.
Na mjestu neregresiranog corpus luteuma nastaje cista korpusa luteuma, u čijem se središtu zbog poremećaja u opskrbi krvlju nakuplja tekući sadržaj. Promjer ciste žutog tijela obično ne prelazi 6 cm, a bolest je češće asimptomatska. Moguća ruptura ciste, praćena simptomima akutnog abdomena. Kirurško liječenje: liječenje ciste i šivanje njenog zida ili (ako se prekida cista) resekcija jajnika.
Parovarijske ciste (POC) - ciste periotičnog i supradikalnog dijela - su tanke stijenke jednokomornih formacija koje se nalaze između listova širokog ligamenta maternice, u mezenteriju jajnika ili u mezenteriju jajovoda. Parne ciste, u pravilu, ne prelaze 8-10 cm u promjeru. Razvijaju se asimptomatski, premda se ponekad pacijenti žale na periodične bolove u donjem dijelu trbuha. Dijagnoza se temelji na podacima iz vaginalno-abdominalnog (rectus-abdominalnog), ultrazvučnog. Kirurško liječenje: piling ciste od lišća širokog ligamenta maternice; jajnici i jajovode su sačuvani.
Tumori jajnika sastaju se u bilo kojoj dobi, češće nakon 40 godina; benigni tumori prevladavaju (70-80%) - cistadenom, adenofibromom, cistadenofibromom, tumorom granulocitoma. Cistadenom je češći. Klinički izražen porast u trbuhu, ponekad bol u donjem dijelu trbuha. Kada se granularna stanica razvije iz strome genitalnog trakta i ima hormonsku aktivnost, djevojčice mlađe od 10 godina pokazuju znakove preranog spolnog razvoja, žene reproduktivne dobi ometaju menstrualni ciklus, au slučaju razvoja tumora u postmenopauzalnom razdoblju dolazi do krvavog iscjedka iz maternice. Svaki veliki benigni tumor može uzrokovati simptome povezane s disfunkcijom crijeva i mjehura. Tijekom bimanualnog pregleda u maloj zdjelici ili u drugim dijelovima trbušne šupljine detektira se tumor koji potječe iz jajnika (veliki se tumor može odrediti palpacijom trbuha). Dijagnoza se objašnjava ultrazvukom, kompjutorskom tomografijom, pelvicografijom, endoskopskim metodama - laparoskopijom, kuldoskopijom i biopsijom. Liječenje operativno - uklanjanje tumora.
U skupini malignih tumora uključuju se adenokarcinom, cistadenokarcinom, maligni adenofibromi. Češći je cistadenokarcinom. Maligne tumore jajnika karakteriziraju rane metastaze do limfnih čvorova, omentuma, peritoneuma i unutarnjih organa. U ranim fazama razvoja, maligni tumor možda nema očite kliničke znakove. U pregledu karlične karlice određuje se tumor zdjelice različite konzistencije s neravnom površinom, djelomično pokretnom. Kasnije se mogu primijetiti ozbiljnost i bol u donjem dijelu trbuha, povećanje abdomena, ascitesa, izljeva u pleuralnim šupljinama, disfunkcija crijeva i mjehura.
Za dijagnozu koristite iste metode kao i za benigne tumore. Ultrazvukom i kompjutorskom tomografijom otkriven je tumor jednog ili dva jajnika čvrste ili cistično-čvrste strukture. Endoskopski pregled pruža mogućnost vizualnog procjenjivanja tumora i dobivanja materijala za citološke i histološke studije, čime se utvrđuje priroda tumora. Maligna priroda tumora također se može potvrditi citološkim pregledom ascitne tekućine nakon uboda trbušne šupljine kroz prednji trbušni zid ili stražnji vaginalni smok. Za liječenje malignih tumora jajnika koriste se kirurške, kombinirane (kirurgija i kemoterapija) i kompleksne (kirurgija, kemoterapija i terapija zračenjem). Češće, liječenje uključuje operaciju nakon koje slijedi kemoterapija protiv raka. Radioterapija se rijetko koristi.
Kod metastatskog raka jajnika (Krukenbergov tumor), primarna lezija može biti smještena u organima gastrointestinalnog trakta, mliječne žlijezde, maternice. Metastatski tumori jajnika često su bilateralni, pokretni, praćeni ascitesom.
Osim benignih i malignih tumora jajnika, razlikuju se i granični oblici tumora koje karakterizira prisutnost nekih morfoloških znakova maligniteta u odsutnosti infiltrativnog rasta. Liječenje je brzo.
Prevencija tumora jajnika je sprječavanje bolesti koje narušavaju neuroendokrini status tijela, vraćanje poremećenih hormonskih odnosa, kompletno liječenje bolesti genitalnih organa.
Operacije na jajnicima , Postoje dvije vrste kirurških intervencija: spašavanje tkiva jajnika i radikalno (uklanjanje jajnika - ovariektomija). Operacije uštede uključuju šivanje tkiva jajnika (na primjer, tijekom apopleksije jajnika); piling retencijske ciste nakon čega slijedi zatvaranje tkiva jajnika; resekcija (uklanjanje dijela jajnika), uključujući klinastu resekciju, koju proizvodi Stein-Leventhal sindrom. Ovariektomija se izvodi uvijanjem nogu ciste s nekrozom tkiva, tumorom jajnika. Bilateralna ooforektomija - kastracija.
Medicinski dijelovi: bolesti mokraćnih organa
Srodne bolesti: amenoreja (bez menstruacije)
Ljekovito bilje: slatka djetelina
U redu!
Ženski reproduktivni sustav ima prilično strukturu i utječe na rad cijelog organizma. Zato se svi problemi koji se u njemu pojavljuju trebaju pravovremeno dijagnosticirati i riješiti. Jedan od glavnih organa seksualne sfere smatra se jajnicima.
Oni su uparene gonade i proizvode ženske hormone. Osim toga, jajnici osiguravaju optimalne uvjete koji omogućuju sazrijevanje jaja. Zdravlje ovog tijela izravno utječe na reproduktivne funkcije svake žene. Za pravodobno otkrivanje bilo kakvih problema u svojim aktivnostima potrebno je redovito pregledavati liječnika ginekologa te voditi računa o alarmantnim simptomima.
Koji signali jajnici daju ženama (simptomi)?
simptomatologija
Općenito, bilo kakvi problemi u radu jajnika, ili kako ih zovu i dodaci, mogu se manifestirati u:
Oštre boli u donjem dijelu trbuha;
- kršenja menstrualnog ciklusa;
- napetost mišića u prednjem dijelu trbušne stijenke;
- naglo krvarenje nakon ili prijeteće krvarenje;
- neuobičajene sekrecije genitalnog trakta.
Razmotrite moguće bolesti jajnika u malo više detalja.
Andechs
Ova bolest je upalni proces, lokaliziran u privjescima, kao iu jajovodima. Najčešće se razvija na pozadini poraza nekih spolno prenosivih bolesti. Najčešći uzroci andexitisa su gonokoki i klamidija. Ali može se razviti i zbog napada streptokoka, stafilokoka, E. coli, kao i nakon mehaničkih ozljeda i drugih patoloških utjecaja.
Bolest može biti jednostrana i dvostrana, a može biti akutna i kronična.
Upala se osjeća bolovima koji se javljaju u donjem dijelu trbuha, a posebno se aktiviraju tijekom mokrenja i fizičkog napora. Klasična manifestacija andexitisa smatra se groznicom, groznicom i općim pogoršanjem zdravlja. Pacijent može osjetiti mučninu, povraćanje i nadutost.
Bolest se obično liječi konzervativnim metodama, odnosno konzumiranjem antibiotika. Osim ovih lijekova, liječnik propisuje i spazmolitike, protuupalne lijekove i lijekove za lokalno izlaganje. Kako ne bi ometali mikrofloru, također je vrijedno uzimanja lijekova koji smanjuju osjetljivost.
Ako je andexitis popraćen gnojem, on se liječi laparaskopijom, eliminirajući gnoj koji se nakupio. Korist će se odnositi na različite metode fizioterapijskih učinaka, na primjer, ili vibracijsku masažu.
apopleksija
Ovo ozbiljno patološko stanje je ruptura tkiva jajnika, pri čemu se unutar krvarenja javlja krvarenje unutar peritoneuma. Razvija se na pozadini upalnih i infektivnih lezija, kao i zbog poremećaja zgrušavanja krvi i hormonskih problema.
Bolest se osjeća oštrim bolovima u donjem dijelu trbuha, kao iu perineumu, lumbalnoj regiji i donjim udovima. Pacijent osjeća vrtoglavicu i može izgubiti svijest. Klasična manifestacija je također smanjenje krvnog tlaka, pojava zimice, povećan broj otkucaja srca i blagi porast temperature.
Bolest zahtijeva hitnu hospitalizaciju i kirurško liječenje. Može se koristiti minimalno invazivna metoda intervencije - laparoskopija. Pomoću posebne opreme liječnik uklanja krvne ugruške, zaustavlja krvarenje, peritonealno pranje i po potrebi šava jajnik. Ponekad se istina provodi kako bi se izvršilo potpuno uklanjanje.
Ako je laparoskopija nemoguća, izvodi se laparotomija. Nakon operacije, pacijentu se propisuju vitamini, hemostatični lijekovi, antispazmodici. Potrebno je uzimati lijekove protiv bolova, hladni oblozi se stavljaju na donji dio trbuha.
cista
Formacije cista prilično su čest problem koji se može osjetiti kroz menstruacijske bolove i menstrualne poremećaje. Ponekad cista dovodi do bezrazložnog nadutosti i uzrokuje povremene prilično oštre bolove. Tjelesna aktivnost i spolni odnos također dovode do neugodnih bolnih osjećaja oštre prirode. Uobičajeni simptomi ove bolesti uključuju čest nagon za mokrenjem, groznicu, povraćanje i mučninu. Pacijent može primijetiti da joj je želudac nešto gušći, a težina se povećala.
Vrlo često se bolest javlja bez ozbiljnih simptoma, što se osjeća tek u kasnom stadiju razvoja. Zbog toga liječnici savjetuju da redovito provodite pregled i ultrazvuk.
Liječenje cista jajnika ovisi o razlogu njihova pojavljivanja. Ponekad je dovoljno uzeti određene hormonske lijekove ili protuupalne lijekove. Može se koristiti i fizioterapija. Liječnik također može propisati antibiotike i vitamina pomagala. U nekim slučajevima se preporuča uklanjanje cista, dok se koriste metode laparaskopije. U slučaju kasne dijagnoze može biti potrebna operacija abdomena.
zaključak
Razgovarali smo o tome kako utvrditi da li je neka bolest pogodila jajnike kod žena, a njihovo liječenje je opisano u određenim uvjetima. Glavni uvjet za uspješno liječenje bolesti jajnika je pravodobna dijagnoza. Stoga, sve žene, bez obzira na dob, trebaju biti pozorne na znakove koje im tijelo šalje, kao i redovito posjećivati ginekologa.